
Blokada sterydowa – co to, wskazania, skutki uboczne, cena
Bolący bark utrudnia ubranie się, przeciążony kręgosłup nie pozwala spokojnie spać, a chory staw przypomina o sobie przy każdym ruchu. Brzmi znajomo?

lekarz
Bóle stawów, kości i mięśni skłaniają pacjentów do wizyty u ortopedy lub reumatologa. Przyczyną chorób kostno-stawowych są urazy, zwyrodnienie, reumatyzm, a czasami także nowotwór. Najczęściej do wizyty u specjalisty skłania ból krzyża, czyli ból pleców na dole, częste lumbago, zapalenie stawów. Zazwyczaj domowe sposoby i leki przeciwbólowe bez recepty przynoszą poprawę.
W miarę starzenia się organizmu, w tym w okresie menopauzy u kobiet, wzrasta ryzyko pojawienia się zmian zwyrodnieniowych. Ich objawami jest ograniczenie ruchomości oraz ból biodra, ból barku, ramion, palców i nadgarstka. Częste jest reumatoidalne zapalenie stawów (RZS), a u młodszych pacjentów inna choroba reumatyczna – zesztywniające zapalenie stawów kręgosłupa (ZZSK).
U osób aktywnych, uprawiających sport przyczyną wizyt u ortopedy są urazy i złamania. Po bieganiu i chodzeniu po górach pojawiają się zwłaszcza problemy z kolanami. Ból nasila się po zginaniu kolana, obecny jest z boku i podczas chodzenia. Przyczyną są bardzo często urazy rzepki lub więzadeł krzyżowych, a także zwyrodnienie stanu kolanowego.
U sportowców zwiększa się ryzyko takich urazów jak: zwichnięcie barku, złamanie żeber, złamania nadgarstka, kręgów w kręgosłupie i kości długich – ramiennej, piszczelowej, strzałkowej, a także w obrębie stopy – palucha i trójkostkowe.
Z kolei u osób, które prowadzą siedzący tryb życia, zagrożeniem jest zespół cieśni nadgarstka, a także skrzywienia kręgosłupa, które powodują ból nie tylko w dolnej części pleców, ale przed wszystkim ból szyi.
Za ból stóp odpowiadają haluksy (paluch koślawy) oraz ostrogi piętowe. Przyczyną bólu pod stopą może być sztywny paluch, płaskostopie poprzeczne, stopa wydrążona i modzele.
Ból lędźwi i w innych odcinkach kręgosłupa (piersiowego, szyjnego) powodowany jest przez przepuklinę jądra miażdżystego. Przepuklina w kręgosłupie utrudnia poruszanie się, a ostry ból nasila w czasie ruchu. Tu potrzebna jest już rehabilitacja i fizjoterapia – prądy, ciepłolecznictwo, okłady, masaż, kąpiele lecznicze, krioterapia, a także plastrowanie, czyli taping.
W procesie starzenia dochodzi do utraty elastyczności, upośledzenia mechanizmów regeneracyjnych mogących zwiększać prawdopodobieństwo występowania przepukliny, dyskopatii poprzez dehydratację tarcz i w następstwie obniżenia wysokości krążka, co w opisach badań obrazowych zostaje ujęte jako obniżony krążek międzykręgowy z cechami dehydratacji. Zmiany o charakterze zwyrodnieniowym oraz o znamionach uszkodzenia mechanicznego należą do jednych z najczęściej pojawiających się tutaj patologii. Wybitnie rzadko mamy do czynienia z infekcjami, deformacjami i wadami wrodzonymi jak np. szczątkowy krążek międzykręgowy pojawiający się jako efekt zrośnięcia dwóch sąsiednich kręgów np. w odcinku szyjnym C6-C7.
Uwypuklenie typu bulging disc to łagodna zmiana polegająca na delikatnym uwypukleniu połowy obwodu krążka międzykręgowego. Może być symetryczna lub asymetryczna. Przyczyną jest najczęściej adaptacja do powstałych już zmian występujących w odcinku L5-S1. Często współtowarzyszy wiotkości więzadłowej oraz bywa indukowana po wykonaniu badań obrazowych jak MRI czy TK wskutek wymuszonej pozycji. Nie jest to przepuklina, często używa się określenia wypuklina (pojawiająca się często wypuklina odcinka lędźwiowego).
Przepuklina krążka międzykręgowego, określana bardzo potocznie jako „wypadający dysk”. Dysk w kręgosłupie nie może jednak wypaść, co najwyżej dochodzi do przesunięcia zawartości tkanki wewnątrzdyskowej poza zawartość przestrzeni międzykręgowej, chcąc iść za tą terminologią bardziej właściwa wydaje się być nomenklatura – przesunięty dysk. Do przepukliny może dojść na skutek zmiażdżenia dysku w kręgosłupie lub też przemieszczenia jego zawartości w obszarze trzonu kręgowego. W zależności od stopnia zaawansowania powstałej przepukliny, wyróżniamy kilka etapów.
Protruzja krążka międzykręgowego oznacza częściowe przerwanie – pęknięcie pierścienia włóknistego krążka międzykręgowego, bez przerwania ciągłości warstw zewnętrznych dysku. Jest to jeden z początkowych etapów uszkodzenia krążków między trzonami kręgów. Kolejny etap degeneracji to ekstruzja polegająca na jeszcze intensywniejszym zwężeniu tarczy międzykręgowej i przerwaniu ciągłości pierścienia włóknistego, w tym także jego warstw zewnętrznych. Najgroźniejszy, najtrudniej poddający się leczeniu etap to sekwestracja krążka międzykręgowego. Dochodzi tutaj do oddzielenia części tkanki dyskowej, fragment ten jest nazywany sekwestrem. Potocznie tę sytuację określa się mianem wypadnięcia dysku lub wypadania krążka międzykręgowego, co nie jest jednak właściwe i nie oddaje stanu faktycznego zachodzących zmian. Przepukliny możemy podzielić na ograniczone i rozlane. Sytuacja w której obręb pierścienia włóknistego nie jest przerwany jest przepukliną ograniczoną, kontakt jądra miażdżystego z innymi tkankami definiuje przepuklinę rozlaną.

Bolący bark utrudnia ubranie się, przeciążony kręgosłup nie pozwala spokojnie spać, a chory staw przypomina o sobie przy każdym ruchu. Brzmi znajomo?

lekarz

Dyskopatia to jedno z najczęściej pojawiających się rozpoznań w opisach tomografii komputerowej lub rezonansu magnetycznego kręgosłupa. Dla wielu pacjentów brzmi groźnie i budzi niepokój.

lekarz

Rwa kulszowa jest wynikiem bólu na przebiegu nerwu kulszowego – największego nerwu obwodowego w organizmie. Przy ataku rwy kulszowej występuje silny ból pleców w okolicy lędźwiowo-krzyżowej.

lekarz

Wraz z wiekiem dochodzi do stopniowego osłabienia zdolności regeneracyjnych tkanek narządu ruchu, w tym struktur stawu kolanowego. W przebiegu zmian zwyrodnieniowych mogą pojawiać się dolegliwości bólowe, ograniczenie zakresu ruchu oraz pogorszenie funkcji stawu.

lekarz

Endoproteza stawu kolanowego wykonywana jest u pacjentów z zaawansowaną chorobą zwyrodnieniową kolan. Silne dolegliwości bólowe oraz ograniczenie ruchomości stawu są głównymi dolegliwościami utrudniającymi funkcjonowanie pacjentów.

lekarz

Zwyrodnienie stawu kolanowego (gonartroza) związane jest z degeneracją chrząstki stawowej. Przyczyny tej choroby kolan to m.

fizjoterapeuta

Artroskopia kolana oznacza badanie inwazyjne stawu. Polega na wprowadzeniu do jego wnętrza specjalnej metalowej rurki z układem optycznym w celu bezpośredniego obejrzenia jego zawartości i oceny stanu.

fizjoterapeuta

Choroba zwyrodnieniowa stawów (artroza) należy do najczęściej spotykanych i najbardziej uciążliwych problemów medycznych wieku średniego i podeszłego. Zmiany zwyrodnieniowe stawów to nie tylko efekt starzenia się struktury stawu, lecz także konsekwencja skomplikowanych zjawisk biochemicznych w naszych kościach i stawach.

fizjoterapeuta

Ból stawów to powszechna dolegliwość, która może uprzykrzyć codzienne funkcjonowanie i wykluczyć z ulubionych aktywności. Kiedy bolą mięśnie i stawy, wiele osób automatycznie myśli o infekcji.

lekarz

Młodzieńcze idiopatyczne zapalenie stawów, w skrócie MIZS, jest formą zapalenia stawów, które występuje przed ukończeniem 16. roku życia, a jego objawy utrzymują się co najmniej 6 tygodni bądź dłużej.

fizjoterapeuta

Objawy reumatoidalnego zapalenia stawów obejmują różne układy. We wczesnym stadium choroby występują m.

lekarz

Fala uderzeniowa to nieinwazyjna metoda leczenia ostrych i przewlekłych dolegliwości w obrębie narządu ruchu. Jest wykorzystywana w fizjoterapii, ortopedii, medycynie sportowej i dermatologii.

lekarz

Artroza to choroba zwyrodnieniowa stawów. Jest to jeden z najbardziej uciążliwych problemów wieku podeszłego, spowodowany naturalnym starzeniem się układu kostno-mięśniowego.

fizjoterapeuta

Osteoporoza to choroba nazywana „cichym złodziejem kości”. Nie bez powodu, charakteryzuje się bowiem ubytkiem masy kostnej oraz zaburzeniem wewnętrznej architektury tkanki kostnej.

lekarz

Osteoporoza jest chorobą, w której dochodzi do stopniowego zniszczenia i rozrzedzenia struktury kości. Kości stają się one cienkie, sitowate, tracą swoją wytrzymałość i odporność mechaniczną, znacznie łatwiej ulegają złamaniom, nawet przy niewielkich urazach.

biotechnolog medyczny

Złamanie szyjki kości udowej to uraz, który najczęściej występuje u osób w podeszłym wieku. Dochodzi do niego na skutek urazu mechanicznego, przy jednoczesnym osłabieniu kości poprzez osteoporozę, nowotwór, wrodzoną łamliwość kości czy też złe odżywianie.

fizjoterapeuta

Ból biodra potrafi skutecznie utrudnić codzienne funkcjonowanie – od spaceru, po wchodzenie po schodach czy zwykłe wstawanie z krzesła. Choć wiele osób bagatelizuje pierwsze objawy, przewlekły ból biodra może świadczyć zarówno o przeciążeniu mięśni, jak również o rozwijających się zmianach zwyrodnieniowych stawu biodrowego.

lekarz

Bóle stawów to powszechnie występujący problem, który może dotknąć każdego, niezależnie od wieku czy stylu życia. Jest to na tyle obszerny temat, że ciężko omówić go w całości w jednym artykule.

lekarz

Ból w biodrze jest często występującym problemem. Choroby stawu biodrowego (zwyrodnienie, uraz, stan zapalny czy ucisk na nerwy) są przyczyną dolegliwości bólowych nie tylko w samym stawie.

fizjoterapeuta

Zespół mięśnia gruszkowatego może dawać takie objawy jak: ból lędźwi i ból pośladków. Przyczyną rwy gruszkowej są wady budowy mięśnia, jego uraz, siedzący tryb życia.

fizjoterapeuta
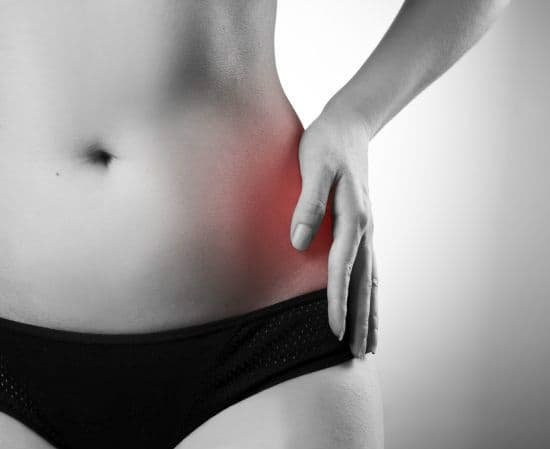
Koksartroza oznacza zwyrodnienie stawu biodrowego. Jest jedną z najczęstszych diagnozowanych chorób stawu biodrowego u osób dorosłych.

lekarz

Ból bioder występujący nocą dotyka wiele osób – szczególnie pacjentów w podeszłym wieku. Do jego najważniejszych przyczyn zalicza się choroby przewlekłe, ale też: urazy, przeciążenia i czynniki związane z niewłaściwym stylem życia.

farmaceutka, dr biofizyki

Zapalenie kaletki maziowej stawu biodrowego jest powszechnym schorzeniem, które dotyczy najczęściej osób uprawiających sporty biegowe bądź pracujących w pozycji stojącej lub klęczącej. Zapalenie kaletki biodrowej to spotyka się albo u ludzi młodych i aktywnych fizycznie, albo u osób około 50.

fizjoterapeuta

Naderwanie mięśnia powoduje silny ból mięśnia. Spowodowane jest najczęściej wykonywaniem aktywności fizycznej bez wcześniejszej rozgrzewki.

fizjoterapeuta

Ból w pachwinie jest objawem niespecyficznym. Może wskazywać na wiele procesów chorobowych toczących się w jamie brzusznej lub w miednicy.

lekarz

Dobroczynne właściwości zimna znane są ludzkości od wieków. Współczesna krioterapia to jednak coś znacznie więcej niż tylko przykładanie chłodnych okładów.

farmaceutka, dr biofizyki

Wielu z nas regularnie ćwiczy siłowo lub wytrzymałościowo, podczas gdy o treningu propriocepcji wciąż mało kto słyszał – choć to właśnie on w dużej mierze chroni przed kontuzjami i poprawia kontrolę ruchu. Co więcej, jest również niezbędny w rehabilitacji po urazach oraz przy schorzeniach neurologicznych.

dietetyk kliniczny i sportowy

Na sprawność układu ruchu wpływa wiele czynników. Nie tylko jest to siła mięśniowa oraz stan kości i stawów, ale także efektywność przenoszenia informacji przez układ nerwowy.

dr nauk medycznych

Urazy sportowe mogą spotkać każdego – zarówno zawodowca, jak i amatora. Skręcenia, naciągnięcia mięśni czy uszkodzenia stawów potrafią skutecznie wyłączyć z aktywności na tygodnie.


Żyjemy w czasach, w których przewlekły stres i siedzący tryb pracy stały się codziennością, co bezpośrednio przekłada się na nasze zdrowie. Ignorowanie sygnałów płynących z organizmu, takich jak sztywność karku czy nawracające dolegliwości bólowe, prowadzi do pogorszenia jakości życia.

farmaceutka, dr biofizyki