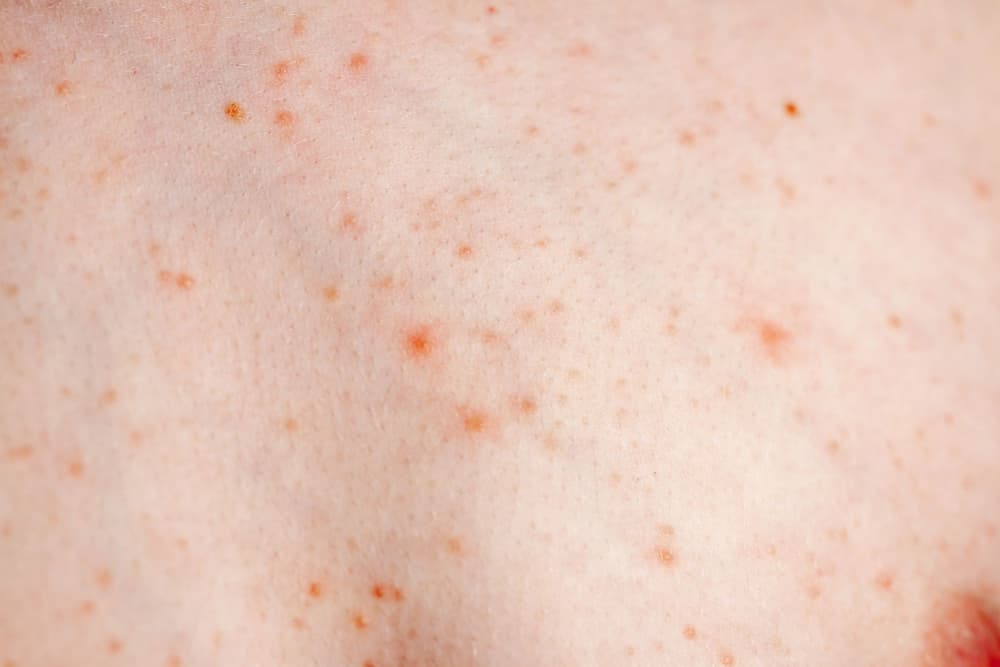
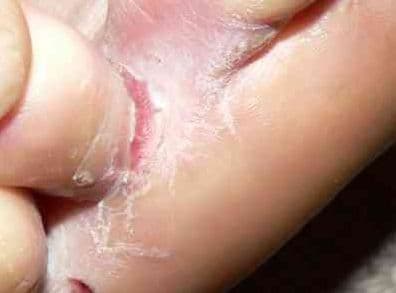
Co to jest zespół Lyella?
Zespół Lyella (ang. Lyell's syndrome), nazywany inaczej toksyczną nekrolizą naskórka lub zespołem oparzonej skóry, to rzadka choroba skóry o charakterze rumienia wielopostaciowego . Częstość jej występowania szacuje się na 0,4–1,9 przypadków zachorowań na milion ludzi rocznie. Znane są także przypadki zespołu Lyella w Polsce. W przebiegu schorzenia dochodzi do masywnego oddzielania się i spełzania naskórka. Rany o dużej powierzchni (przekraczającej 30 proc. powierzchni ciała), przypominają rany oparzeniowe.
Choroba Lyella jest stanem zagrożenia życia. Po raz pierwszy opisany został w 1948 r. przez Ruskina, a następnie w 1956 r. przez szkockiego dermatologa Allana Lyella. Choroba występuje w każdym wieku i u obu płci z tą samą częstością. Nieco częściej dotyka osoby w wieku podeszłym, prawdopodobnie z powodu upośledzonej odporności, jak i częstej wielolekowej terapii. Istnieje także ryzyko rozwoju zespołu Lyella u dzieci. Śmiertelność w przebiegu choroby jest duża i sięga nawet 40 proc. Rokowanie zależy od jej przebiegu.
To też Cię może zainteresować: Pęcherze, pęcherzyki i bąble na skórze – co mogą oznaczać?
Przyczyny zespołu Lyella – co wywołuje nekrolizę naskórka?
Toksyczna nekroliza naskórka, czyli zespół Lyella, spowodowany jest zażywaniem leków. Opisano setki leków, które mogą być przyczyną. Najczęściej wymieniane są:
- leki przeciwdrgawkowe (karbamazepina, fenytoina),
- lekarstwa z grupy sulfonamidów,
- antybiotyki (penicyliny, makrolidy),
- leki przeciwgrzybicze,
- niesteroidowe leki przeciwzapalne.
Początkowo objawy nekrolizy naskórka są mało charakterystyczne – ból gardła, ogólne osłabienie, kaszel, wysoką temperaturę ciała. Często, podczas tego okresu pacjenci dostają antybiotyki, które następnie mylnie uważane są przyczynę choroby. Dopiero po około 2–3 tygodnia pojawiają się pierwsze zmiany skórne.
Zespół Lyella – objawy martwicy skóry po lekach
Pierwsze objawy zespołu Lyella są bardzo niespecyficzne i przypominają zwykłe przeziębienie. U chorego pojawiają się bóle głowy, osłabienie, kaszel, gorączka. Okres ten trwa zwykle 2–3 tygodnie (może trwać dłużej). Po tym czasie pojawiają się pierwsze zmiany na skórze. Są to nieregularne, czerwone, plamy na ciele, którym towarzyszy obrzęk, początkowo na twarzy i kończynach dolnych oraz górnych, później na tułowiu. Następnie na zmienionej chorobowo skórze tworzą się pęcherze wypełnione przezroczystym, surowiczym płynem. Bąble łatwo pękają, pozostawiając żywoczerwoną, bolesną nadżerkę.
Ponadto dochodzi do spełzania pozornie zdrowego naskórka po jego mechanicznym potarciu i ucisku. Nekroliza postępuje, z czasem dochodzi do zajęcia dużych powierzchni skóry (erytrodermii). Po kilku dniach dodatkowo choroba zajmuje błony śluzowe jamy ustnej i narządów płciowych. Pojawiają się trudności w połykaniu, mówieniu, przyjmowaniu pokarmów, nadżerki i strupy w jamie ustnej.
Zespół Lyella to choroba postępująca gwałtownie. Rozległym, wiotkim pęcherzom oraz bolesnym nadżerkom towarzyszy wysoka temperatura ciała i ciężki stan ogólny. Martwica skóry po lekach przypomina ciężkie oparzenia. W przebiegu choroby dochodzi również do powikłań narządowych (podobne objawy dotykają błony śluzowe przewodu pokarmowego, oddechowego). Zajęcie układu oddechowego może doprowadzić do niewydolności oddechowej, a zmiany w układzie pokarmowym do problemów z oddawaniem kału i przyjmowaniem pokarmów.
Choroba może objąć również narząd wzroku, powodując wiele ciężkich następstw. Powikłania zespołu Lyella to m.in.: zapalenie spojówek, owrzodzenie rogówki, bliznowacenie, powstanie zrostów w obrębie gałki ocznej, nieprawidłowe wrastanie rzęs, a nawet ślepota. Zmiany w układzie moczowym powodują ból w czasie oddawania moczu. Podczas gojenia może dojść do zrostów i przewężeń cewki moczowej.
Czytaj również: Wrastający paznokieć – przyczyny, objawy, leczenie, klamra, domowe sposoby
Toksyczne nekroliza naskórka – leczenie
Rozpoznanie zespołu Lyella opiera się na widocznych objawach i zmianach skórnych. Rozległe, bolesne nadżerki, przypominające poparzoną skórę, powodują szybką utratę wody z organizmu i zaburzenia elektrolitowe. Konieczne jest więc dożylne uzupełnianie elektrolitów i nawadnianie pacjentów. Spełzający naskórek odsłania rany, przez które łatwo mogą wniknąć patogeny. Aby temu zapobiec, chorzy powinni być odizolowani. Jeżeli dojdzie do zakażenia, konieczna jest antybiotykoterapia lub włączenie leczenia przeciwgrzybiczego.
W objawowym leczeniu toksycznej nekrolizy naskórka ważne jest zażywanie leków przeciwbólowych oraz przeciwgorączkowych. Na zmiany skórne powinno stosować się jałowe opatrunki, chroniące przed zakażeniem i zbyt szybkim wysychaniem skóry.
W przypadku wielonarządowych powikłań, konieczna jest współpraca lekarzy wielu specjalności. Leczenie powikłań ocznych zespołu Lyella wymaga konsultacji okulistycznych, powikłania układu moczowo-płciowego – urologicznych itd.
Należy pamiętać, że zespół Lyella, to ciężka choroba obarczona wysokim ryzykiem zgonu. Śmiertelność wynosi około 30–40 proc. Pacjenci po przebyciu schorzenia muszą bezwzględnie unikać przyjmowania leku, który wywołał objawy nekrolizy naskórka. Wszyscy natomiast powinni pamiętać o możliwych skutkach nadużywania leków, przyjmując tylko te preparaty, które są konieczne.