Czym jest liszaj obrączkowy?
Liszaj obrączkowy (liszaj obrączkowaty) jest to rodzaj liszaja płaskiego. Liszaj płaski jest przewlekłym schorzeniem skórnym, który dotyka również błony śluzowe, rzadko paznokcie. Liszaj płaski można rozpoznać na podstawie charakterystycznych zmian klinicznych oraz histologicznych.
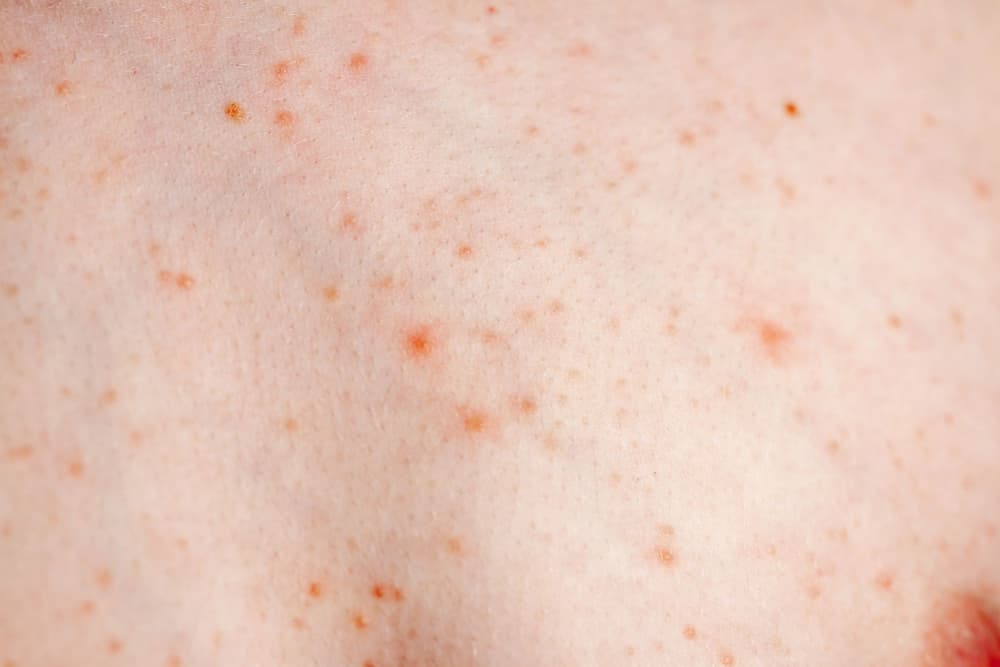
Zmiany na skórze mają postać czerwonych grudek, którym towarzyszy świąd. Odmiana liszaja płaskiego, czyli liszaj obrączkowy ma bardziej płaskie grudki, są to zmiany pierścieniowate, które częściej występują na dolnej powierzchni tułowia oraz na narządach płciowych. Rzadziej występuje w innych miejscach. Zmiany mogą pojawić się w każdym wieku.
Liszaj obrączkowy – przyczyny
Przyczyny liszaja obrączkowego nie są do końca znane. Najbardziej prawdopodobne wydają się powiązania z procesami autoimmunologicznymi. Oznacza to, że na rozwój choroby wpływają zaburzenia układu odpornościowego. W organizmie dochodzi do produkcji nieprawidłowych, specyficznych dla choroby przeciwciał, które atakują ludzkie ciało. Liszaj płaski częściej występuje u osób po przeszczepie szpiku (w mechanizmie reakcji przeszczep przeciwko gospodarzowi).
To też Cię może zainteresować: Pęcherze, pęcherzyki i bąble na skórze – co mogą oznaczać?
Liszaj obrączkowy a inne choroby autoimmunologiczne
Poza tym liszaj płaski obrączkowy, tak jak pozostałe odmiany liszaja, współistnieje z innymi chorobami autoimmunologicznymi, np. przewlekłe aktywne zapalenie wątroby. Być może to zapalenie jest powiązane z zakażeniem wirusami hepatotropowymi tj. wirusem WZW typu B oraz WZW typu C. Dlatego w przypadku rozpoznania liszaja obrączkowego warto wykonać badania laboratoryjne enzymów wątrobowych oraz badania w kierunku zakażenia wirusem WZW B lub C.
Do innych przyczyn liszaja należy zaliczyć leki (neuroleptyki, sole złota, przeciwmalaryczne). Wydaje się, że również przewlekły stres oraz ciężkie wstrząsy psychiczne mogą brać udział w rozwoju liszaja.
Niestety aktualnie nie jest znany dokładny mechanizmy powstawania zmian na skórze typowych dla liszaja płaskiego.
Liszaj obrączkowy a liszaj płaski
Liszaj płaski opisywany jest jako grudki czerwone, lśniące oraz sinofiołkowe wykwity. Charakterystyczna dla liszaja płaskiego jest siateczka Wickhama (smugowate zbielenia na powierzchni zmiany). Wykwity mogą się układać linijnie (tworząc tzw. objaw Koebnera).
Można wyróżnić kilka typów liszaja płaskiego:
- liszaj płaski przerosły (brodawkowaty) – występuje głównie na podudziach, ma charakter zlewny, bez pojedynczych grudek;
- liszaj płaski mieszkowy – często na owłosionej skórze głowy, są to drobne przymieszkowe grudki;
- liszaj płaski pęcherzowy – zmiany są pęcherzowe, mogą występować na skórze lub na błonach śluzowych, w zależności od podtypu.
Natomiast liszaj obrączkowy jest rzadszym typem liszaja płaskiego.
Liszaj obrączkowy – objawy
W literaturze objawy liszaja obrączkowego opisywane są jako:
- zmiany bardziej płaskie,
- pierścieniowate,
- przypominające pierścień,
- na zewnątrz mają wąską uniesioną obręcz,
- w środku zmiany jest zagłębienie, zanik bliznowaty lub przebarwienie.
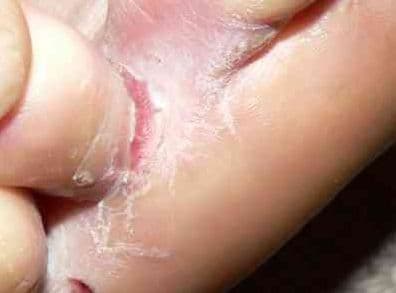
Zmiany jakie są charakterystyczne dla liszaja obrączkowego charakteryzuje również świąd, tak jak w innych przypadkach liszaja płaskiego. Liszaj płaski obrączkowaty występuje częściej niż inne rodzaje liszaja płaskiego na narządach płciowych, zazwyczaj u mężczyzn. Wykwity lokalizują się głównie na żołędzi oraz na mosznie. U kobiet zmiany na narządach płciowych występują rzadziej.
Do głównych dolegliwości osób dotkniętych liszajem płaskim należą:
- zmiany grudkowe, najczęściej linijne (w przypadku liszaja płaskiego – pierścieniowate);
- świąd – jest bardzo uciążliwym elementem choroby;
- ból – w przypadku, gdy zmiany występują na narządach płciowych (tak jak w przypadku liszaja obrączkowatego) może wystąpić bolesność zmian.
Diagnostyka liszaja obrączkowego
Rozpoznanie liszaja płaskiego obrączkowego opiera się na podstawie:
- wyglądu, zabarwienia oraz kształtu (obrączkowaty układ z uniesionymi obwałowanymi brzegami i zanikowym centrum);
- lokalizacji (częściej występują na dolnej części tułowia, kończynach dolnych oraz narządach płciowych);
- świądu;
- przebiegu przewlekłego.
Ostateczne rozpoznanie jest ustalane na podstawie obrazu histopatologicznego – w tym celu należy pobrać wycinek skóry i obejrzeć go pod mikroskopem.
Liszaj płaski obrączkowaty należy różnicować m.in. z:
- łuszczycą,
- brodawkami płaskimi,
- pęcherzycą,
- ziarniniakiem obrączkowatym.
Leczenie liszaja obrączkowatego
Leczenie liszaja obrączkowego polega na leczeniu ogólnym i miejscowym. Nie ma leczenia przyczynowego, ponieważ nie jest znana etiologia liszaja.
Leczenie ogólne liszaja obrączkowego
Leczenie ogólne polega na stosowaniu kortykosterydów. W przypadku opornego na leczenie liszaja można podać metotreksat bądź cyklosporynę. Poza tym do leczenia można stosować sulfony. Istnieją doniesienia o skuteczności izotretinoiny. Przeciwświądowo można zastosować leki przeciwhistaminowe.
Leczenie miejscowe liszaja obrączkowego
Leczenie miejscowe: należy stosować maści i kremy steroidowe (w postaci opatrunków zamkniętych), które redukują wykwity oraz zmniejszają świąd. Stosować można również triamcinolon i fluocinolon. Jeśli zajęte są błony śluzowe powinno się stosować kwas witaminy A. Zaleca się stosowanie glikokortykoidów w połączeniu z lekami przecidrożdżakowymi i przeciwbakteryjnymi.