Wirus opryszczki HSV – czym jest?
Wirus opryszczki pospolitej (Herpes simplex virus) to jeden z najpowszechniejszych wśród ludzi wirusów. Zaliczany jest do rodziny DNA-wirusów otoczkowych Herpesviridae, podrodziny Alphaherpesviridae. Dzieli się na dwie odmiany:
Herpes simplex virus-1 (HSV-1) – najczęściej związany z zakażeniami okolic twarzy (błony śluzowe jamy ustnej, skóra twarzy, spojówki, rogówki), w tym zwłaszcza z opryszczką wargową. Szacuje się, że zakażone jest nim od 60 do nawet 95% dorosłych ludzi;
Herpes simplex virus-2 (HSV-2) – odpowiedzialny za opryszczkę skóry i błon śluzowych narządów płciowych, wykrywany u ok. 10-13% dorosłych.
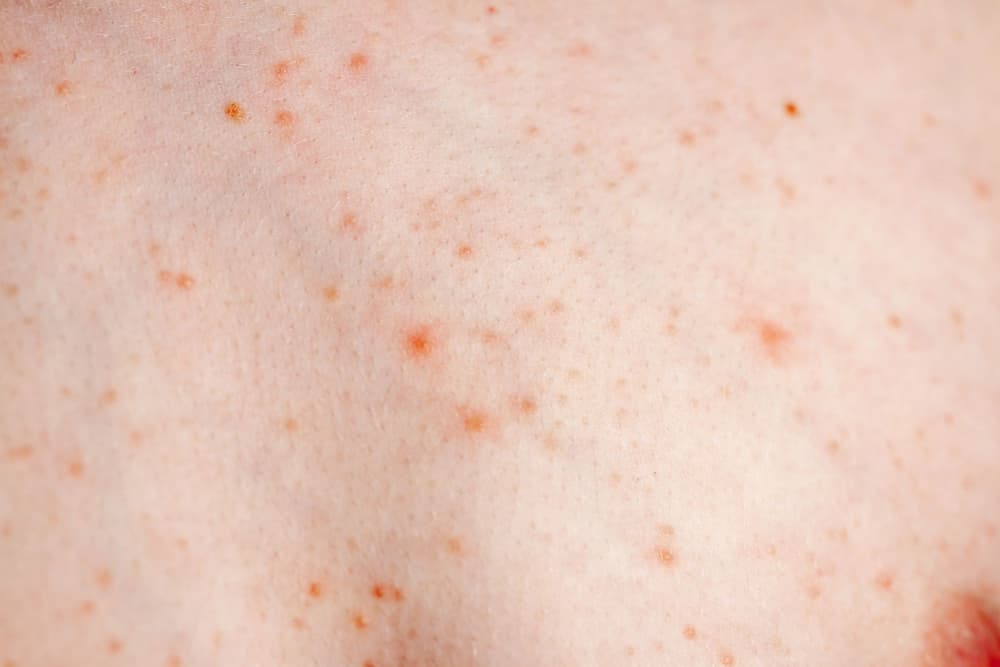
Zakażenie wirusem HSV ma charakter przetrwały, co oznacza, że po wniknięciu do organizmu pozostaje on w nim do końca życia w stanie utajenia, z nawracającymi okresami aktywności, przejawiającymi się różnymi objawami klinicznymi, w tym zwłaszcza wysypką pęcherzykową w różnych częściach ciała.
Czas inkubacji zakażenia wirusem opryszczki zwykłej wynosi do 26 dni, choć w sporej części przypadków, zarówno jeśli chodzi o zakażenie pierwotne jak i wtórne, objawy kliniczne infekcji pojawiają się po około 7 dniach.
Przeczytaj również:

Opryszczka narządów płciowych – objawy, jak można się zarazić, leczenie domowe
Jak dochodzi do zakażenia wirusem opryszczki?
Do zakażenia wirusem opryszczki pospolitej dochodzi przede wszystkim w wyniku bezpośredniego kontaktu ze zmianami skórnymi lub skórno-śluzówkowymi, wyłącznie z człowieka na człowieka.
W przypadku wirusa opryszczki typu 1 (HSV-1) najczęściej ma to miejsce przy aktywnej infekcji (pierwotnej lub wtórnej), np. przez pocałunek czy dotykanie zmian chorobowych. Niebezpieczne może być również używanie wspólnych naczyń lub sztućców, ręczników czy innych przedmiotów, które mogły mieć kontakt z wydzieliną z pęcherzyków. Pamiętajmy jednak, że wirus opryszczki dość szybko ginie w temperaturze pokojowej, dlatego przenoszenie choroby w ten sposób jest stosunkowo rzadkie. Do pierwotnego zakażenia tym typem wirusa dochodzi najczęściej już w dzieciństwie.
Jeżeli chodzi o wirusa opryszczki HSV-2, głównym źródłem zakażenia również jest bezpośredni kontakt ze skórą lub błonami śluzowymi nosiciela, przy czym wirus może być obecny w wydzielinach narządów płciowych nawet bez widocznych objawów klinicznych choroby (tzw. nosicielstwo bezobjawowe). Uznaje się, że to właśnie w ten sposób, w trakcie kontaktów seksualnych, najczęściej dochodzi do nowego zakażenia pierwotnego wirusem HSV-2.
Możliwa jest również transmisja wertykalna, w czasie porodu, która może prowadzić do zakażenia wrodzonego w postaci opryszczki noworodków, stanowiącego zagrożenie dla życia noworodka.
Jak chronić innych przed zakażeniem?
W trakcie aktywnej infekcji, czyli np. gdy wyskoczy „zimno” (potoczne określenie zmian chorobowych obserwowanych w okolicy na czerwieni wargowej), należy unikać kontaktu innych osób z pęcherzykami czy korzystania ze wspólnych sztućców lub przedmiotów higieny osobistej. Zmiany skórne można również zabezpieczać specjalnymi plastrami. Największe wydalanie wirusa ma miejsce zwykle w pierwszej dobie. Z kolei osoby będące świadome zakażenia wirusem HSV-2 powinny w trakcie kontaktów seksualnych korzystać z prezerwatyw, nawet gdy nie występują u nich objawy kliniczne choroby.
Przeczytaj również:

Opryszczka penisa – objawy i leczenie opryszczki na penisie
Jak leczyć opryszczkę, miejscowo, doraźnie i ogólnoustrojowo?
Wirusa opryszczki nie da się wyeliminować z organizmu – nawet pomimo zastosowania leczenia pozostaje on w organizmie gospodarza przez całe życie, głównie w obrębie zwojów nerwowych: trójdzielnych w przypadku wirusa typu HSV-1 i krzyżowych w przypadku HSV-2. To w tych miejscach wirus ulega replikacji i pozostaje w uśpieniu do czasu ponownej aktywacji.
Leczenie objawów wirusa opryszczki wygląda podobnie zarówno w przypadku zakażenia pierwotnego, jak i wtórnego. Ma na celu wyłącznie zmniejszenie nasilenia objawów infekcji. Obejmuje ono przede wszystkim zastosowanie leków przeciwwirusowych:
acyklowiru (bezpieczny również w ciąży),
walacyklowiru,
denotywiru,
dokozanolu.
Mogą one występować w formie preparatów o działaniu ogólnoustrojowym lub miejscowym (nieskuteczne w przypadku opryszczki narządów płciowych) i prowadzą do zahamowania replikacji wirusa HSV. Co ważne, leczenie przeciwwirusowe nie zapobiega występowaniu infekcji wtórnych, ani nie zmniejsza ryzyka zakażenia. Dawkowanie poszczególnych leków przeciwwirusowych zależy od tego, czy mamy do czynienia z łagodnymi infekcjami miejscowymi czy ciężkimi postaciami choroby, oraz czy jest to zakażenie pierwotne czy wtórne.
Dodatkowo można zastosować inne substancje łagodzące objawy infekcji, takie jak:
środki przeciwbólowe,
środki o działaniu przeciwgorączkowym,
preparaty wysuszające.
Kiedy należy wdrożyć leczenie wirusa opryszczki pospolitej? Najlepiej już w momencie pojawienia się objawów zwiastunowych lub najpóźniej w dniu wystąpienia wykwitów. U pacjentów, u których często następują nawroty opryszczki w ciężkiej formie, można rozważyć tzw. profilaktykę farmakologiczną z codziennym zastosowaniem acyklowiru lub walacyklowiru.
Przeczytaj również:

Opryszczka rogówki – rodzaje, przyczyny, leczenie
Kiedy objawy opryszczki się nasilają?
Objawy kliniczne infekcji wirusem Herpes simplex mogą być bardzo zróżnicowane. Zależne są w dużej mierze od charakteru infekcji oraz kondycji układu immunologicznego gospodarza. Jak już wspomnieliśmy, częstotliwość i forma pojawiających się objawów warunkuje wdrożenie odpowiedniego leczenia. Do zakażeń nawrotowych u większości nosicieli dochodzi nie częściej niż 2-3 razy do roku.
Jakie czynniki sprzyjają reaktywacji utajonego wirusa? To przede wszystkim:
przemęczenie,
stres,
nadmierna ekspozycja na niekorzystne czynniki atmosferyczne, takie jak zimno, wiatr, a także silne promieniowanie słoneczne,
miejscowe urazy tkanek,
menstruacja u kobiet,
niedożywienie,
ryzykowne stosunki seksualne,
podwyższona temperatura ciała,
zabiegi stomatologiczne,
operacje chirurgiczne,
przyjmowanie niektórych leków, w tym zwłaszcza glikokortykosteroidów i innych substancji osłabiających układ odpornościowy,
zabiegi laserowe.
Ryzyko wystąpienia zmian opryszczkowych zwiększa także występowanie u nosiciela innych chorób, w tym infekcji dróg oddechowych czy schorzeń prowadzących do immunosupresji. Obserwuje się także tzw. sezonowość reaktywacji wirusa, ze zwiększonym nasileniem w okresie jesienno-zimowym, gdy układ odpornościowy jest dodatkowo obciążony walką z innymi patogenami.
Przeczytaj również:

Opryszczka u dziecka – przyczyny, objawy, diagnostyka, leczenie, domowe sposoby, profilaktyka
Jakie mogą być powikłania opryszczki?
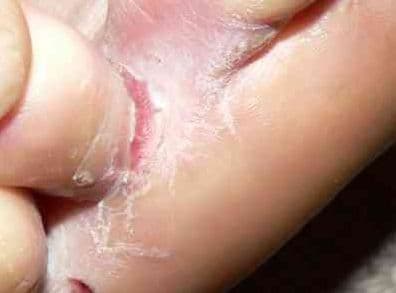
Najbardziej charakterystyczne objawy kliniczne zakażenia wirusem HSV-1 to oczywiście zmiany pęcherzykowe w okolicy ust, a w przypadku wirusa HSV-2 zmiany w obrębie zewnętrznych narządów płciowych. Wysiew pęcherzyków zwykle jest poprzedzony objawami takimi jak mrowienie, swędzenie, pieczenie czy ból.
Inne, rzadziej występujące postacie i powikłania zakażenia wirusem Herpes simplex to:
opryszczkowe zapalenie jamy ustnej i dziąseł – najczęściej u małych dzieci, przejawiające się jako liczne zmiany pęcherzykowe we wnętrzu jamy ustnej z towarzyszącą gorączką, złym samopoczuciem i trudnościami w jedzeniu;
opryszczkowe zapalenie gardła i migdałków – typowe dla osób dorosłych, w jego przebiegu na tylnej ścianie gardła pojawiają się pęcherzyki przechodzące w bolesne, szare nadżerki. Oprócz tych zmian występują również gorączka, ból głowy oraz mięśni;
wyprysk opryszczkowy – obserwowany często w przebiegu zakażenia pierwotnego u osób z atopowym zapaleniem skóry. Pęcherzyki przekształcają się w bolesne owrzodzenia, z towarzyszącą gorączką i powiększeniem węzłów chłonnych;
opryszczkowe zapalenie rogówki – diagnozuje się, gdy zmiany opryszczkowe pojawiają się w obrębie rogówki lub spojówki oka. Ta postać zakażenia wymaga pilnej konsultacji z okulistą, może bowiem prowadzić do bliznowacenia rogówki, a w efekcie upośledzenia lub utraty wzroku;
opryszczkowe zapalenie mózgu – najcięższa postać zarówno w przebiegu zakażenia pierwotnego jak i wtórnego, prowadząca do trwałych deficytów neurologicznych. Objawy kliniczne w tym przypadku są mało specyficzne (gorączka, ból głowy, drgawki, zaburzenia świadomości). Wymaga pilnego leczenia szpitalnego, a przy różnicowaniu zakażenia należy brać pod uwagę inne przyczyny ostrych zmian w ośrodkowym układzie nerwowym, takie jak infekcje wirusowe i bakteryjne opon mózgowych, udar czy padaczkę.
Nieprawidłowa pielęgnacja zmian opryszczkowych może prowadzić także do zakażeń rozsianych oraz wtórnych infekcji bakteryjnych lub grzybiczych. Z kolei opryszczka narządów płciowych w trakcie ciąży może zwiększać ryzyko poronienia lub porodu przedwczesnego i stanowi wskazanie do cięcia cesarskiego.