Dermatofity – co to jest i jakie są rodzaje?
Dermatofity to grzyby występujące powszechnie na całym świecie, które obejmują ponad 40 gatunków. Chorobotwórczych dla człowieka jest około 20 gatunków dermatofitów. Podstawowy podział grzybów dermatofitowych uwzględnia miejsce bytowania tych grzybów i obejmuje następujące ich rodzaje:
- grzyby zoofilne, czyli bytujące na zwierzętach; zwierzę jest nosicielem grzyba, a zatem brak jest u niego objawów zakażenia; natomiast kontakt człowieka z takim zwierzęciem (np. z dermatofitami u psa) prowadzi do rozwoju dermatofitozy; najpowszechniej występujące dermatofity zoofilne to Trichophyton verrucosum, Trichophyton mentagrophytes oraz Microsporum canis;
- grzyby antropofilne, których nosicielami są ludzie; najczęściej występujące gatunki antropofilne to Trichophyton rubrum, Microsporum audouinii oraz Epidermophyton occosum;
- grzyby geofilne bytujące w glebie, reprezentowane najliczniej przez Microsporum gypseum.
Dermatofity – zakażenie – przyczyny
Najrzadziej spotykane są zakażenia dermatofitami geofilnymi. Znacznie częściej zdarzają się infekcje grzybicze wywołane zoofilnymi i antropofilnymi. Do zakażenia dochodzi na drodze bezpośredniego kontaktu z zakażonym zwierzęciem lub człowiekiem, ponadto dermatofitozy spowodowane przez dermatofity antropofilne przenoszone mogą być na drodze kontaktu pośredniego, stosując wspólne przedmioty użytku osobistego.
Na zakażenia grzybicze szczególnie narażone są osoby z osłabionym układem odpornościowym: małe dzieci, osoby w podeszłym wieku, cierpiący na zaburzenia odporności oraz niektóre choroby przewlekłe, np. cukrzycę.
Inne czynniki zwiększające ryzyko zakażenia grzybami to: niedoczynność tarczycy, nowotwory, niedobór żelaza. Ponadto zarażeniu dermatofitami sprzyjają mikrouszkodzenia skóry, nadmierna potliwość, oparzenia i rany na skórze, niewystarczająca higiena ciała lub wręcz przeciwnie – nadużywanie środków myjących naruszających naturalna barierę lipidową skóry.
Jakie są przyczyny grzybicy skóry gładkiej i jak ją rozpoznać?
Dermatofity – choroby
Dermatofity odpowiadające za rozwój dermatofitozy określane są mianem „tinea”. Słowo to występuje w połączeniu z terminem łacińskim określającym lokalizację zmian grzybiczych. Zgodnie z takim nazewnictwem wyróżniamy następujące dermatofitozy:
- tinea unduium, czyli grzybicę paznokci,
- tinea capitis, czyli grzybicę owłosionej skóry głowy,
- tinea barbae, czyli grzybicę brody,
- tinea pedis, czyli grzybicę stóp,
- tinea manus, czyli grzybicę rąk,
- tinea corporis, czyli grzybicę tułowia,
- tinea inquinalis, czyli grzybicę pachwin,
- tinea cutis glabrae, czyli grzybicę skóry gładkiej.
Dermatofitozy mogą przyjmować postać grzybicy powierzchniowej lub głębokiej. Ta pierwsza obejmuje wyłącznie warstwę rogową skóry, paznokci czy włosów; z kolei grzybica głęboka sięga skóry właściwej.
Dermatofity – objawy zakażenia
Objawy dermatofitozy różnią się w zależności od lokalizacji zakażenia grzybiczego.
Dermatofity paznokci wywołują zmiany w wyglądzie płytki paznokciowej. Zauważyć można rozwarstwienie paznokci i ich nadmierną łamliwość, pojawienie się białych plam oraz zgrubienie i pofałdowanie płytki paznokcia. Paznokieć może odwarstwiać się od łożyska i całkowicie się wykruszać.
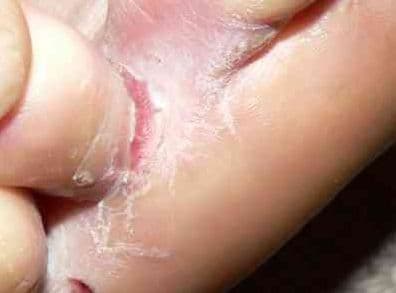
Dermatofitoza stóp zlokalizowana jest najczęściej na skórze obszarów międzypalcowych (głównie dotyczy III i IV przestrzeni międzypalcowej), rzadziej obejmuje podeszwę i boczny obszar stopy. W przypadku zmian zlokalizowanych między palcami stóp zauważalne jest zaczerwienienie i świąd skóry, z kolei zmiany na podeszwach i bokach stóp (tzw. grzybica złuszczająca) manifestują się jako ogniska nadmiernego złuszczania lub rogowacenia skóry.
W przebiegu grzybicy rąk dochodzi do złuszczania się skóry, jej zaczerwienienia i świądu, powstania wysypki lub pęcherzyków z sączącą się wydzieliną. Wspomniane zmiany skórne zauważyć można na wewnętrznych powierzchniach dłoni (najczęściej jednej ręki) oraz bocznych powierzchni palców.
Dermatofity na skórze owłosionej głowy prowadzą do powstania ognisk zapalnych na skórze, w towarzyszącą łamliwością i wypadaniem włosów. Ponadto mogą powstać zmiany ropne, strupki oraz tarczki woszczynowe. Nierzadko dochodzi do współtowarzyszącego rozwoju infekcji bakteryjnej. Wyróżnić można następujące postacie dermatofitoz skóry głowy:
- grzybica strzygąca,
- grzybica woszczynowa,
- grzybica drobnozarodnikowa.
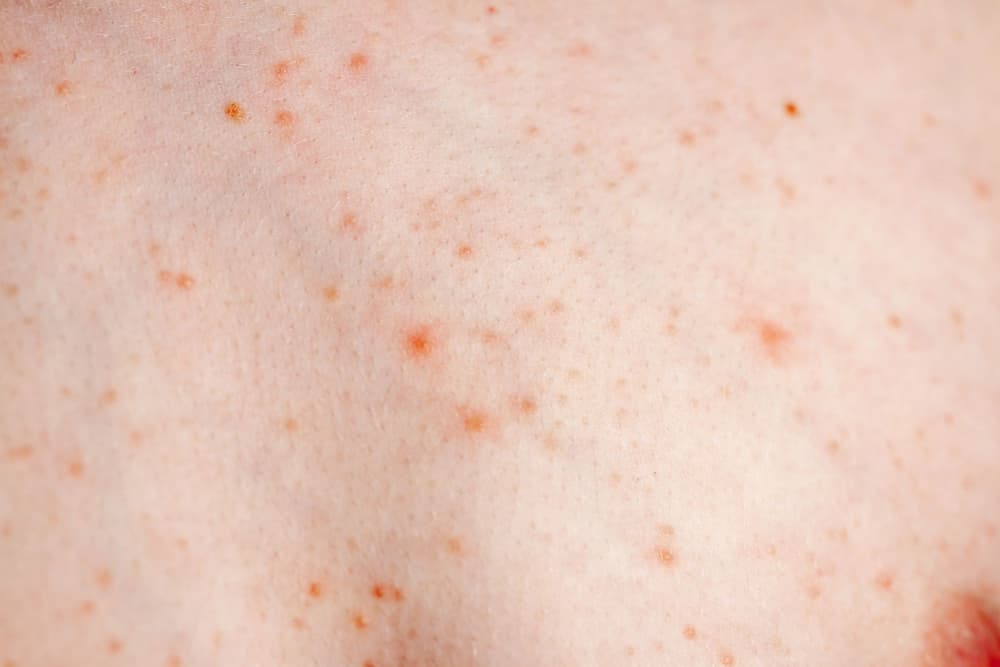
Objawy grzybicy skóry gładkiej to zmiany rumieniowe i złuszczająca się skóra. Zmiany mogą być pojedyncze lub liczne, o charakterze zlewającym się. Najczęstsza lokalizacja takich zmian to twarz, dekolt i szyja oraz tułów.
Grzybica pachwin to zapalne zmiany z towarzyszącym złuszczaniem skóry, zlokalizowane w okolicy pachwin i górnego obszaru wewnętrznych części ud. Zmiany generują swędzenie skóry, a ich drapaniu towarzyszy powstanie strupków i sączenia się ranek.
Dermatofity – badania
W celu rozpoznania zakażenia dermatofitami konieczne jest wykonanie badań mikologicznych. Materiałem do badania mogą być zeskrobiny skórne, paznokcie czy włosy. Zakładana jest hodowla na specjalnym podłożu, ponadto wykonywany jest preparat mikroskopowy. W takim specjalnie wybarwionym preparacie zauważyć można strzępki grzybni.
W przypadku grzybicy skóry głowy w czasie diagnostyki wykonywane jest ponadto badanie lampą Wooda. Testy serologiczne jako metody pośrednie diagnostyki mają marginalne znaczenie.
Jak wygląda badanie mykologiczne?
Dermatofity – leczenie – jak zwalczyć grzyby?
W przypadku zakażeń dermatofitami konieczne jest wdrożenie lekami przeciwgrzybiczymi. Najczęściej stosowane są następujące leki:
- flukonazol,
- itrakonazol,
- terbinafina,
czyli leki ogólnoustrojowe. Natomiast miejscowo można stosować pochodne imidazolu.
Leczenie trwa najczęściej kilka tygodni. Infekcja może mieć charakter przewlekły i nawracający, dlatego, aby skutecznie pozbyć się dermatofitów, należy zminimalizować czynniki ryzyka zakażenia.