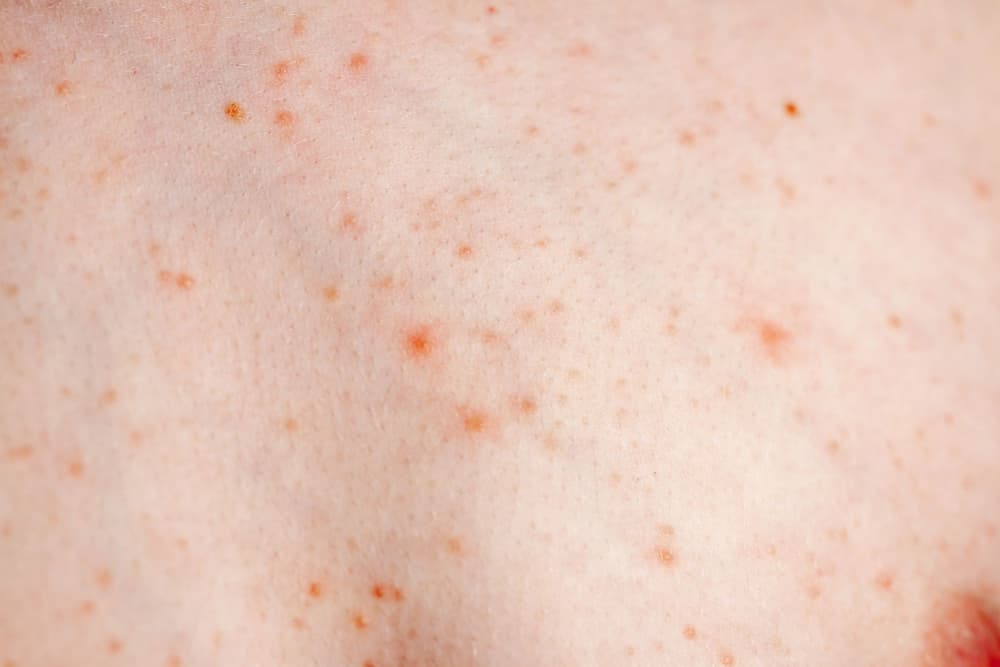
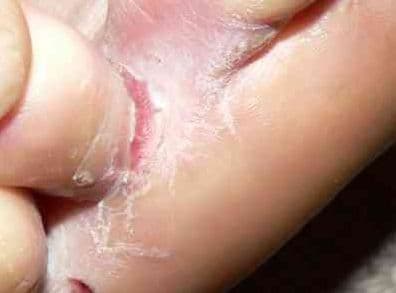
Co wywołuje kontaktowe zapalenie skóry?
Kontaktowe zapalenie skóry dzieli się na dwie główne postaci – alergiczną i niealergiczną. Wyprysk kontaktowy alergiczny powstaje, gdy układ odpornościowy reaguje nadmiernie na konkretny alergen. Pierwszy kontakt ze szkodliwą substancją zazwyczaj nie daje objawów, organizm dopiero się „uczulą”. Dopiero kolejne zetknięcie może wywołać charakterystyczne zmiany. Najczęstszymi alergenami są metale, takie jak nikiel, kobalt, a także chrom (choć dziś w wielu krajach jego stężenie w cementach jest kontrolowane). Wyprysk alergiczny mogą też wywołać barwniki, lateks czy niektóre konserwanty w kosmetykach.
Wyprysk kontaktowy drażniący, czyli niealergiczny, jest znacznie częstszy i nie wymaga wcześniejszego uczulenia. Już pierwszy kontakt ze szkodliwą substancją może wywołać stan zapalny skóry. Typowymi czynnikami są detergenty, środki czystości, kosmetyki, chemikalia w pracy lub rozpuszczalniki. W przypadku długotrwałego kontaktu reakcja może przybrać postać przewlekłą, zbliżoną do wyprysku alergicznego.
Objawy – jak je odczuwa pacjent?
Pacjenci często opisują kontaktowe zapalenie skóry w bardzo obrazowy sposób, a objawy mogą pojawiać się nagle lub narastać stopniowo.
- Świąd i pieczenie, które potrafią być nie do zniesienia. Skóra „gryzie”, „ciągnie”, czasem swędzenie jest tak silne, że trudno spać w nocy.
- Rumień i zaczerwienienie, które sprawiają wrażenie „gorącej” i podrażnionej skóry. Często okolica wokół pęcherzyków błyszczy i wygląda na obrzękniętą.
- Grudki i pęcherzyki, małe wypukłości wypełnione płynem lub sączące, które łatwo uszkodzić drapiąc je, co potęguje dyskomfort.
- Łuszczenie i wysuszenie skóry, zwłaszcza na dłoniach, które stają się szorstkie, „papierowe” i pękające.
- Ból przy dotyku, gdy zmiany są przewlekłe – pacjenci opisują uczucie napięcia skóry lub bolesność przy nawet lekkim nacisku.
Rozsiane zmiany, które w przypadku alergii czasem pojawiają się w miejscach oddalonych od bezpośredniego kontaktu z alergenem, np. na przedramionach lub szyi. Pacjenci mówią często, że dotykanie, mycie rąk, noszenie biżuterii czy stosowanie kosmetyków potęguje dyskomfort i podrażnienia, a codzienna aktywność staje się wyzwaniem.
Leczenie kontaktowego zapalenia skóry
Leczenie kontaktowego zapalenia skóry wymaga podejścia wieloetapowego, zależnego od typu wyprysku, nasilenia objawów i miejsca zmian.
Unikanie czynnika wywołującego
Najważniejszym elementem terapii jest zidentyfikowanie i unikanie kontaktu z alergenem lub substancją drażniącą. W praktyce oznacza to ochronę skóry w pracy i w domu – rękawice ochronne, delikatne detergenty, kosmetyki o niskim potencjale drażniącym. Prowadzenie dziennika kontaktów może pomóc zidentyfikować źródło problemu i ograniczyć ryzyko nawrotów.
Leczenie miejscowe
W leczeniu miejscowym najczęściej stosuje się kortykosteroidy w postaci kremów lub maści, które łagodzą stan zapalny i zmniejszają swędzenie. Stosowanie zazwyczaj trwa od kilku dni do 2 tygodni i powinno odbywać się pod kontrolą lekarza, aby uniknąć ścieńczenia skóry. Alternatywą w przypadku okolic wrażliwych, takich jak twarz czy dłonie dzieci, są inhibitory kalcyneuryny. Ich stosowanie może trwać kilka tygodni, aż zmiany całkowicie znikną.
Leczenie ogólne - doustne
W cięższych przypadkach lekarz może zalecić doustne kortykosteroidy przez kilka dni lub tygodni, aby szybko opanować stan zapalny. W przewlekłych, nawracających zmianach stosowane są również leki immunosupresyjne. Każda decyzja o leczeniu ogólnym powinna być konsultowana ze specjalistą, ponieważ leki te mają swoje potencjalne skutki uboczne.
To też Cię może zainteresować: Pęcherze, pęcherzyki i bąble na skórze – co mogą oznaczać?
Pielęgnacja skóry – jak dbać na co dzień?
Dbanie o skórę to podstawa zarówno w leczeniu, jak i w zapobieganiu nawrotom. Regularne nawilżanie skóry kilka razy dziennie, zwłaszcza po myciu rąk lub kontakcie z detergentami, pomaga odbudować naturalną barierę ochronną. Warto stosować kremy barierowe, które zmniejszają wrażliwość skóry na kolejne podrażnienia.
Skórę należy oczyszczać delikatnie, letnią wodą i łagodnym środkiem myjącym, unikając gorących kąpieli i agresywnych substancji w kosmetykach. Rękawice ochronne powinny stać się codziennym wsparciem przy pracach domowych i zawodowych – najlepiej stosować podwójne rękawice: bawełniane pod lateksowe lub nitrylowe, aby chronić skórę przed drażniącymi czynnikami.
Makijaż i kosmetyki – co można używać?
Jeżeli zmiany dotyczą twarzy, warto zwrócić uwagę na kosmetyki: najlepiej wybierać produkty hipoalergiczne, bez alkoholu, zapachów i barwników. Podkłady mineralne są delikatniejsze dla podrażnionej skóry. W miejscach aktywnego wyprysku warto ograniczyć makijaż do minimum lub wstrzymać jego stosowanie, aż skóra się zagoi. Zmywanie makijażu powinno odbywać się delikatnym środkiem oczyszczającym, który nie narusza bariery lipidowej skóry.
Kiedy zgłosić się do lekarza?
Do dermatologa należy udać się, jeśli zmiany nie ustępują po kilku dniach samodzielnej pielęgnacji, towarzyszy im silny świąd, pęcherze, sączenie lub pojawiają się oznaki nadkażenia. Również przewlekłe lub powtarzające się zmiany wymagają konsultacji, ponieważ tylko specjalista jest w stanie dobrać właściwe leczenie i wykonać testy alergiczne.