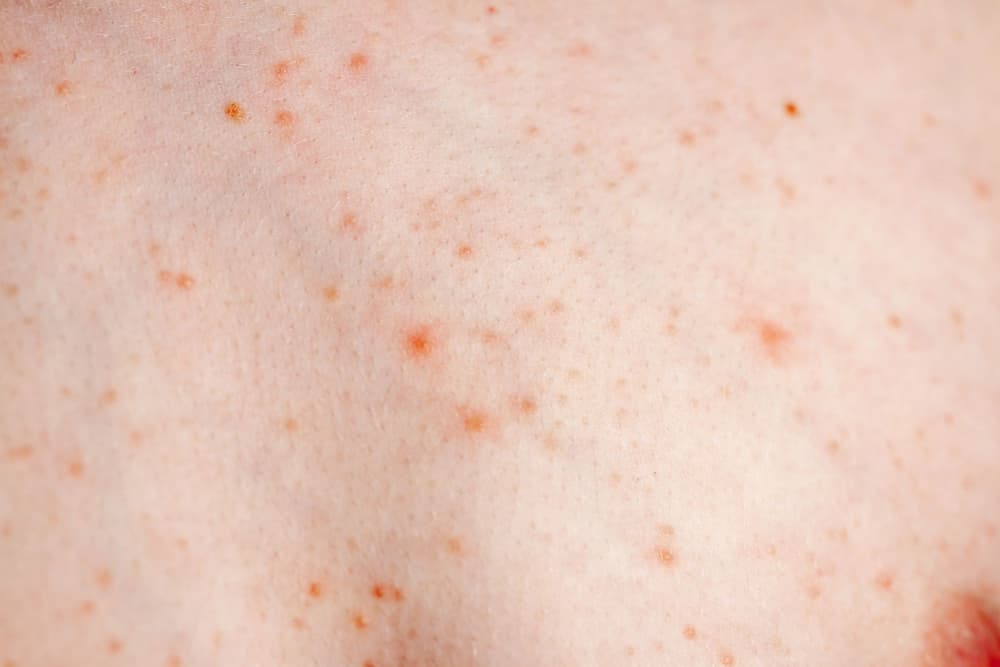
Stany przedrakowe oraz rak skóry
Co roku na świecie rozpoznaje się około 2 miliony przypadków raka skóry, a 132 tysiące z nich to czerniak złośliwy – najgorzej rokujący z nowotworów skóry. Większość z nich jest spowodowana nadmierną ekspozycją na światło słoneczne, ale wiele badań potwierdza udział solariów w zwiększaniu ryzyka zachorowania.
Promieniowanie UVA a UVB
Promieniowanie UV emitowane przez słońce to znany czynnik ryzyka raka skóry. Lampy solaryjne również wytwarzają takie promieniowanie – po pierwsze, jest to promieniowanie UVB (o długości fali 280-315 nm), które dociera do powierzchownych warstw skóry i jest najbardziej odpowiedzialne za oparzenia słoneczne, a po drugie, promieniowanie UVA (315-400 nm), które dociera głębiej i często jest związane z odczynami alergicznymi, np. wysypką.
Przeczytaj też: Fakty i mity na temat solarium
Rakotwórcze promieniowanie UV
Międzynarodowa Agencja Badań nad Rakiem (ang. International Agency for Research on Cancer, IARC) umieściła oba rodzaje promieniowania w kategorii „rakotwórcze dla człowieka”. Zarówno UVB, jak i UVA uszkadzają materiał genetyczny zawarty w komórkach skóry i mogą prowadzić do:
- stanów przedrakowych (rogowacenie słoneczne),
- raków skóry:
- rak in-situ – choroba Bowena,
- rak podstawnokomórkowy,
- rak kolczystokomórkowy,
- czerniak złośliwy.
Czerniak złośliwy jest związany z silnymi oparzeniami skóry, szczególnie w młodym wieku. Według raportów Narodowego Instytutu Badań nad Rakiem (ang. National Cancer Institute, NCI) kobiety korzystające z solarium więcej niż raz w miesiącu mają o 55% większe ryzyko zachorowania na czerniaka złośliwego.
Czytaj również: Terapia Bowena – co to jest, na czym polega, na co pomaga?
Uszkodzenia strukturalne skóry
Nadmierna ekspozycja na promieniowanie UV, nie tylko pochodzące z lamp solaryjnych, może skutkować uszkodzeniem struktury skóry. Jego wczesna postać to:
- oparzenia,
- podrażnienia,
- bliznowacenia.
Odległe następstwa to starzenie się słoneczne (ang. photoaging), odmienne od normalnego procesu starzenia się skóry związanego z wiekiem (tzw. endogennego – wywołanego czynnikami wewnętrznymi).
W starzeniu się skóry związanym z wiekiem obserwuje się:
- zwiotczenie,
- suchość,
- ścieńczenie,
- odbarwienia i przebarwienia,
- zmarszczki,
- zwiększoną urażalność skóry.
Za to w starzeniu się słonecznym mamy do czynienia z:
- grubszymi zmarszczkami, pobruzdowaniami,
- brakiem ścieńczenia skóry, a wręcz jej pogrubieniem,
- nadmiernym rogowaceniem naskórka.
Często obecne są teleangiektazje (tzw. „poszerzone naczynka”, „pajączki”) oraz łatwo powstają wynaczynienia – wylewy krwi poza światło naczynia (łac. purpura senilis). W zmienionej skórze i w miejscach szczególnie wystawionych na działanie UV dochodzi do powstawania stanu przednowotworowego – rogowacenia słonecznego (łac. keratosis actinica).
Leczenie i profilaktyka starzenia się słonecznego skóry
Terapia retinoidami
Wprowadzenie pochodnych witaminy A – retinoidów otworzyło nowe możliwości profilaktyki i leczenia zmian powstających w skórze po przewlekłej ekspozycji na promieniowanie UV.
Jak stosować retinoidy?
Najczęściej wykorzystuje się krem zawierający 0,02-0,05% tretinoiny. Krem nakłada się raz dziennie, a jeżeli dochodzi do podrażnienia skóry, należy przerwać na jakiś czas jego stosowanie, używając zamiast niego kremów obojętnych wobec skóry i nawilżających.
Podczas terapii retinoidami konieczna jest ochrona skóry przed słońcem (nie należy eksponować leczonych regionów skóry na promieniowanie UV oraz trzeba stosować kremy z wysokim wskaźnikiem protekcji skóry, czyli SPF). Używanie kremu przez kilka lat raczej nie powoduje objawów niepożądanych, a poprawa po leczeniu (zarówno w stopniu nasilenia objawów, jak i w obrazie mikroskopowym) utrzymuje się do roku.
Retinoidy - jakie mają działanie?
Pochodne witaminy A:
- Mogą kierować komórki naskórka na właściwą ścieżkę rozwoju, pobudzać syntezę kolagenu, głównego białka odpowiedzialnego za elastyczność skóry oraz powstawanie naczyń krwionośnych.
- Zmniejszają ilość barwnika skóry – melaniny w naskórku, dzięki czemu skóra staje się jaśniejsza.
- Mają pozytywny wpływ nie tylko na starzenie się słoneczne skóry, ale i m.in. na starzenie się endogenne, trądzik, stany przednowotworowe i nowotworowe skóry.
Kwasy alfa-hydroksylowe
W zapobieganiu rozwoju starzenia się słonecznego skóry wykorzystywane są również kwasy alfa-hydroksylowe, m.in. kwas mlekowy i kwas glikolowy. Występują one zarówno w przyrodzie, np. w:
- trzcinie cukrowej,
- winie,
- mleku,
- owocach (cytrynach, jabłkach),
jak i mogą być wytworzone podczas syntezy w laboratoriach.
Działanie kwasów
Półroczna kuracja 10-25% kwasem mlekowym i glikolowym normalizuje nadmierne rogowacenie naskórka oraz zwiększa produkcję kolagenu i glikozaminoglikanów – elementów strukturalnych naszego organizmu.
Kremy mające w składzie witaminę C (antyutleniacz) działają przeciwzmarszczkowo w obu rodzajach starzenia się skóry. Mogą być też łączone z retinolem.
Solarium a korzystny wpływ promieniowania UV na organizm
Korzystanie z solarium może wspomóc wytwarzanie witaminy D w organizmie, ale dla większości społeczeństwa wystarcza synteza tej witaminy pod wpływem światła naturalnego oraz dostarczanie jej w pokarmach. Osoby zamieszkujące obszary słabo nasłonecznione (np. rejon koła podbiegunowego) powinny raczej otrzymywać suplementację witaminy D w diecie niż korzystać z solarium.
Promieniowanie UV jest wykorzystywane w leczeniu niektórych schorzeń dermatologicznych, np. łuszczycy. Jednak w takich wypadkach wymagane jest korzystanie ze specjalnych lamp pod kontrolą lekarza, a nie z ogólnodostępnych solariów.
Wpływ promieniowania UV na inne narządy
Promieniowanie UV może nie tylko uszkadzać skórę, ale również osłabiać układ odpornościowy czy narząd wzroku. Zmiany, do których może dojść w oczach to:
- zaćma – zmętnienie soczewki oka,
- skrzydlik (łac. pterygium) – łagodna narośl na spojówce,
- zapalenie spojówek,
- ślepota śnieżna (łac. photokeratitis) – można ją uznać za oparzenie rogówki. Nazwa pochodzi stąd, iż często występuje na dużych wysokościach pokrytych śniegiem, który odbija UVB. Do objawów zalicza się łzawienie, ból, obrzęk powiek, uczucie piasku pod powiekami, zamglony lub osłabiony wzrok.
Bezpieczeństwo w solarium
Istnieje fałszywe przekonanie, że korzystanie z solarium przed wyjazdem na wakacje do miejsca o dużym nasłonecznieniu może ochronić skórę przed wysokimi dawkami promieniowania słonecznego. Nic bardziej mylnego – opalenizna powstała w solarium ma zaledwie taki efekt ochronny jak krem do opalania o wskaźniku ochrony przeciwsłonecznej SPF 2-3 (bardzo niski).
Niektóre z maszyn znajdujących się w solariach mogą emitować kilkanaście razy większe dawki promieniowania niż promieniowanie wytwarzane przez słońce, nawet w południe i w większości państw.
Czynniki wpływające na narażenie na uszkodzenia skóry osób korzystających z solariów:
- za długa ekspozycja oraz niewystarczające przerwy pomiędzy kolejnymi sesjami (powinny trwać co najmniej 48 godzin, bo tyle czasu potrzeba na regenerację DNA w komórkach skóry),
- brak okularów ochronnych,
- nadmierna powierzchnia eksponowanej skóry,
- brak doświadczenia personelu,
- przeważanie chęci zysku nad bezpieczeństwem.
Kto bezwzględnie powinien unikać solarium?
W 2003 roku Międzynarodowa Komisja ds. Ochrony Przed Promieniowaniem Niejonizującym (ang. International Commission on Non-Ionizning Radiation Protection, ICNIRP) opublikowała tekst, w którym wskazuje grupy, które szczególnie powinny unikać solarium.
Są to osoby, które:
- mają I lub II fototyp skóry – według klasyfikacji Fitzpatricka wyróżniamy 6 fototypów skóry. Pracownicy solariów powinni być zaznajomieni z tą klasyfikacją, aby móc odradzić korzystanie z usługi ludziom, u których stwierdza się I lub II fototyp skóry.
- Fototyp pierwszy posiadają osoby z bardzo jasną karnacją, których skóra zawsze ulega oparzeniom, bardzo trudno się opala. Często mają piegi, włosy blond lub rude.
- Fototyp drugi mają osoby z jasną karnacją, których skóra łatwo ulega oparzeniom i trudno się opala.
- są poniżej 18. roku życia,
- posiadają liczne pieprzyki i znamiona na ciele,
- często i łatwo dostają piegów po ekspozycji na słońce,
- przechodziły częste oparzenia słoneczne w dzieciństwie,
- mają zmiany na skórze o charakterze stanów przedrakowych lub zmiany złośliwe,
- mają skórę zniszczoną słońcem,
- stosują makijaż / kosmetyki – mogą one zwiększyć wrażliwość na promieniowanie, np. berloque dermatitis są to smugowate przebarwienia, pojawiające się po zadziałaniu promieni UV na miejsce kontaktu z roślinnymi substancjami fototoksycznymi, które mogą być zawarte w wodzie kolońskiej czy innych kosmetykach.
- przyjmują lekarstwa – powinny skonsultować się ze swoim lekarzem, aby ocenić, czy dane leki mogą wpłynąć na wrażliwość skóry na promieniowanie.
Jakie leki mogą powodować wrażliwość skóry na promieniowanie UV?
Odczyny fototoksyczne mogą wystąpić m.in. po:
- psoralenach,
- sulfonamidach,
- tetracyklinach,
- gryzeofulwinie,
- lekach hipotensyjnych,
- przeciwarytmicznych,
- przeciwpadaczkowe.
Z kolei odczyny fotoalergiczne typu nadwrażliwości późnej mogą być spowodowane m.in. przez:
- chlorotiazyd,
- sulfonamidy i sulfonamidowe środki przeciwcukrzycowe,
- środki uspokajające, najczęściej pochodne fenotiazyny.