Jaskra jest przyczyną 15% przypadków obustronnej ślepoty i trzecią najczęstszą przyczyną zaniewidzenia. Rozwija się w wyniku stopniowego uszkodzenia nerwu wzrokowego spowodowanego podwyższeniem ciśnienia wewnątrzgałkowego. Najczęściej występującym rodzajem jaskry w populacji polskiej jest jaskra pierwotna otwartego kąta. Jakie są jej objawy jaskry? Jak ją leczyć?
Jaskra – co to jest? Przyczyny, objawy, diagnostyka, leczenie

- Jaskra – czym właściwie jest?
- Jaskra – jakie są jej rodzaje?
- Jaskra – przyczyny, objawy, diagnostyka, leczenie
- Jaskra zapalna – klasyfikacja
- Jaskra zamkniętego kąta a jaskra otwartego kąta
- Jaskra pierwotna otwartego kąta (JPOK) – charakterystyka
- Jaskra pierwotnie zamkniętego kąta (JPZK)
- Ostry atak jaskry – czym jest?
- Wypowiedź okulisty na temat jaskry
Jaskra – czym właściwie jest?
Jaskra (glaucoma) jest grupą chorób, których kwintesencją jest postępująca neuropatia, czyli innymi słowy – uszkodzenie nerwu wzrokowego. Definiuje się ją, jako grupę schorzeń o zróżnicowanym przebiegu, wywołanych różnymi przyczynami, których wspólną cechą jest występowanie specyficznej neuropatii jaskrowej.
Jaskrę charakteryzują typowe zmiany w cechach morfologicznych tarczy nerwu wzrokowego oraz odpowiadające im ubytki w polu widzenia.
Ciecz wodnista i nerw wzrokowy – czyli jak wygląda utrzymanie prawidłowej wartości ciśnienia wewnątrzgałkowego
U zdrowych osób wewnątrz przedniej komory oka krąży ciecz wodnista – jej odpowiednia ilość sprawia, że wartość ciśnienia wewnątrz gałki ocznej jest prawidłowa. Ciśnienie jest utrzymywane dzięki ciągłemu napływowi i odpływowi cieczy z komory. Jeśli ten proces zostanie zaburzony, to może dochodzić do stopniowego uszkodzenia nerwu wzrokowego (czyli struktury, dzięki której obraz z oka dociera do mózgu), co prowadzi do jaskry.
Jaskra – jakie są jej rodzaje?
Jaskra jest heterogenną, czyli różnorodną grupą chorób. Jaskrę możemy podzielić między innymi ze względu na wiek pacjenta. Występuję więc:
- jaskra wrodzona,
- jaskra młodzieńcza,
- jaskra dorosłych.
Jednak bardziej istotny jest podział jaskry ze względu na jej przyczynę:
-
jaskra pierwotna:
- jaskra pierwotna otwartego kąta (JPOK),
- jaskra normalnego ciśnienia,
- jaskra pierwotna zamykającego się kąta (JPZK);
-
jaskra wtórna – kiedy uszkodzenie nerwu wzrokowego pojawia się w wyniku innej choroby oka:
- jaskra pseudoeksfoliacyjna,
- jaskra barwnikowa,
- jaskra zapalna,
- jaskra związana z patologią soczewki,
- jaskra w przebiegu guzów wewnątrzgałkowych,
- jaskra urazowa,
- jaskra neowaskularna.
Jaskra – przyczyny, objawy, diagnostyka, leczenie
Jakie są przyczyny jaskry? Główną rolę w rozwijaniu się jaskry ma podwyższone ciśnienie wewnątrzgałkowe, czyli ciśnienie wewnątrz gałki ocznej – za jego bezpieczną wartość uznano średnio 21 mmHg. Poza tym na jej rozwój mają wpływ czynniki środowiskowe oraz genetyczne.
Jakie są jej objawy jaskry?
Objawy jaskry mogą nieco różnić się od siebie w zależności od jej typu. Jak wcześniej wspomniano, jaskra początkowo może być bezobjawowa – szczególnie w przypadku jaskry pierwotnie otwartego kąta przesączania. Ci pacjenci zauważają ubytki w polu widzenia i stopniowe pogorszenie wzroku.
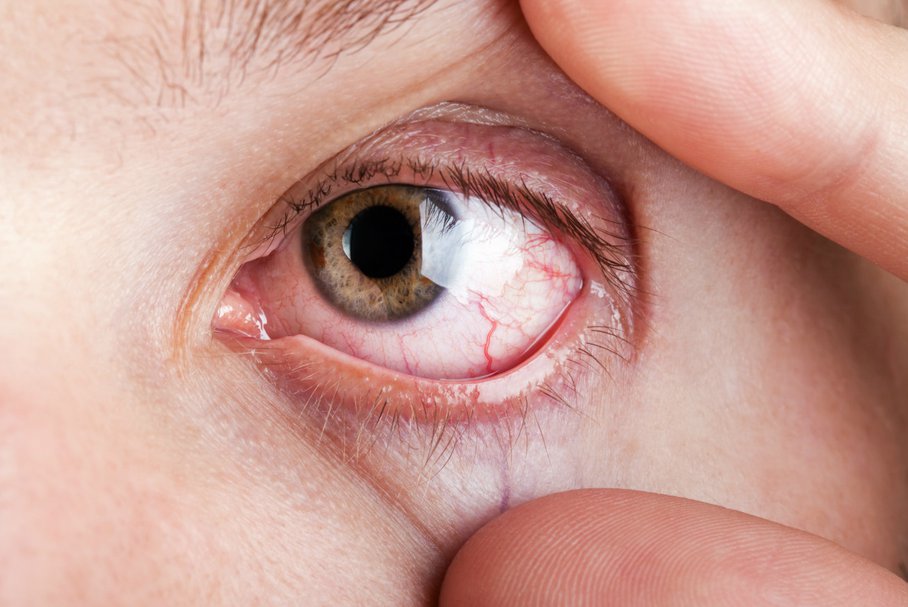
Objawy jaskry szybciej zauważają zwykle pacjenci z jaskrą zamykającego się kąta przesączania. Ci chorzy mogą uskarżać się na bóle głowa czy oczu, zamazany obraz i zaczerwienione oko.
Jaskra – jakie badania należy wykonać, aby ją zdiagnozować?
Rozpoznanie jaskry wymaga wykonania kilku badań. Zalicza się do nich:
- tonometrię, czyli ocenę ciśnienia wewnątrzgałkowego, które – jak wcześniej wspomniano – jest głównym czynnikiem ryzyka rozwoju jaskry;
- oftalmoskopię, czyli badanie dna oka – umożliwia ona ocenę tarczy nerwu wzrokowego;
- gonioskopię, czyli badanie kąta przesączania;
- perymetrię, czyli badanie pola widzenia, która pozwoli ustalić stopień zaawansowania choroby,
- badania obrazowe – optyczna koherentna tomografia oka (OCT).
Jak wygląda leczenie jaskry?
Głównym celem leczenia jest zahamowanie postępu zmian zanikowych nerwu wzrokowego. Obniżanie ciśnienia wewnątrzgałkowego jest jedynym leczeniem, którego skuteczność została udowodniona. W tym celu zastosowanie mają zarówno metody zachowawcze, jak i chirurgiczne.
Zachowawcze leczenie jaskry opiera się na regularnym przyjmowaniu kropli do oczu zawierających substancje osmotycznie czynne – obniżają one ciśnienie wewnątrzgałkowe. Stosowane w tym celu są: beta-blokery, inhibitory anhydrazy węglanowej, alfa-2agoniści, nieselektywni agoniści receptorów adrenergicznych, analogi prostaglandyn i prostamidów oraz parasympatykomimetyki.
Chirurgiczne leczenie jaskry polega na wykonaniu dopasowanych do konkretnego przypadku zabiegów. Należą do nich między innymi: zabiegi laserowe, irydotomia, trabekuloplastyka, zabiegi cyklofotodestrukcyjne, trabekulektomia czy nowe techniki małoinwazyjnej chirurgii jaskry (MIGS).
Jaskra zapalna – klasyfikacja
Wyróżnia się następujące typy jaskry pozapalnej:
- jaskrę zamkniętego kąta z blokiem źrenicznym,
- jaskrę zamkniętego kąta bez bloku źrenicznego,
- jaskrę otwartego kąta,
- specyficzne zespoły zapalenia naczyniówki ze wzrostem ciśnienia wewnątrzgałkowego. Do tej kategorii należy zaliczyć: zespół Fuchsa i zespół Posnera-Schlossmana.
Jaskra wtórna zamkniętego kąta z blokiem źrenicznym
Przyczyny i patogeneza
Jaskra wtórna zamkniętego kąta jest tutaj spowodowana istnieniem zrostów między tęczówką, a przednią powierzchnią soczewki (czyli tzw. zrostami tylnymi), które rozciągają się na 360 stopni (dookoła obwodu). Powoduje to całkowite odgrodzenie źrenicy, a tym samym uniemożliwienie odpływu cieczy wodnistej z komory tylnej do komory przedniej oka. Dochodzi do wzrostu ciśnienia w komorze tylnej oka, co jest przyczyną uwypuklenia się obwodowej części tęczówki do przodu i powstania stanu nazywanego iris bombé. Jednocześnie dochodzi do spłycenia komory przedniej i przylegania obwodowej części tęczówki do obwodowej części rogówki i beleczkowania w kącie przesączania. Jaskra wtórna zamkniętego kąta z blokiem źrenicznym jest dość rzadka – większość chorych z odgrodzeniem źrenicy ma niskie lub normalne ciśnienie wewnątrzgałkowe, w związku z towarzyszącą niewydolnością ciała rzęskowego produkującego w warunkach fizjologicznych ciecz wodnistą.
Badania dodatkowe
Badanie w lampie szczelinowej wykazuje odgrodzenie źrenicy, płytką komorę przednią oraz iris bombé.
Gonioskopia (badanie kąta przesączania rogówkowo-tęczówkowego) wykazuje zamknięcie się kąta przesączania, spowodowane przyleganiem tęczówki do beleczkowania.
Leczenie
W leczeniu farmakologicznym w pierwszym etapie zaleca się terapię za pomocą stosowanych miejscowo leków obniżających produkcję cieczy wodnistej. W cięższych przypadkach zastosowanie znajdują tzw. inhibitory anhydrazy węglanowej, podawane ogólnie.
W przypadku jaskry zapalnej należy unikać stosowania:
- analogów prostaglandyn – zwiększają one przepuszczalność bariery krew – ciecz wodnista i mogą pogarszać torbielowaty obrzęk plamki. Rzadko mogą powodować ostre zapalenie przedniego odcinka błony naczyniowej,
- pilokarpiny – lek ten przyspiesza powstawanie zrostów tylnych.
W celu przywrócenia połączenia między komorą tylną a komorą przednią oka wykonuje się tzw. irydotomię laserową. Polega ona na nacięciu laserem obwodowej części tęczówki. Zabieg ten eliminuje tylko element bloku źrenicznego, jest więc efektywny w obniżaniu ciśnienia wewnątrzgałkowego wyłącznie wtedy, gdy kąt przesączania jest otwarty przynajmniej w 25%. Miejscowe intensywne leczenie steroidami pomaga zmniejszyć proces zapalny po laseroterapii. Zaleca się zrobienie kilku dużych otworków i regularne kontrolowanie ich drożności. W przypadku zamknięcia laserowej irydotomii należy rozważyć wykonanie chirurgicznej irydektomii – czyli chirurgicznego wycięcia tęczówki w okolicy przypodstawnej.
Trabekulektomia z zastosowaniem antymetabolitów (związki chemiczne zaburzające przebieg danego szlaku metabolicznego) może być konieczna w przypadku oczu z trwałym zamknięciem kąta przesączania. Trabekulektomia polega ona na wytworzeniu specjalnej przetoki, przez którą ciecz wodnista jest w stanie wydostawać się z komory przedniej oka.
W niektórych opornych na inne leczenie przypadkach konieczne mogą okazać się sztuczne przetoki filtrujące.
Gdy zawiodą wszelkie inne metody, stosuje się cyklofotokoagulację. Polega ona na destrukcji nabłonka części wydzielniczej ciała rzęskowego, który w warunkach fizjologicznych produkuje ciecz wodnistą.
Jaskra wtórna zamkniętego kąta bez bloku źrenicznego
Przyczyny i patogeneza
U chorych z przewlekłym procesem zapalnym w obrębie przedniego odcinka błony naczyniowej dochodzi do odkładania się pozostałości zapalnych w kącie przesączania, z następczą ich organizacją i obkurczaniem. Powoduje to pociąganie obwodowej części tęczówki do beleczkowania, skutkując stopniowym, postępującym wzrostem ciśnienia wewnątrzgałkowego.
Badania dodatkowe
Badanie w lampie szczelinowej ujawnia głęboką komorę przednią oka.
W gonioskopii (badaniu kąta przesączania rogówkowo-tęczówkowego) występuje rozległe zamknięcie kąta przez obwodowe zrosty pomiędzy tęczówką a rogówką (tzw. zrosty przednie).
Leczenie
Leczenie jest analogiczne do tego w jaskrze wtórnej zamkniętego kąta, jedynie nie jest zalecane wykonanie irydektomii.
Jaskra zapalna – jaskra wtórna otwartego kąta
Przyczyny i patogeneza
W ostrym zapaleniu przedniego odcinka błony naczyniowej ciśnienie wewnątrzgałkowe jest zwykle prawidłowe lub niższe wskutek jednoczesnej niewydolności ciała rzęskowego. Czasem jednak dochodzi do rozwoju jaskry wtórnej otwartego kąta z powodu upośledzenia odpływu cieczy wodnistej – najczęściej gdy ostre zapalenie ustępuje, a czynność ciała rzęskowego wraca do normy. Może być to stan niegroźny i przemijający, który jest spowodowany przez stosowane miejscowo steroidy. Taka sytuacja może wystąpić także w przypadku:
- ostrego zapalenia beleczkowania z wtórnym zmniejszeniem jego porów w wyniku obrzęku utkania. Może to spowodować zmniejszenie łatwości odpływu cieczy wodnistej. Powszechnie uważa się, że odnosi się to do zapalenia tęczówki i ciała rzęskowego wywołanego przez wirusy Herpes simplex i Herpes zoster;
- zablokowania beleczkowania przez komórki zapalne i inne produkty zapalenia. Towarzyszy temu zwiększona lepkość cieczy wodnistej z powodu przenikania białek z objętych zapaleniem naczyń tęczówki;
- stosowania prostaglandyn, które mogą powodować zwiększenie ciśnienia wewnątrzgałkowego.
W przewlekłym zapaleniu przedniej części naczyniówki główną przyczyną zmniejszenia odpływu jest zbliznowacenie beleczkowania w obrębie kąta przesączania, wraz z jego stwardnieniem.
Badania dodatkowe
Z powodu różnego wyglądu kąta w gonioskopii (badaniu kąta przesączania rogówkowo-tęczówkowego) trudna jest jednoznaczna diagnostyka uszkodzenia beleczkowania. Teoretycznie kąt powinien być otwarty, a w niektórych oczach na beleczkowaniu widoczny jest galaretowaty wysięk.
Leczenie
Leczenie jest takie samo jak w jaskrze wtórnej zamkniętego kąta spowodowanej zrostami.
Zapalenia naczyniówki ze wzrostem ciśnienia wewnątrzgałkowego
Zespół zapalenia naczyniówki Fuchsa
Zespół zapalenia naczyniówki Fuchsa jest przewlekłym zapaleniem przedniego odcinka błony naczyniowej o podstępnym początku, występującym jednostronnie. Schorzenie ma charakter idiopatyczny (przyczyna jest nieznana) i jest oporne na leczenie steroidami. Najczęstszym powikłaniem zespołu jest zaćma.
U 30% pacjentów z zespołem zapalenia naczyniówki Fuchsa występuje jaskra wtórna otwartego kąta – prawdopodobnie wskutek stwardnienia beleczkowania. Pacjenci powinni więc być poddawani regularnej kontroli co pół roku. Początkowo wzrost ciśnienia wewnątrzgałkowego jest przejściowy, następnie jednak staje się przewlekły. Czasem wzrost ciśnienia wewnątrzgałkowego może być wywołany zabiegiem operacyjnym. Leczenie jest identyczne jak w innych typach jaskry zapalnej.
Zespół Posnera-Schlossmana
Zespół Posnera-Schlossmana (przełom jaskrowo-rzęskowy) cechuje się występowaniem:
- nawracających oraz jednostronnych ataków jaskry wtórnej otwartego kąta,
- łagodnego zapalenia przedniego odcinka naczyniówki.
U podłoża wzrostu ciśnienia wewnątrzgałkowego w zespole Posnera-Schlossmana leży prawdopodobnie ostre zapalenie beleczkowania. Schorzenie jest bardzo rzadkie, typowo dotyczy osób młodych oraz częściej występuje u mężczyzn.
W przebiegu zespołu Posnera-Schlossmana ciśnienie wewnątrzgałkowe może być podwyższone przez kilka godzin lub kilka dni. Ataki są jednostronne, choć u połowy chorych dochodzi do obustronnego zapalenia w różnym czasie trwania choroby. Okresy między atakami mogą być zróżnicowane pod względem długości, niemniej jednak wraz z upływem czasu stają się coraz dłuższe. Objawy chorobowe manifestują się w postaci niewielkiego dyskomfortu, efektu kół tęczowych wokół źródeł światła i nieznacznego przymglenia widzenia.
Spośród badań dodatkowych zastosowanie znajdują:
- badanie gonioskopowe (badanie kąta przesączania rogówkowo-tęczówkowego) – ujawnia otwarty kąt przesączania. Jest ono istotne, ponieważ bez jego wykonania zespół Posnera-Schlossmana może być pomylony z ostrym atakiem jaskry pierwotnej zamkniętego kąta,
- badanie w lampie szczelinowej – pozwala wykazać obrzęk nabłonka rogówki, spowodowany wysokim ciśnieniem wewnątrzgałkowym (rzędu 40-80 mm Hg). W badaniu tym można również zaobserwować pojedyncze komórki w cieczy wodnistej oraz drobne, białe osady położone centralnie na śródbłonku (warstwie wewnętrznej) rogówki.
Leczenie opiera się na zwalczaniu zapalenia za pomocą miejscowego stosowania kortykosteroidów. Stosuje się także leki zmniejszające produkcję cieczy wodnistej w celu obniżenia ciśnienia wewnątrzgałkowego. Korzystne efekty można uzyskać także dzięki doustnemu podaniu niesteroidowych leków przeciwzapalnych (NLPZ).
Jaskra zamkniętego kąta a jaskra otwartego kąta
W warunkach prawidłowych odpływ cieczy wodnistej oka zachodzi przez tzw. kąt przesączania, czyli porowatą strukturę pomiędzy rogówką a tęczówką. W przypadku jaskry dochodzi do utrudnienia odpływu cieczy wodnistej przez kąt przesączania. Na podstawie mechanizmu utrudniającego odpływ cieczy wodnistej oka wyróżnić możemy dwie zasadnicze postacie choroby:
- jaskrę otwartego kąta – dochodzi tutaj do wzrostu oporu odpływu cieczy wodnistej oka przez kąt przesączania, czego wynikiem jest utrata równowagi pomiędzy produkcją cieczy wodnistej a jej odpływem. Efektem jest powolny wzrost ciśnienia wewnątrzgałkowego, bez dolegliwości bólowych;
- jaskrę zamkniętego kąta – dochodzi tutaj do uniesienia nasady tęczówki, która stykając się z rogówką zamyka kąt przesączania. Efektem jest zablokowanie odpływu cieczy wodnistej (częściowe lub całkowite) ze znacznym wzrostem ciśnienia wewnątrzgałkowego i objawami w postaci bólu oka, przekrwienia gałki ocznej oraz pogorszenia widzenia.
O bloku źrenicznym mówimy w sytuacji, kiedy istnieje zwiększony opór dla przepływu cieczy wodnistej z komory tylnej do komory przedniej oka.
Jaskra pierwotna otwartego kąta (JPOK) – charakterystyka
Ten rodzaj jaskry jest najczęściej występującym w populacji polskiej. Przebieg jest podstępny – powolny, zazwyczaj niebolesny, a pierwsze objawy, które dostrzega pacjent, pojawiają się dopiero wtedy, gdy uszkodzenie nerwu wzrokowego jest już zaawansowane.
W większości przypadków jaskra pierwotna otwartego kąta wykrywana jest przypadkowo lub w momencie znacznej utraty pola widzenia. Może być również wykryta w przesiewowym badaniu wzroku, np. podczas dobierania okularów – dlatego istotne jest regularne wykonywanie badań okulistycznych.
Czynniki ryzyka, które predysponują do jej rozwinięcia, to:
- wiek – częstość jej występowania rośnie wraz z wiekiem,
- podwyższone ciśnienie wewnątrzgałkowe >21 mmHg,
- rasa – JPOK występuje częściej u ludzi pochodzenia afrykańskiego,
- dodatni wywiad rodzinny – występuje częściej u osób, u których JPOK występuje rodzinnie,
- choroby współistniejące, np. cukrzyca, choroby układu krążenia (np. nadciśnienie tętnicze, choroby kardiologiczne),
- krótkowzroczność,
- narastające zmiany w wyglądzie tarczy nerwu wzrokowego,
- stale poszerzające się ubytki w polu widzenia,
- zwykle otwarty kąt przesączania (kąt obejmujący przestrzeń między obwodową częścią rogówki i przednią częścią twardówki a podstawą tęczówki i graniczącym z nią fragmentem ciała rzęskowego).
Jaskra pierwotna kąta otwartego – czynniki ryzyka
- Zbyt wysokie ciśnienie wewnątrzgałkowe jako jeden z najważniejszych czynników ryzyka wystąpienia neuropatii jaskrowej.
- Miejscowe i ogólne zaburzenia układu krążenia powodujące przewlekłe lub powtarzające się niedotlenienie w obrębie nerwu wzrokowego.
- Niskie ciśnienie tętnicze i/lub znaczna hipotonia nocna.
- Nadciśnienie tętnicze (szczególnie z jatrogenną hipotonią nocną).
- Wiek – JPOK częściej u osób starszych, średnio u 2% populacji po 40. roku życia, a odsetek ten wzrasta od 0,1% w piątej dekadzie życia do 9-10% w ósmej i dziewiątej dekadzie.
- Rasa – u osób rasy czarnej rozwija się częściej, wcześniej i ma bardziej gwałtowny przebieg.
- Wywiad rodzinny i dziedziczenie – JPOK jest często dziedziczona prawdopodobnie wieloczynnikowo.
- Wysoka krótkowzroczność degeneracyjna.
- Choroby siatkówki– zamknięcie żyły centralnej siatkówki częściej występuje w JPOK. U ok. 5% chorych z przedarciowym odwarstwieniem siatkówki i u 3% ze zwyrodnieniem barwnikowym siatkówki stwierdza się współwystępowanie JPOK.
- Cukrzyca – dane na ten temat są sprzeczne.
Czym jest zbyt wysokie ciśnienie wewnątrzgałkowe?
Statystycznie prawidłowy poziom ciśnienia wewnątrzgałkowego wynosi średnio 16 mmHg (10-21 mmHg). Obecnie wyniki powyżej normy uważa się za nadciśnienie oczne, stanowiące czynnik ryzyka neuropatii jaskrowej.
W populacji ludzi zdrowych istnieje grupa osób o indywidualnej tolerancji podwyższonego ciśnienia wewnątrzgałkowego o ciśnieniu zbliżonym do 30 mmHg, u których nigdy nie dochodzi do rozwoju neuropatii jaskrowej. I odwrotnie, może się ona rozwinąć u osób pozostających w statystycznych granicach normy, a nawet blisko jej dolnej granicy.
Prawie u 10% ogółu populacji po 40. roku życia występuje nadciśnienie oczne. W ciągu 10 lat u co dziesiątej z tych osób może rozwinąć się neuropatia jaskrowa. Częstotliwość rozpoznawania JPOK jest wprost proporcjonalna do wartości ciśnienia wewnątrzgałkowego i wzrasta w zależności od stopnia jego podwyższenia (> 26-28 mmHg) oraz od współistnienia dodatkowych czynników ryzyka. W jaskrze obu oczu, w oku z wyższym ciśnieniem szybciej dochodzi do zmian w polu widzenia, i odwrotnie, regularne utrzymywanie za pomocą leków niższego ciśnienia zwalnia progresję zmian w polu widzenia.
Ciśnienie wewnątrzgałkowe podlega zmianom dobowym, które mogą fizjologicznie wynosić 2-6 mmHg, przy czym zwykle im wyższe ciśnienie, tym wyższe jego wahania. U wielu osób szczyt wartości przypada w godzinach porannych, u innych może występować po południu czy wieczorem.
Przebieg jaskry pierwotnej kąta otwartego – zmiany w polu widzenia
Jaskra jako choroba nerwu wzrokowego, polegająca na jego charakterystycznym, postępującym zaniku, objawia się głównie przez zmiany w polu widzenia.
- Stadium I – powiększenie plamy ślepej Mariotte’a (fizjologicznej), następnie mroczki (ubytki w polu widzenia) w górnej lub dolnej części pola widzenia – mroczki Bjerruma, które powiększają się z czasem, a następnie zlewają ze sobą oraz z plamą ślepą, aby utworzyć duży, łukowaty mroczek Bjerruma.
- Stadium II – następuje zacieśnianie się pola widzenia od strony nosowej – w górnej lub dolnej ćwiartce, wytwarza się tzw. „schodek Rönnego”.
- Stadium III – mroczki zajmują stopniowo obie ćwiartki nosowe, podchodząc do pola widzenia centralnego. Połączenie z mroczkiem łukowatym wychodzącym z plamy ślepej Mariotte’a powoduje, iż powstaje wyspa widzenia centralnego (jak w patrzeniu przez lunetę) i druga wyspa w skroniowym polu widzenia.
- Stadium IV – zanika widzenie centralne, pozostaje jeszcze czasowo szczątkowy fragment pola widzenia od strony skroni.
Objawy w jaskrze pierwotnej otwartego kąta
Większość ludzi z JPOK nie doświadcza żadnych dolegliwości, choroba rozwija się stopniowo, powoli zajmując coraz większe obszary pola widzenia. JPOK rozwija się w obu oczach, chociaż zazwyczaj jej rozwój nie jest równoczesny. Dzięki temu nawet znaczne ubytki pola widzenia, które rozszerzają się w obrębie jego nosowych kwadrantów, są niwelowane przez nakładający się obszar pola widzenia drugiego oka, co sprawia, że chory ich nie zauważa nawet przez wiele lat postępu choroby, która zostaje rozpoznana dopiero w bardzo zaawansowanym stadium.
Czasem pierwszymi objawami są:
- bóle głowy,
- okresowe zaburzenia widzenia w formie mgiełki lub postrzegania kół tęczowych, zwłaszcza wokół źródeł światła,
- krótkotrwałe bóle oczu i ich okolicy,
- kłucie i łzawienie oczu,
- trudności w doborze okularów z powodu zmieniającej się refrakcji oczu.
Rozpoznanie jaskry pierwotnej kąta otwartego
Wczesne rozpoznanie i odpowiednie leczenie JPOK ma na celu niedopuszczenie do powstania nieodwracalnych zmian anatomicznych i czynnościowych. Dlatego u osób po 40. roku życia, które zgłaszają się do okulisty w celu dobrania okularów z powodu starczowzroczności, należy wykonywać badanie dna oka z wnikliwą oceną stanu tarczy nerwu wzrokowego, a także badanie ciśnienia wewnątrzgałkowego jako głównego czynnika rozwoju jaskry.
Badanie okulistyczne w kierunku jaskry, oprócz dodatkowych badań, które przesądzają o rozpoznaniu, zawiera także elementy ogólnego badania okulistycznego. Ocenia się kolejno:
- ostrość wzroku w dal i z bliska z najlepszą korekcją optyczną,
- przedni odcinek oka w lampie szczelinowej,
- ciśnienie tonometrem aplanacyjnym Goldmana (tonometria),
- kąt przesączania za pomocą gonoskopii,
- dno oka ze stereoskopową oceną tarczy nerwu wzrokowego: ocena kształtu i szerokości pierścienia nerwowo-siatkówkowego, ocena porównawcza średnicy zagłębienia tarczy w obu oczach (tzw. współczynnik c/d), położenie wiązki naczyniowej,
- pole widzenia w badaniu perymetrycznym.
Rozpoznanie JPOK opiera się na stwierdzeniu:
- uszkodzenia tarczy nerwu wzrokowego typowego dla neuropatii jaskrowej,
- ubytków w polu widzenia, które mogą towarzyszyć uszkodzeniu tarczy, odpowiadających zmianom anatomicznym pod względem lokalizacji i głębokości,
- podwyższonego ciśnienia wewnątrzgałkowego,
- otwartego kąta przesączania.
Leczenie jaskry pierwotnej kąta otwartego
Głównym celem leczenia jaskry jest zahamowanie postępu uszkodzenia nerwu wzrokowego w takim stopniu, aby chory zachował użyteczną ostrość wzroku do końca życia. Obecnie jedynym sposobem do osiągnięcia tego celu jest obniżanie ciśnienia wewnątrzgałkowego do poziomu (tzw. ciśnienie docelowe), przy którym progres choroby zostaje zahamowany lub maksymalnie spowolniony. Im większe uszkodzenie nerwu wzrokowego, tym poziom ciśnienia powinien być niższy.
W leczeniu jaskry stosowane są trzy metody:
- farmakoterapia,
- zabiegi laserowe,
- zabiegi chirurgiczne.
Leczenie farmakologiczne w JPOK musi być prowadzone do końca życia. Lekami stosowanymi w terapii jaskry są: α2-agoniści, β-blokery, inhibitory anhydrazy węglanowej, prostaglandyny, prostamidy. Leczenie jest ustalane indywidualnie w zależności od potrzeb pacjenta, tj. zaawansowania i tempa progresji choroby, towarzyszących czynników ryzyka oraz działań niepożądanych leków.
Terapia laserowa, jaka znajduje zastosowanie w leczeniu jaskry, to trabekuloplastyka, która ma na celu poprawę odpływu cieczy wodnistej przez kąt przesączania. Podstawowym wskazaniem do tej metody jest zła tolerancja leczenia farmakologicznego oraz jego niedostateczny efekt.
Trabekulektomia jest chirurgicznym leczeniem obniżającym poziom ciśnienia wewnątrzgałkowego, stosowanym przy braku zahamowania procesu neuropatii jaskrowej i towarzyszących zmian w polu widzenia za pomocą terapii farmakologicznej i ewentualnie trabekuloplastyki.
Jaskra pierwotnie zamkniętego kąta (JPZK)
Ten podtyp jaskry związany jest ze specyficzną budową gałki ocznej, a konkretnie – z krótką gałką oczną. Ten typ jest najczęstszym stwierdzanym u osób rasy żółtej oraz w rejonie Morza Arktycznego. Ten rodzaj jaskry stwarza ryzyko ostrego ataku jaskry, który jest stanem nagłym w okulistyce.
Czynniki ryzyka predysponujących do wystąpienia jaskry zamykającego się kąta należą:
- wiek – ujawnia się zwykle około 60. r.ż i częstość występowania wzrasta wraz z wiekiem,
- rasa,
- płeć – 3-4 razy częściej występuje u kobiet,
- występowanie rodzinne,
- krótka gałka oczna.
Ostry atak jaskry – czym jest?
Ostry atak jaskry jest jednym ze stanów nagłych w okulistyce. Dochodzi do niego, kiedy następuje nagły wzrost ciśnienia wewnątrzgałkowego – nawet do poziomu 50-100mmHg, co prowadzi do nagłego zamknięcia kąta przesączania.
Do objawów ostrego ataku jaskry należą:
- ból oka,
- zamazane widzenie z kołami tęczowymi wokół źródeł światła,
- silne bóle głowy, które mogą promieniować do okolicy skroni, potylicy i zębów,
- wymioty.
Leczenie tego stanu jest dwuetapowe – początkowo stosowane jest wstępne leczenie farmakologiczne (za pomocą np. pilokarpiny lub timololu), a następnie leczenie podstawowe – chirurgiczne bądź laserowe (irydotomia).
Wypowiedź okulisty na temat jaskry
Zdaniem eksperta
Jaskra jest jedną z najczęstszych przyczyn nieodwracalnej ślepoty na świecie. Definiuje się ją jako grupę schorzeń o zróżnicowanym przebiegu, wywołanych różnymi przyczynami, których wspólną cechą jest występowanie specyficznego uszkodzenia nerwu wzrokowego, tzw. neuropatii jaskrowej.
Istnieje wiele metod klasyfikacji jaskry – uwzględnia się kryteria anatomiczne, biochemiczne, genetyczne, molekularne. Można wyróżnić jaskrę wrodzoną lub nabytą. Jaskra wrodzona jest związana z obecnością anomalii o charakterze rozwojowym. Nadal w powszechnym użyciu jest podział na jaskrę pierwotną i wtórną. Jaskra pierwotna zazwyczaj występuje obustronnie i nie jest związana z zaburzeniami ocznymi, ani ogólnymi, które utrudniają odpływ cieczy wodnistej z oka lub powodują zamknięcie konta przesączania. Jaskra wtórna dotyczy zazwyczaj jednego oka, jest spowodowana utrudnieniem odpływu cieczy wodnistej, wywołanym zaburzeniami ocznymi, bądź ogólnoustrojowymi. Ponadto wyróżnia się jaskrę otwartego bądź zamkniętego konta – w zależności od stanu konta komory przedniej.
Najważniejszym czynnikiem ryzyka wystąpienia jaskry jest podwyższone ciśnienie wewnątrzgałkowe. Inne czynniki ryzyka są charakterystyczne dla poszczególnych typów jaskry, np. do rozwoju jaskry pierwotnie otwartego konta predysponuje: wiek pacjenta, rasa czarna, występowania rodzinne, cukrzyca, obniżone ciśnienie perfuzyjne, krótkowzroczność oraz niektóre choroby siatkówki. Jaskra normalnego ciśnienia częściej występuje u starszych kobiet, obciążonych rodzinnym występowaniem jaskry. Dużą rolę w jaskrze pierwotnie zamkniętego konta odgrywają predyspozycje anatomiczne.
Badaniami przesiewowymi w jaskrze jest ocena tarczy nerwu wzrokowego, pomiar ciśnienia wewnątrzgałkowego i badanie pola widzenia. Wykonuje się również gonioskopię – w celu oceny struktury konta przesączania. Okulista przy każdej wizycie powinien szczegółowo opisać morfologię tarczy nerwu wzrokowego, celem wykluczenia ewentualnej progresji zmian jaskrowych. Dzisiaj diagnostyka i monitorowanie progresji jaskry jest znacznie bardziej miarodajne niż przed laty, a to ze względu na zastosowanie obiektywnych, ilościowych i powtarzalnych metod obrazowania. Dzięki nim możliwe jest nie tylko zobrazowanie nerwu wzrokowego, ale również ocena grubości warstwy przytarczowych włókien nerwowych. Do tych technik diagnostycznych zaliczamy HRT, OCT, GDX. Kolejnym badaniem przesiewowym jaskry jest pomiar ciśnienia wewnątrzgałkowego, zwany tonometrią. Metody pomiaru ciśnienia wewnątrzgałkowego można podzielić na dotykowe i bezdotykowe. Najczęściej używany jest tonometr aplanacyjny Goldmana, bądź impresyjny Schioetz’a. W tonometrii bezkontaktowej wykorzystuje się podmuch powietrza do spłaszczenia rogówki. Pomiar ten nie wymaga znieczulenia miejscowego rogówki. Innym wykorzystywanym badaniem w diagnostyce jaskry jest badanie pola widzenia, czyli perymetria. Zmiany w polu wodzenia są wynikiem zaniku włókien nerwowych siatkówki. Najczęściej stosuje się perymetrię statyczną, czyli komputerową. Ze względu na profilaktykę jaskry, u osób obciążonych rodzinnie tą chorobą badania przesiewowe powinny być przeprowadzane po 40. roku życia co 12 miesięcy. Jeśli wynik pierwszego badania jest prawidłowy, kolejne mogą być w odstępie dwóch lat do 50. roku życia, a następnie co roku.
współpraca: lek. Joanna Bracik, lek. Rafał Drobot
Bibliografia
W Wylecz.to opieramy się na EBM (Evidence Based Medicine) – medycynie opartej na faktach i wiarygodnych źródłach. Dowiedz się więcej o tym, jak dbamy o jakość naszych treści.
- Prof. nadzw. dr hab. med. A. Grzybowski – Okulistyka, wyd. I, Edra Urban & Partner, 2018.
- Prof. dr hab. Maria Hanna Niżankowska – Okulistyka. Podstawy kliniczne, wyd. I, PZWL, 2007.
- Ewa Langwińska-Wośko, Monika Lis – Jaskra w gabinecie lekarza POZ, „Lekarz POZ” 1/2016, str. 63-67.
- A. Stodolska-Nowak i wsp., Jaskra, „Okulistyka po dyplomie” 2017, online: https:// podyplo m ie .pl/okulistyka/26671,jaskra [dostęp: 30.06.2022].






 362
362




Komentarze i opinie (0)