Choroby jelita grubego dotykają wielu osób, jednak często z racji obecności niecharakterystycznych, skąpych objawów lub nawet ich braku mogą długo pozostawać nierozpoznane. Do schorzeń jelita grubego zalicza się między innymi choroby zapalne i nowotworowe, których objawy są dla pacjentów zwykle jednymi z najbardziej dokuczliwych i które nieleczone mogą prowadzić do ciężkich powikłań, a nawet zgonu.
Choroby jelita grubego – jakie są?
Budowa i funkcja jelita grubego
Jelito grube jest końcową częścią przewodu pokarmowego. Rozpoczyna się ono za zastawką krętniczo-kątniczą (będącą granicą między jelitem cienkim a grubym) i sięga do odbytu. Składają się na nie kolejno następujące części:
- kątnica;
- okrężnica:
- wstępująca,
- poprzeczna,
- zstępująca;
- esowata (esica);
- odbytnica (prostnica).
W jelicie grubym nie dochodzi już do trawienia pokarmu (ma to miejsce w wyższych odcinkach przewodu pokarmowego), ale do formowania kału z resztek pokarmowych. Zachodzi tu natomiast synteza witamin z grupy B oraz witaminy K (odbywa się to dzięki obecności bakterii symbiotycznych). Co istotne, w jelicie grubym przebiega także końcowy etap wchłaniania wody i soli mineralnych.
Choroba Leśniowskiego-Crohna
Choroba Leśniowskiego-Crohna należy do zapalnych chorób jelita grubego. Zmiany zapalne występują w sposób nieciągły, tzn. poprzedzielane są odcinkami remisji. Co ważne, choroba może obejmować nie tylko jelito grube (ma to miejsce w około 20% przypadków), ale każdy odcinek przewodu pokarmowego (od jamy ustnej aż do odbytu) na całej grubości ściany. Najczęstszym objawem zajęcia jelita grubego jest utrzymująca się biegunka, niekiedy z domieszką krwi. Dodatkowo występować mogą:
- bóle brzucha,
- osłabienie,
- utrata masy ciała.
W diagnostyce najważniejsze znaczenie mają badania umożliwiające zobrazowanie zmian zapalnych i ich odcinkowości, takie jak kolonoskopia, doodbytniczy wlew kontrastowy, a także rezonans magnetyczny i tomografia komputerowa jamy brzusznej. Choroba Leśniowskiego-Crohna jest schorzeniem przewlekłym, przebiegającym jako naprzemienne zaostrzenia i remisje. W leczeniu choroby najważniejsze znaczenie mają:
- zaprzestanie palenia tytoniu,
- unikanie czynników będących przyczyną zaostrzeń (stres, leki przeciwbólowe, zakażenia),
- farmakoterapia (leki immunosupresyjne i przeciwzapalne mają kluczowe znaczenie, niekiedy przyjmowane są przez całe życie),
- leki przeciwbólowe i przeciwbiegunkowe.
Nieleczona choroba Leśniowskiego-Crohna prowadzi do całkowitego zniszczenia ściany przewodu pokarmowego i powstania zwężeń i przetok.
Wrzodziejące zapalenie jelita grubego
Wrzodziejące zapalenie jelita grubego, podobnie jak choroba Leśniowskiego-Crohna, należy do grupy nieswoistych zapaleń jelit, jednak w odróżnieniu od choroby Leśniowskiego-Crohna, proces zapalny we wrzodziejącym zapaleniu jelita grubego ogranicza się do błony śluzowej jelita grubego i postępuje (zwykle od odbytnicy) proksymalnie w sposób ciągły.
Jeśli proces zapalny ograniczony jest do odbytnicy, u pacjentów mogą występować zaparcia lub też rytm wypróżnień może być prawidłowy. Jeśli zaś zajęte są wyższe partie jelita grubego, w obrazie klinicznym dominują biegunki z domieszką krwi (nawet kilkanaście wypróżnień na dobę).
Choroba ta przebiega w postaci rzutów i remisji i jest chorobą przewlekłą. Największą zachorowalność notuje się między 20 a 40 rokiem życia, a wczesny początek choroby często wiąże się z cięższym przebiegiem. Z uwagi na podobieństwo objawów, rozróżnienie wrzodziejącego zapalenia jelita grubego od choroby Leśniowskiego-Crohna wymaga wdrożenia dodatkowej diagnostyki.
Badaniami rozstrzygającymi są endoskopia jelita grubego oraz ocena histologiczna błony śluzowej z wycinka pobranego podczas endoskopii. W leczeniu stosuje się głównie aminosalicylany, glikokortykosteroidy i leki immunosupresyjne. Leczenie operacyjne wrzodziejącego zapalenia jelita grubego wskazane jest w przypadkach:
- wystąpienia zwężeń i przetok,
- nieskuteczności leczenia farmakologicznego,
- stwierdzenia zmiany przedrakowej lub nowotworu w jelicie grubym,
- wystąpienia powikłań leczenia farmakologicznego (głównie przewlekłej kortykoterapii),
- ostrego rozdęcia okrężnicy (megacolontoxicum), jeśli intensywne leczenie farmakologiczne nie przyniesie poprawy,
- perforacji jelita grubego lub krwotoku.
Rzekomobłoniaste zapalenie jelita grubego
Rzekomobłoniaste zapalenie jelita grubego należy do chorób jelita grubego, które rozwijają się w przebiegu zakażenia bakteriami beztlenowymi z gatunku Clostridium difficile . Dochodzi do niego w niedługim czasie po antybiotykoterapii (szczególnie klindamycyną, cefalosporynami III generacji i innymi). Antybiotykoterapia zaburza bowiem równowagę flory bakteryjnej w jelicie, przez co jest ono z łatwością kolonizowane przez gatunki chorobotwórcze.
Najważniejszym objawem jest biegunka, często z towarzyszącym silnym bólem brzucha i gorączką. Rozpoznanie ustala się na podstawie wykrycia toksyn Clostridium difficile w kale oraz charakterystycznego obrazu endoskopowego. Leczenie polega na odstawieniu antybiotyku, będącego przyczyną zapalenia oraz wdrożeniu innego, aktywnego wobec Clostridium difficile (np. metronidazol, wankomycyna), a także (jak w każdej chorobie przebiegającej z biegunką) niedopuszczeniu do odwodnienia i powstania zaburzeń elektrolitowych.
Choroba uchyłkowa
Uchyłkowatością nazywamy bezobjawowe występowanie uchyłków nabytych (czyli uwypukleń błony śluzowej przez błonę mięśniową) w obrębie jelita grubego (z wyjątkiem odbytnicy). Uchyłki występują najczęściej w esicy, a ich powstawanie związane jest m.in. z niedostateczną zawartością błonnika w pożywieniu. Jeśli występowaniu uchyłków towarzyszy ból lewego podbrzusza lub zmiana rytmu wypróżnień, mówimy o chorobie uchyłkowej.
Czułą metodą diagnostyczną pozwalającą stwierdzić obecność uchyłków jest kontrastowy wlew doodbytniczy, choć często wykrywane są one także przypadkowo w kolonoskopii. Ból, gorączka i namacalny guz w lewym kwadrancie brzucha świadczyć mogą o rozwinięciu powikłania w postaci zapalenia uchyłków, które wymaga włączenia antybiotykoterapii i ścisłej diety. Przy stwierdzeniu obecności uchyłków jelita grubego najważniejsza jest profilaktyka powikłań, której głównym elementem jest bogata w błonnik dieta.
Polipy jelita grubego
Polipy jelita grubego są maczugowatymi uwypukleniami tkanek nad powierzchnie błony śluzowej. Mogą występować zarówno w jelicie grubym, jak i w innych odcinkach przewodu pokarmowego, a także w jamie nosowej. Występowanie polipów w jelicie grubym zwykle nie wiąże się z występowaniem jakichkolwiek objawów. Niekiedy duże polipy mogą powodować krwawienie (będące przyczyną niedokrwistości) lub być przyczyną obecności śluzu w kale.
Stwierdzenie obecności polipa w badaniu endoskopowym zwykle jest wskazaniem do jego usunięcia i badania histologicznego, bowiem istnieje ryzyko transformacji w nowotwór złośliwy. Jest ono tym większe, im większy jest polip. Wzrasta ono także w przypadku tzw. polipów siedzących (nie mających szypuły) oraz w przypadku polipów o budowie kosmkowej. To ostatnie może być stwierdzone jedynie po przeprowadzeniu oceny mikroskopowej po jego wycięciu. Wśród polipów nienowotworowych wyróżniamy:
- polipy młodzieńcze – u dzieci i ludzi młodych;
- polipy zapalne – występujące we wrzodziejącym zapaleniu jelita grubego;
- polipy hiperplastyczne – poszerzone cewy gruczołowe;
- polipy Peutza-Jeghersa – mogą one występować także w innych odcinkach przewodu pokarmowego.
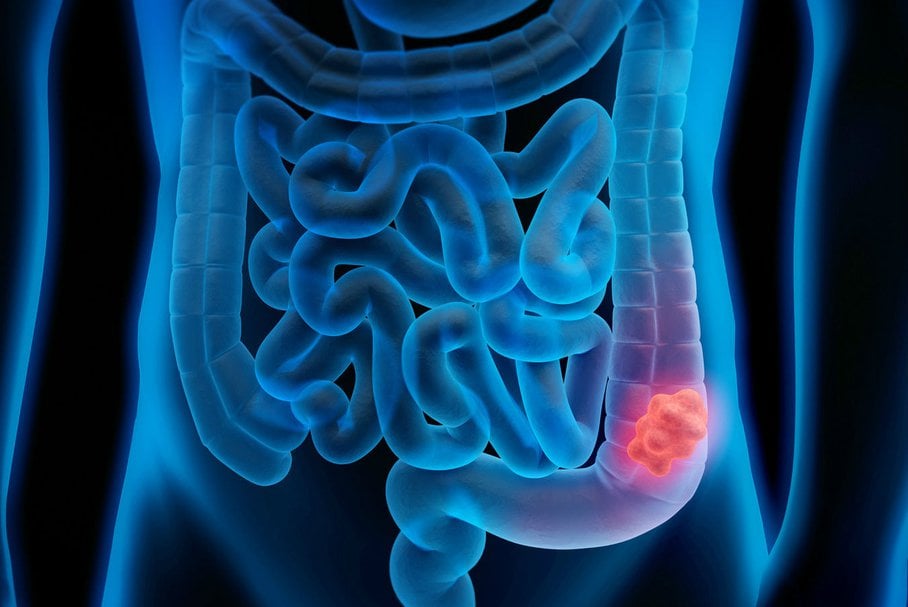
Rak jelita grubego
Rak jelita grubego jest drugim co do wskaźnika śmiertelności nowotworem złośliwym w Polsce. Statystycznie więcej chorych umiera w Polsce jedynie na raka płuc. Największy odsetek stanowią gruczolakoraki , powstające głównie na podłożu gruczolaków. Dużą rolę w powstawaniu raków jelita grubego ma sposób odżywiania: czynnikiem ryzyka jest dieta uboga w warzywa, a bogata w tłuszcze zwierzęce. Ryzyko to zwiększają również zapalne choroby jelita grubego i dziedziczne zespoły polipowatości rodzinnej.
Rak jelita grubego często przebiega bezobjawowo, zwłaszcza we wczesnym stadium. Objawy, jeśli występują, zależą od umiejscowienia guza. Jeśli nowotwór rozwija się w prawej części okrężnicy, objawia się krwawieniami do światła jelita, stąd w diagnostyce tak umiejscowionego nowotworu przydatne jest badanie krwi utajonej w kale.
Objawami nowotworu rozwijającego się w lewej połowie okrężnicy lub odbytnicy mogą być zmiana rytmu wypróżnień, zaparcia, a także całkowita niedrożność jelit, będąca wskazaniem do natychmiastowej interwencji chirurgicznej.
Diagnostyka raka jelita grubego opiera się głównie na badaniu kolonoskopowym i mikroskopowej ocenie pobranych wycinków. Leczenie operacyjne polegające na resekcji guza wraz z fragmentem jelita i okolicznymi węzłami chłonnymi jest zasadniczą metodą postępowania. Często konieczna jest chemioterapia pooperacyjna lub (w przypadku nowotworów odbytnicy) radioterapia.
Bibliografia
W Wylecz.to opieramy się na EBM (Evidence Based Medicine) – medycynie opartej na faktach i wiarygodnych źródłach. Dowiedz się więcej o tym, jak dbamy o jakość naszych treści.
- „Diagnostyka obrazowa. Układ trawienny” red. naukowa Stanisław Leszczyński, Joanna Pilch-Kowalczyk, wyd. 2012 r.
- „Anatomia i fizjologia człowieka” Michajlik Aleksander, Ramotowski Witold, wyd. 2013 r.

Edyta Ćwiek-Rębowska
Lekarz
Lekarz stażysta w WSS im. M.Pirogowa w Łodzi, absolwentka kierunku lekarskiego na Uniwersytecie Medycznym w Łodzi. Aktywnie uczestniczy w pracach Koła Naukowego przy Klinice Kardiologii, a także przewodniczy działalności Koła Naukowego przy Klinice Pneumonologii i Alergologii.



 531
531










Komentarze i opinie (0)