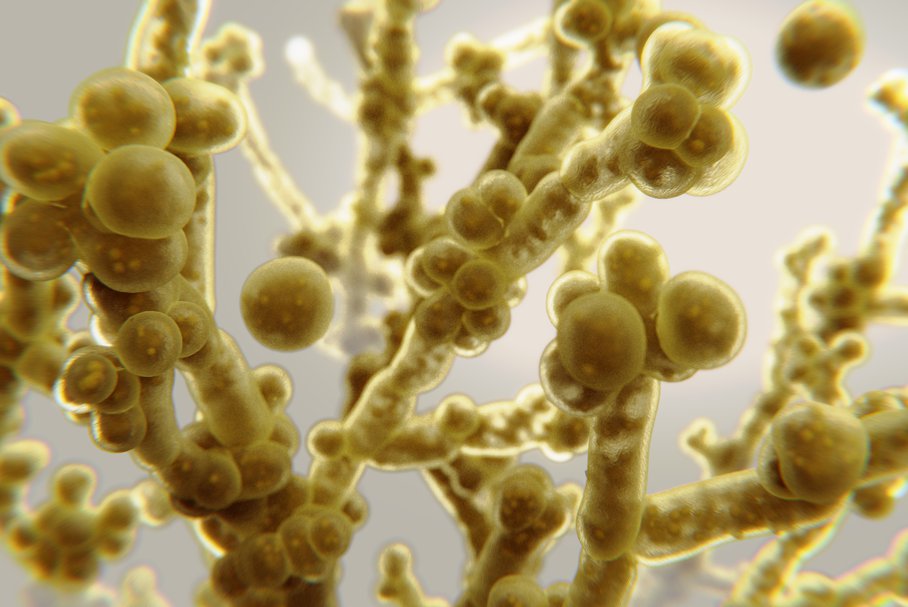
Candida auris to grzyb z gatunku drożdżaków, który choć stosunkowo niedawno odkryty, budzi coraz większe obawy u medyków i naukowców. W ciągu zaledwie kilku lat zdążył rozprzestrzenić się na kilku kontynentach, a zakażenia przez niego wywoływane należą często do nieuleczalnych. Dodatkowym wyzwaniem jest jego wysoka oporność na tradycyjne leki przeciwgrzybicze. Kto jest szczególnie narażony na zakażenie Candida auris i jak wyglądają objawy infekcji?
Candida auris – objawy zakażenia, przebieg choroby, leczenie, rokowania
Czym jest Candida auris?
Candida auris to gatunek grzyba należącego rodzaju Candida, czyli drożdży. Nazwa auris oznacza ucho, co nawiązuje do odkrycia tego gatunku i jego pierwszej izolacji z przewodu słuchowego 70-letniej japonki w Tokio w 2009 roku. Na sztucznych podłożach mikrobiologicznych grzyb wzrasta w postaci gładkich, lśniących i lepkich kolonii, a pojedyncze komórki Candida auris pod mikroskopem mają kształt elipsoidalny.
Jest to jeden z nielicznych gatunków z rodzaju Candida, które powodują grzybicę u ludzi. Odmianą, która odpowiada za ponad 90% kandydoz ludzkich jest Candida albicans , znacznie rzadziej wywołują ją inne gatunki, w tym Candida crusei czy Candida tropicalis. Często kandydoza jest nabywana przez pacjentów z osłabionym układem odpornościowym. C. auris może powodować inwazyjną formę grzybicy, gdzie dochodzi do zakażenia krwiobiegu, ośrodkowego układu nerwowego i narządów wewnętrznych.
Zakażenia C. auris budzą wiele kontrowersji i obaw środowiska medycznego ze względu na jego oporność na wiele leków, która znacznie utrudnia prawidłowe leczenie. Zakażenia tego typu są również trudne w identyfikacji i często mylone z innymi gatunkami Candida. Patogenem można zarazić się przez kontakt z osobą zakażoną lub jej wydzielinami. Grzyb wykazuje też bardzo dużą trwałość na powierzchniach sprzętów, blatów czy aparatury medycznej (nawet powyżej 7 dni).
Dlaczego zakażenie C. auris jest tak groźne?
Od czasu odkrycia i opisania gatunku Candida auris w Japonii w 2009 roku, chorobotwórczy patogen rozprzestrzenił się w szybkim tempie po niemal wszystkich obszarach współczesnego świata. Pierwsze doniesienie o wybuchu infekcji C. auris w Europie miało miejsce w październiku 2016 r. w Londynie, a rok później w Stanach Zjednoczonych. Właśnie w tym rejonie liczba osób zakażonych C. auris w ostatnich latach gwałtownie rośnie, co stanowi ogromne wyzwanie dla współczesnej medycyny. Zachowanie nowego patogenu jest szczególnie niebezpieczne ze względu na jego oporność na wiele leków.
Oporność na środki przeciwdrobnoustrojowe może rozwijać się nie tylko u bakterii, ale też wirusów czy grzybów. Drobnoustroje oporne na wiele środków przeciwdrobnoustrojowych określa się mianem superpatogenów.
Badania in vitro wskazują, że ponad 90% szczepów Candida auris jest opornych na flukonazol (niezwykle popularny i często przepisywany lek przeciwgrzybiczy o szerokim spektrum działania), a nawet do 73% szczepów wykazuje oporność na worykonazol. Średnio jedna trzecia grzybów tego gatunku wykazuje dodatkowo oporność na amfoterycynę B, stosowaną w przypadku ciężkich grzybic układowych. Wyższą skuteczność w walce z zakażeniem C. auris wykazują leki triazolowe, jak pozakonazol, itrakonazol oraz pochodne echinokandyny.
Chociaż oporność na związki chemiczne jest procesem naturalnie występującym (wynikającym ze zmienności genetycznej i mechanizmów obronnych drobnoustrojów), często jest ona wynikiem niewłaściwego stosowania leków i leczenia infekcji. Dlatego tak ważne jest aby środki dobierać po wnikliwej diagnostyce i ustaleniu z jakim patogenem zmaga się pacjent. Kluczowe jest również przyjmowanie leku ściśle według zaleceń i nieprzerywanie kuracji zbyt wcześnie.
Kogo może dotyczyć zakażenie C. auris?
Pomimo apokaliptycznych wizji snutych przez reżyserów i media o ogromnym niebezpieczeństwie pandemii jakie stwarzają lekooporne patogeny, warto podkreślić, że grzyb Candida auris nie jest groźny dla zdrowych jednostek. Kto jest więc szczególnie narażony na infekcję tym gatunkiem? Przede wszystkim osoby z osłabionym układem odpornościowym, po długotrwałym leczeniu, których organizm będzie pozbawiony naturalnej flory bakteryjnej chroniącej przed wnikaniem chorobotwórczych patogenów. Do tej grupy zaliczyć można:
- osoby w trakcie lub po długotrwałej hospitalizacji;
- pacjentów po cewnikowaniu lub wkłuciach centralnych;
- pacjentów po skomplikowanych operacjach chirurgicznych;
- osoby po silnej antybiotykoterapii;
- chorych podłączonych do urządzeń medycznych wspomagających procesy życiowe (respiratora, sond karmiących).
Zwykle są to również osoby starsze, z wieloma różnymi chorobami współistniejącymi (jak zapalenie płuc, choroby nerek). Dużym problemem klinicznym w identyfikacji zakażeń spowodowanych przez Candida auris jest fakt, że zauważalne objawy infekcji mogą wystąpić ze znacznym opóźnieniem, np. kilka tygodni lub nawet miesięcy od kontaktu z patogenem. Infekcja grzybicza rozwija się powoli i może zaatakować wiele układów, m.in. powodować zakażenie dróg moczowych, choroby ucha, zapalenie opon mózgowo rdzeniowych, zakażenia ran pooperacyjnych, a nawet zapalenie kości. Obecność strzępek grzyba w krwioobiegu grozi zakażeniem ogólnoustrojowym, rozwojem sepsy i postępującą niewydolnością wielu narządów.
Objawami, które u osób znajdujących się w grupie ryzyka potencjalnie mogą wskazywać na zakażenie Candida auris, są:
- gorączka;
- zimne poty;
- dreszcze;
- bolesność ciała;
- współistniejące infekcje ucha, dróg moczowych itp.
Objawy te nie znikają po zastosowaniu rutynowej antybiotykoterapii i stają się przewlekłym problemem. Infekcja może z czasem uszkadzać narządy wzroku, słuchu oraz inne ważne organy, powodować liczne powikłania.
Candida auris – leczenie i rokowania
Leczenie zakażeń wywołanych przez C. auris jest zwykle bardzo skomplikowane. Niedokładna diagnostyka i błędna identyfikacja patogenu (pomyłki z innymi gatunkami Candida) sprawiają, że stosowanie standardowych leków przeciwgrzybiczych nie przynosi oczekiwanych rezultatów. Wraz z długotrwałym, nieskutecznym leczeniem, starsi pacjenci tracą siły, a dodatkowe powikłania prowadzą do wysokiej śmiertelności.
Analizy przypadków z lat 2011-2016 wskazują, że śmiertelność pacjentów z zakażeniem krwi wywołanym przez C. auris waha się od 30 do nawet 60%. Większość zakażonych osób cierpi na inne poważne choroby i schorzenia współistniejące, które dodatkowo pogarszają rokowania.
Bibliografia
W Wylecz.to opieramy się na EBM (Evidence Based Medicine) – medycynie opartej na faktach i wiarygodnych źródłach. Dowiedz się więcej o tym, jak dbamy o jakość naszych treści.
- Du H, Bing J, Hu T, Ennis CL, Nobile CJ, Huang G. Candida auris: Epidemiology, biology, antifungal resistance, and virulence. PLoS Pathog. 2020 Oct 22;16(10):e1008921;
- Lone SA, Ahmad A. Candida auris-the growing menace to global health. Mycoses. 2019 Aug;62(8):620-637;
- Forsberg K, Woodworth K, Walters M, Berkow EL, Jackson B, Chiller T, Vallabhaneni S. Candida auris: The recent emergence of a multidrug-resistant fungal pathogen. Med Mycol. 2019 Jan 1;57(1):1-12;
- Z. Gliński, A. Żmuda, „Czy Candida auris jest nowym groźnym patogenem?”, Życie Weterynaryjne 2021, 96(10).

Katarzyna Wieczorek-Szukała
dr nauk medycznych
Doktor nauk medycznych Uniwersytetu Medycznego w Łodzi, absolwentka biotechnologii medycznej Uniwersytetu Łódzkiego. Obecnie pracuje jako asystent w Katedrze Fizjologii Doświadczalnej i Klinicznej Uniwersytetu Medycznego. Autorka licznych publikacji naukowych i uczestniczka międzynarodowych projektów badawczych. Wolny czas przeznacza najchętniej na podróże, fitness i ceramikę artystyczną.






 68
68








Komentarze i opinie (0)