Rumień wielopostaciowy wysiękowy to zmiany na skórze o typie rumienia i pęcherzy na ciele. Chorobę mogą wywoływać bakterie oraz wirusy. Przyczyną rumienia może być także przyjmowanie niektórych leków oraz czynniki chemiczne. Najgroźniejsza postać rumienia wielopostaciowego to zespół Stevensa-Johnsona. Postać zwykła jest chorobą łagodniejszą, samoograniczającą się. Jak wygląda leczenie rumienia wielopostaciowego?
Rumień wielopostaciowy – co to jest? Przyczyny, objawy, leczenie, profilaktyka
Rumień wysiękowy wielopostaciowy – co to jest?
Rumień wielopostaciowy (erythema multiforme, EM) to zespół jednostek chorobowych objawiających się zmianami skórnymi o typie rumienia i pęcherzy na ciele, będących odpowiedzią na różnorodne czynniki, wśród których wyróżniamy: leki, czynniki infekcyjne, a także środki chemiczne.
W zależności od postaci rumień wielopostaciowy wysiękowy może być chorobą łagodną, samoograniczającą się (erythema multiforme minor) lub ciężką, zagrażającą życiu (erythema multiforme major, zespół Lyella).
EM diagnozowany jest najczęściej u ludzi poniżej 20. roku życia. Rzadziej występuje u dorosłych w wieku powyżej 50 lat. Częściej chorują mężczyźni. Rumień wielopostaciowy u dzieci pojawia się rzadko u małych pacjentów poniżej 3. roku życia. Szacuje się, że nawroty choroby występują u co trzeciego chorego.
Czy rumień wysiękowy jest zaraźliwy? Nie można się nim zarazić, nie jest to choroba zakaźna.
To też Cię może zainteresować: Pęcherze, pęcherzyki i bąble na skórze – co mogą oznaczać?
Rumień wielopostaciowy – przyczyny
Przyczyna rumienia wielopostaciowego nie jest do końca wyjaśniona. Przypuszcza się, że przyczyną choroby jest reakcja układu immunologicznego na czynniki, którymi mogą być:
- czynniki infekcyjne – rumień wielopostaciowy często towarzyszy infekcjom dróg oddechowych, często wywołanym przez bakterie atypowe Mycoplasma, a także zakażeniom wywołanych przez wirus HSV (wirus opryszczki), wirusy Coxsackie, enterowirusy;
- leki – najczęściej z grupy sulfonamidów, salicylanów, leków przeciwdrgawkowych (zwłaszcza barbituranów);
- czynniki chemiczne.
W wielu przypadkach przyczyny rumienia wielopostaciowego nie da się ustalić.
Rumień wielopostaciowy – objawy i rodzaje
W zależności od obrazu klinicznego wyróżnia się dwa główne rodzaje rumienia wielopostaciowego oraz zespół Lyella .
Rumień wielopostaciowy – postać zwykła
Erythema multiforme minor (postać zwykła rumienia wielopostaciowego) – najłagodniejsza postać rumienia wielopostaciowego.
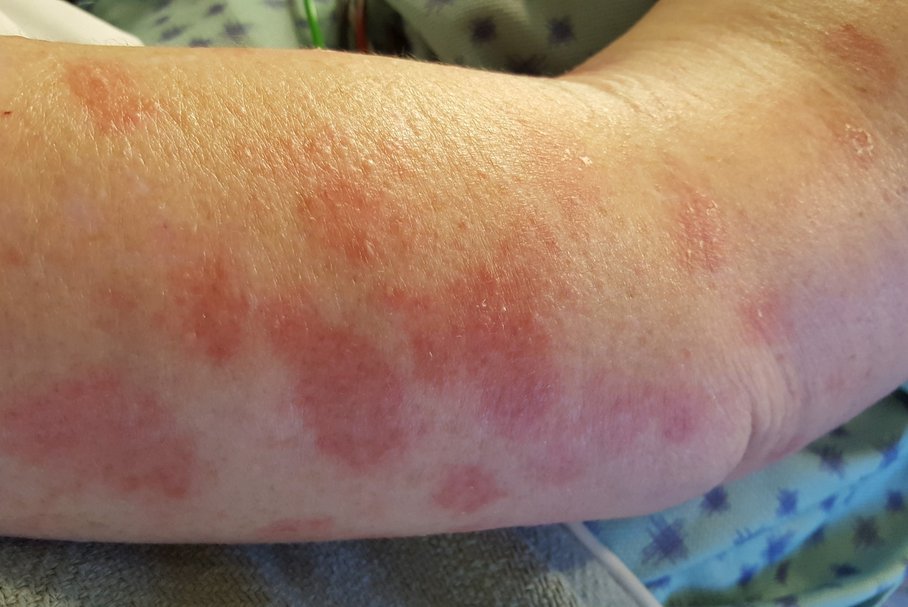
Objawem choroby są zmiany rumieniowe o zabarwieniu sinoczerwonym, z komponentą obrzękową, wyglądem przypominające tarczę strzelniczą, z tendencją do zlewania się, czasem również z pęcherzami, które pękając, tworzą nadżerki (zwykle symetrycznie), zlokalizowane głównie na podudziach i przedramionach.
Sprawdź też: Bedicort G – jak stosować?
Zespół Stevensa-Johnsona
Erythema multiforme major (choroba Stevensa-Johnsona) – objawem choroby są nietrwałe, wiotkie pęcherze zlokalizowane na błonach śluzowych i na skórze (z wyjątkiem owłosionej skóry głowy), które pękając, tworzą bolesne nadżerki.
Zmiany zlokalizowane na błonach śluzowych jamy ustnej utrudniają przyjmowanie pokarmów, zmiany na śluzówkach narządów płciowych mogą prowadzić do powstawania zrostów. Zmianom w obrębie błon śluzowych towarzyszą objawy grypopodobne (gorączka, osłabienie, bóle stawowo-mięśniowe). Najczęściej czynnikiem wywołującym chorobę są leki. Śmiertelność w zespole Stevensa-Johnsona wynosi około 5 proc.
Zespół Lyella
Zespół toksycznej nekrolizy naskórka (TEN, toxic epidermal necrolysis, zespół Lyella), najcięższa postać opisywanego schorzenia, zwykle wywołana jest lekami (preparaty przeciwdrgawkowe, sulfonamidy, niesterydowe leki przeciwzapalne czy środki z grupy sulfonamidów, rumień wielopostaciowy po antybiotyku).
Ma on nagły początek, a pojawienie się zmian na skórze (z wyjątkiem owłosionej skóry głowy) i błonach śluzowych zwykle poprzedzone jest: gorączką, objawami z górnych dróg oddechowych, zapaleniem spojówek, złym samopoczuciem.
Następnie w gwałtowny sposób dochodzi do tworzenia się na skórze i błonach śluzowych rumieniowych, piekących wykwitów i pęcherzy, które łatwo pękają, tworząc bolesne, sączące nadżerki, oraz do nekrolizy (uszkodzenia i masywnego złuszczania) naskórka pokrywającego zmiany (> 30 proc. naskórka) – tzw. objaw Nikolskiego.
Postać ta jest bardzo rzadka – stwierdzana u 0,0001 proc. populacji, ale charakteryzuje się wysoką śmiertelnością (około 30–35 proc. u dorosłych, nawet do 75 proc. u dzieci), wynikającą z takich powikłań, jak posocznica, krwawienia ze śluzówek (np. krwawienie z przewodu pokarmowego), martwica nabłonka dróg oddechowych, obrzęk płuc i niewydolność oddechowa.
Ponadto powikłaniami choroby mogą być: niedokrwistość, leukopenia, małopłytkowość, uszkodzenie wątroby i nerek, a także objawy ze strony narządu wzroku (zespół suchego oka, pieczenie oczu, pogorszenie ostrości wzroku).
Większy odsetek zachorowań na zespół toksycznej nekrolizy naskórka obserwuje się u nosicieli wirusa HIV, u pacjentów cierpiących na choroby autoimmunologiczne oraz u osób w podeszłym wieku. Z uwagi na znacznie cięższy przebieg i mniejszą tendencję do nawrotów, zespół Stevensa-Johnsona i toksyczna nekroliza naskórka bywają w piśmiennictwie klasyfikowane jako oddzielne jednostki chorobowe, a mianem rumienia wielopostaciowego określa się wyłącznie erythema multiforme minor.
Rumień wielopostaciowy – leczenie – jak długo trwa?
Jeżeli nie dojdzie do powikłań, rumień wielopostaciowy o łagodnym przebiegu leczy się przyczynowo (jeżeli czynnikiem wywołującym był lek – odstawienie leku, jeżeli tłem jest czynnik infekcyjny – leczenie określonej infekcji) oraz objawowo.
W leczeniu często stosuje się leki przeciwhistaminowe (przeciwalergiczne) oraz ciepłe kompresy łagodzące świąd.
Czasami podaje się leki steroidowe, ale nie mają one udokumentowanego działania, a ponadto podwyższają ryzyko zakażenia i krwawienia z przewodu pokarmowego. Jeżeli zmiany skórne ulegną nadkażeniu, stosuje się miejscowe leki przeciwbakteryjne i przeciwgrzybicze. Jak długo trwa choroba? Łagodne postacie rumienia wielopostaciowego ustępują samoistnie, bez leczenia, zwykle po 2–4 tygodniach.
Najbardziej intensywnego leczenia wymaga najcięższa postać choroby – zespół toksycznej nekrolizy naskórka. Zwykle pacjent wymaga hospitalizacji w Oddziale Intensywnej Terapii lub w oddziale zajmującym się leczeniem oparzeń. Niezbędne jest wówczas odstawienie leku prowokującego rozwój choroby.
Leczenie zespołu toksycznej nekrolizy naskórka przypomina leczenie choroby oparzeniowej. Choremu podaje się płyny dożylnie (krystaloidy, koloidy), uzupełnia się niedobory elektrolitowe, stosuje się antyseptyczne opatrunki, profilaktykę choroby wrzodowej (inhibitory pompy protonowej), profilaktykę przeciwzakrzepową, leczenie przeciwbólowe.
Inne sposoby leczenia rumienia wielopostaciowego
Czasem w leczeniu rumienia wielopostaciowego stosuje się także leki immunosupresyjne (hamujące odpowiedź immunologiczną organizmu), plazmaferezę (filtrowanie osocza celem usunięcia kompleksów immunologicznych), immunoglobuliny. Kontrowersje budzi skuteczność i zasadność leczenia steroidami.
Niezbędne jest zachowanie zasad aseptyki przy pielęgnacji pacjenta oraz zapewnienie choremu optymalnej temperatury otoczenia.
Chorzy zwykle wymagają karmienia za pomocą zgłębnika do żołądka lub – rzadziej – żywienia pozajelitowego. Często konieczne jest zaintubowanie pacjenta i mechaniczne wspomaganie oddychania. Nadkażenie zmian, gorączka, pogorszenie stanu ogólnego pacjenta są wskazaniem do wdrożenia antybiotykoterapii.
Postępowanie w przypadku rumienia wielopostaciowego w ciąży należy skonsultować z lekarzem i dobrać odpowiednią terapię, która nie zaszkodzi dziecku.
Rumień wielopostaciowy – jak wygląda profilaktyka po leczeniu?
Po wyleczeniu rumienia wielopostaciowego pacjent powinien unikać ekspozycji na słońce. Po przebyciu zespołu Lyella konieczna jest również okresowa kontrola okulistyczna ze względu na możliwość wystąpienia powikłań ze strony narządu wzroku (jak np. zespół suchego oka).
Wielopostaciowy rumień na skórze (postać zwykła) ma tendencje do nawrotów, zwłaszcza jeżeli wywołany jest przez wirus opryszczki, który pozostaje w organizmie w postaci latentnej (uśpionej) z okresową reaktywacją. Częste nawroty w przebiegu opryszczki mogą być wskazaniem do długotrwałego leczenia acyklowirem.

Agnieszka Zaremba-Wilk
Lekarz
Absolwentka I Wydziału Lekarskiego Warszawskiego Uniwersytetu Medycznego. W trakcie studiów aktywnie działała w Studenckich Kołach Naukowych: pediatrycznych oraz chirurgicznych. Aktualnie w trakcie specjalizacji z pediatrii. Poza chorobami dzieci interesuje się chirurgią, chirurgią dziecięcą, chorobami wewnętrznymi.




 12
12







Komentarze i opinie (0)