Pachymetria (CCT) to badanie grubości rogówki oka. Jest to badanie bezbolesne wykonywane metodą dotykową lub bezdotykową. Nie wymaga wcześniejszego przygotowania, trwa maksymalnie kilka minut. Jest to badanie bezpieczne, można je wykonywać u kobiet w ciąży. Wskazania to podejrzenie jaskry (wykonuje się wraz z pomiarem ciśnienia wewnątrzgałkowego), ocena śródbłonka, podejrzenie stożka rogówki.
Pachymetria (badanie CCT) – wskazania, przebieg, normy, wyniki, cena
Co to jest pachymetria? Jakie są rodzaje pachymetrii?
Pachymetria to badanie grubości rogówki, z ang. central corneal thickness (CCT). Nie wykonuje się go rutynowo samodzielnie, ale zwykle poprzedza ono pomiar ciśnienia wewnątrzgałkowego, czyli tonometrię. Jest to spowodowane faktem, że grubość rogówki znamiennie wpływa na wynik pomiaru ciśnienia. Zależność między IOP (intraocular pressure; ciśnienie wewnątrzgałkowe) a CCT została dość dokładnie poznana, w związku z czym lekarz okulista jest w stanie zniwelować wpływ grubości rogówki na wysokość zmierzonego ciśnienia, dodając lub odejmując od niego odpowiednią wartość.
Pachymetria w praktyce lekarskiej mierzona jest dwiema głównymi metodami:
- ultradźwiękami,
- optycznie (wiązką światła).
Pachymetria ultradźwiękowa i optyczna – rodzaje badania CCT
W każdej z tych dwóch grup występują różne technologie pachymetrów – każdy producent inaczej nazywa swój system pomiaru. W przypadku pachymetrii ultradźwiękowej urządzenie za pomocą sterylnej końcówki dotyka środka (wierzchołka – vertex corneae) rogówki i mierzy czas powrotu fali odbitej od śródbłonka rogówki. Mając określoną prędkość początkową ultradźwięku i czas jego powrotu do urządzenia, można obliczyć za pomocą prostych zależności fizycznych pokonaną drogę, czyli grubość rogówki.
Ta metoda pomiaru, choć obarczona pewnymi błędami pomiarowymi, uważana jest za tzw. złoty standard, czyli sposób referencyjny – najlepszy, do którego porównuje się inne technologie uzyskania wyniku CCT. Należy jednak zauważyć, że wynik otrzymujemy jedynie dla miejsca przyłożenia i jest on prawidłowy tylko wtedy, gdy pachymetr był ustawiony prostopadle do powierzchni badanej.
Technologie optyczne, oparte o wiązki świetlne, wykorzystują promieniowanie o określonej długości fali, czyli najczęściej laserowe. W znakomitej większości wykonują one trójwymiarowy skan rogówki i przy użyciu bardziej skomplikowanych matematycznych działań wyliczają odległość między powierzchnią nabłonka a powierzchnią śródbłonka rogówki lub umożliwiają pomiar bezpośredni bez wykorzystywania algorytmów. W optycznej pachymetrii nie ma kontaktu urządzenia z okiem, a pomiar dokonywany jest z pewnej odległości. Metody optyczne mają pewną przewagę nad ultradźwiękami, jednak to te drugie stanowią na dzień dzisiejszy źródło najpewniejszego wyniku.
CCT z punktu widzenia pacjenta można podzielić na dwa główne rodzaje:
- pachymetrię dotykową (ultradźwiękową),
- pachymetrię bezdotykową (optyczną).
W pomiarze grubości rogówki metodą bezdotykową lekarze okuliści wykorzystują m.in.:
- obrazy Purkyniego-Sansona,
- urządzenia Pentacam (obrotowa kamera Scheimpfluga),
- urządzenia Galilei (kamera Scheimpfluga + keratoskop = placido disc),
- optyczną koherentną tomografię (optical coherence tomography; OCT) – nie wykorzystuje promieniowania rentgenowskiego, ale wiązkę lasera,
- mikroskopię lustrzaną,
- mikroskopię konfokalną.
Badanie grubości rogówki, zwłaszcza bezdotykowe, jest badaniem nieinwazyjnym, bezpiecznym. Nie ma przeciwwskazań do wykonania pachymetrii w ciąży, u dzieci czy u osób z obniżoną odpornością. Przeciwwskazaniem, i to w zasadzie tylko w przypadku pomiarów dotykowych, są aktywne stany zapalne i owrzodzenia rogówki lub jej perforacja.
Na pytanie, czy pachymetria boli, odpowiedź jest prosta i jednoznaczna – nie boli.
Kiedy należy wykonać pachymetrię?
Badanie grubości rogówki należy wykonać zawsze przy ocenie ciśnienia śródgałkowego (IOP). Zatem podstawowe wskazanie do CCT to:
- podejrzenie jaskry,
- podejrzenie stożka rogówki (ścieńczenia rogówki),
- podejrzenie obrzęku rogówki,
- przygotowanie do zabiegu keratoplastyki,
- przygotowanie do przeszczepu rogówki,
- ocena funkcji śródbłonka rogówki.
Lista wskazań do wykonania pachymetrii nie jest zatem długa. Badania tego nie wykonuje się rutynowo, jeśli nie planuje się dalszej diagnostyki w postaci chociażby tonometrii.
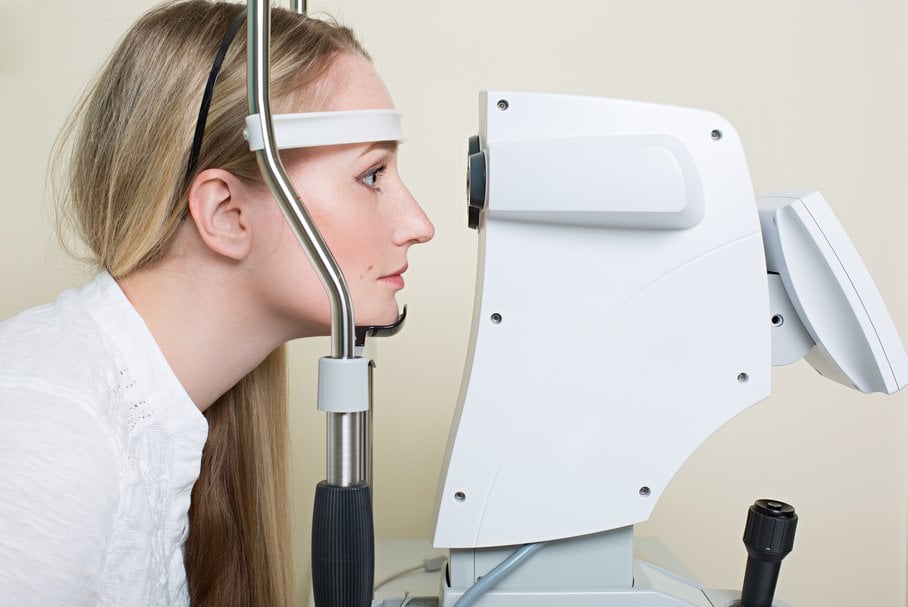
Jak przebiega badanie grubości rogówki i ile trwa?
Badanie CCT oka może przebiegać na różne sposoby, w zależności od wybranej przez lekarza metody.
Przebieg pachymetrii dotykowej
W przypadku pachymetrii dotykowych w pierwszej kolejności do oka pacjenta zostaje wpuszczony lek przeciwbólowy, popularnie zwany znieczuleniem. Po około 3–10 min, w zależności od zastosowanego środka, pacjent jest proszony o patrzenie na wprost, w dal, jak najdalej potrafi przed siebie. Ważne, żeby nie zamykał oka, nie mrugał, nie poruszał głową ani gałką oczną. Lekarz za pomocą sterylnej końcówki urządzenia dotyka centrum rogówki, lekko ją uciskając. Sam pomiar trwa kilka sekund. Wynik pachymetrii dotykowej jest dostępny natychmiast.
Jak wygląda pachymetria bezdotykowa?
W przypadku bezdotykowej pachymetrii znieczulenie nie jest konieczne. Pacjent jest proszony do stanowiska diagnostycznego. Tam czeka na niego odpowiednie urządzenie, w zależności od wybranej technologii. Najczęściej maszyny takie posiadają specjalny element do umieszczenia głowy, składający się z części pod brodę i podpórki, do której należy docisnąć lekko, ale stabilnie czoło. Następnie rolą badanego jest utrzymać jedną pozycję głowy, nie poruszać gałkami ocznymi, nie mrugać, otworzyć szeroko oczy i patrzeć na wprost, również w dal lub w specjalny krzyżyk bądź inny znacznik w urządzeniu.
Gdy pozycja pacjenta jest ustalona, lekarz wykonuje pomiar, który trwa od kilku do kilkunastu sekund. W trakcie badania metodami optycznymi pacjent może widzieć błyski w oku badanym. Nie są one jednak z reguły nieprzyjemne, ani na tyle intensywne, żeby zachodziła chęć mrugania czy unikania tego bodźca. Nie należy się obawiać chwilowego oślepienia, ponieważ efekt ten, jeśli w ogóle wystąpi, jest minimalny. Wyniki pachymetrii bezdotykowej są także dostępne od razu.
Jak się przygotować do badania CCT oka?
Nie ma określonych wymogów przygotowania do pachymetrii. Z pewnością należy usunąć wszelkie soczewki kontaktowe na czas badania. Można również rozważyć zaniechanie ich stosowania dzień przed badaniem, ze względu na pewną teoretyczną możliwość ich wpływu na geometrię rogówki, co wiąże się z pewnym minimalnym przekłamaniem wyniku.
Należy też zawsze poinformować personel o uczuleniach na leki i niepożądanych reakcjach po zastosowaniu znieczulenia miejscowego, jeśli takowe kiedykolwiek wystąpiły.
Wyniki badania pachymetrii i prawidłowa grubość rogówki
Prawidłowa grubość rogówki u osób rasy białej wynosi około 545 μm ± 40 μm. Jest to wynik dla środka rogówki, grubość tego elementu budowy oka zwiększa się ku obwodowi.
Grubość rogówki jest ściśle związana z wartością ciśnienia wewnątrzgałkowego. Ciśnienie w oku powinno wynosić 10–21 mm Hg. Wartość ta zmienia się w ciągu dnia i najwyższa jest rano.
Wynik CCT ma konkretny wpływ na wartość ciśnienia wewnątrzgałkowego – im grubsza rogówka, tym IOP rzeczywiste jest niższe i odwrotnie – im CCT ma mniejszą wartość, tym prawdziwe, skorygowane ciśnienie jest wyższe od wskazanego przez tonometr.
Przyjmuje się, że grubość referencyjna, podstawowa to 545 μm. Przy zmianie CCT o 20 µm wartość ciśnienia śródgałkowego (IOP) zmienia się o 1 mm Hg. A gdy zmiana grubości rogówki wynosi 50 µm, wartość IOP zmienia się o 2,5 mm Hg.
Jak długo czeka się na badanie oka CCT i jaka jest jego cena prywatnie?
Czas oczekiwania na badanie pachymetryczne jest równy czasowi oczekiwania na wizytę u okulisty i różny w różnych województwach, a nawet miejscowościach. Aktualną długość kolejki oczekujących oraz najbliższe wolne terminy w wybranym miejscu można sprawdzić na stronie: terminyleczenia.nfz.gov.pl/.
Należy pamiętać, że pachymetrię wykonuje się w opiece ambulatoryjnej i nie jest konieczny pobyt w szpitalu na oddziale okulistycznym, zatem należy wyszukiwać poradnie okulistyczne.
Cena badania grubości rogówki waha się w gabinetach prywatnych w granicach 30–100 zł za jedno oko. CCT oka jest badaniem szeroko dostępnym w opiece prywatnej.
Bibliografia
W Wylecz.to opieramy się na EBM (Evidence Based Medicine) – medycynie opartej na faktach i wiarygodnych źródłach. Dowiedz się więcej o tym, jak dbamy o jakość naszych treści.
- https://www.mp.pl/okulistyka/praktyka/kalkulatory/100208,korekcja-wartosci-cisnienia-wewnatrzgalkowego-iop-w-zaleznosci-od-centralnej-grubosci-rogowki-cct.html
- Khaja W. i wsp., Comparison of central corneal thickness: ultrasound pachymetry versus slit-lamp optical coherence tomography, specular microscopy, and orbscan. Clin. Ophthalmol., 2015, 9: 1065–1070.
- https://www.mp.pl/pacjent/okulistyka/badanieoczu/podstawowe/68650,badanie-cisnienia-wewnatrzgalkowego-tonometria
- Feizi S. i wsp., Central and peripheral corneal thickness measurement in normal and keratoconic eyes using three corneal pachymeters. J. Ophthalmic Vision Res., 2014, 9, 3: 296–304.
- Doughty M. J. i wsp., Human corneal thickness and its impact on intraocular pressure measures: a review and meta-analysis approach. Surv. Ophthalmol., 2000, 44, 5: 367–408.
- Rashid R. i wsp., Measurement of central corneal thickness by ultrasonic pachymeter and oculus pentacam in patients with well-controlled glaucoma: hospital-based comparative study. Clin. Ophthalmol., 2016, 10: 359–364.





 362
362




Komentarze i opinie (0)