Choroba Parkinsona dotyka przeważnie osoby starsze, głównie po 65 roku życia, aczkolwiek zdarzają się przypadki, kiedy choroba ujawnia się w młodszym wieku poniżej 40 roku życia. Nieco częściej jest ona diagnozowana u mężczyzn. Najczęściej początkowym symptomem jest niewielkie spowolnienie ruchowe przy wykonywaniu zwykłych, codziennych czynności.
Choroba Parkinsona – przyczyny, objawy, leczenie
Choroba Parkinsona – grupy ryzyka
Choroba Parkinsona stanowi jeden z największych problemów neurologicznych oraz społecznych dzisiejszej medycyny. Jest to przewlekłe, postępujące schorzenie dotyczące ośrodkowego układu nerwowego (mózgu), które doprowadza do zaburzenia czynności ruchowych oraz upośledzenia funkcji poznawczych. Należy ona do grupy chorób neurodegeneracyjnych. Częstość zachorowania waha się między 100 – 200 przypadków na 100 000 mieszkańców i zdecydowanie koreluje z wiekiem. Dotyka ona przeważnie osoby starsze, głównie po 65 roku życia, aczkolwiek zdarzają się przypadki, kiedy choroba ujawnia się w młodszym wieku poniżej 40 roku życia (tzw. postać młodzieńcza 5 – 10 % przypadków). Średni wiek zachorowania na chorobę Parkinsona wynosi 58 lat i nieco częściej jest ona diagnozowana u mężczyzn. Należy zwrócić uwagę, że ze względu na wydłużenie średniej długości życia zapadalność na tę chorobę będzie wzrastać. Szacuje się, iż w Polsce aktualnie z chorobą Parkinsona boryka się ok. 120 – 150 tysięcy osób.
To też może Cię zainteresować: Drżenie ciała – jakie mogą być przyczyny drżenia mięśni ciała?
Choroba Parkinsona – przyczyny
Jak dotąd przyczyna choroby Parkinsona nie jest znana. Natomiast został zidentyfikowany sam proces patologiczny, którego istotę stanowi postępujące zwyrodnienie oraz zanik komórek nerwowych (neuronów) istoty czarnej śródmózgowia. Komórki te odpowiedzialne są za produkcję neuroprzekaźnika zwanego dopaminą, który odpowiada za czynność motoryczną (ruchową), koordynację oraz napięcie mięśniowe. W przebiegu schorzenia dochodzi do zmniejszenia ilości dopaminy w jądrach podkorowych. Dopiero zniszczenie ok. 80% puli neuronów dopaminergicznych skutkuje ujawnianiem się objawów chorobowych, dzieje się tak dzięki bardzo dużym możliwościom kompensacyjnym ludzkiego mózgu. Rozpatrując etiologię choroby bierze się również pod uwagę uwarunkowania genetyczne, w kilku procentach schorzenie występuje rodzinnie.
Choroba Parkinsona – przebieg i objawy kliniczne
Chorobę Parkinsona charakteryzuję powolny przebieg, a pierwsze objawy są zazwyczaj niespecyficzne i indywidualne dla każdego chorego, co utrudnia ich wyłapanie, a w konsekwencji postawienie szybkiej diagnozy. Wystąpienie właściwej fazy choroby może poprzedzać tzw. okres prodromalny, gdzie pacjenci skarzą się m.in. na zaparcia, parestezje kończyn czy łojotokowe zapalenie skóry. U 30 % można rozpoznać depresję. Najczęściej początkowym symptomem jest niewielkie spowolnienie ruchowe przy wykonywaniu zwykłych, codziennych czynności. Często pierwsze objawy są asymetryczne i dotyczą tylko jednej kończyny. W ciągu kilku lat (czasem miesięcy) dochodzi do progresji zmian chorobowych i do rozwinięcia pełnoobjawowego obrazu klinicznego, gdzie wyróżniamy 3 główne składowe (objawy pierwszorzędowe):
- spowolnienie ruchowe (bradykinezja),
- drżenie mięśniowe spoczynkowe,
- wzmożone napięcie mięśniowe.
U poszczególnych chorych można zaobserwować dominację, któregoś z powyższych objawów zasadniczych. Na tej podstawie wyróżnić można takie postacie jak: akinetyczno-hipertoniczna, drżenna i mieszana.
Spowolnienie ruchowe
Spowolnienie ruchowe, zwane ze względu na jego nasilenie hipokinezą lub akinezą, jest uogólnione i objawiać się może zaburzeniami w zakresie wykonywania ruchów, mimiki oraz mowy. Pacjenci cierpiący na chorobę Parkinsona poruszają się powoli, stawiają małe kroczki, co daje wrażenie „szurania stopami po podłożu” (tzw. chód szurający). Ponadto wielu trudności nastręcza im rozpoczęcie chodu i zmiana jego kierunku oraz niestabilność postawy ciała. Z tym ostatnim zjawiskiem związane są takie pojęcia jak propulsja, czyli trudności z zatrzymaniem się, retropulsja (tendencja padania ku tyłowi) czy lateropulsja (tendencja padania ku bokom). Obserwuje się, także brak balansowania kończyn górnych podczas chodzenia oraz narastające trudności w wykonywania codziennych czynności takich jak: ubieranie, jedzenie, mycie. Zaburzone zostają ponadto ruchy precyzyjne np. pisanie – chory zaczyna pisać małymi literkami czego wcześniej nie robił (micrographia) Twarz chorujących jest zazwyczaj hipomimiczna tzw. „twarz maskowata”, podczas rozmowy pacjenci nie zmieniają jej wyrazu, przez co nie mają ograniczone możliwości wyrażania emocji w sposób niewerbalny. Upośledzeniu ulega również artykulacja oraz modulacja głosu. Mowa staje się cicha, monotonna, zamazana z przydźwiękiem nosowym tzw. dyzartria. Jest ona spowodowana zaburzeniami ruchowymi języka, podniebienia miękkiego, gardła i krtani.
Drżenie spoczynkowe
Drżenie spoczynkowe jest kolejnym zasadniczym objawem choroby Parkinsona, dotyczy ono najczęściej rąk (ale także głowy, kończyn dolnych) i polega na naprzemiennych ruchach zginania i prostowania palców w stawach podstawowych z towarzyszącymi ruchami kciuka. Początkowo występuje zazwyczaj jednostronnie, jest szybkie i rytmiczne oraz ma charakter grubofalisty. Może ono sprawiać wrażenie „liczenia pieniędzy” czy „kręcenia pigułek”. Drżenie mięśniowe ulega nasileniu pod wpływem emocji oraz zanika podczas snu.
Wzmożone napięcie mięśniowe
Wzmożone napięcie mięśniowe, czyli tzw. sztywność mięśniowa cechuje się plastycznym charakterem i obejmuje wszystkie mięśnie poprzecznie prążkowane organizmu, ale z różnym nasileniem po obu stronach. Pacjenci manifestują jednakowe napięcie w ciągu wykonywania ruchu biernego (tzw. napięcie drutu ołowianego) lub ruch bierny odbywa się „skokami” (tzw. objaw koła zębatego). Chorzy przyjmują postawę zgięciową, gdzie głowa i tułów są zgięte do przodu, natomiast kończyny górne przywiedzione w stawach barkowych oraz zgięte w stawach łokciowych. Charakterystyczne przygięcie głowy powoduje, że pacjenci by móc spojrzeć na wprost muszą skierować gałki oczne ku górze (tzw. objaw poduszki). Inną manifestacją wzmożonego napięcia jest daszkowate ułożenie rąk, które może przechodzić w skrajnych postaciach w przykurcze zgięciowe, kiedy napięcie jest znacznie nasilone.
Innymi grupami objawów pojawiającymi się w przebiegu choroby Parkinsona są zaburzenia wegetatywne oraz niewielkie upośledzenie w zakresie psychiczno-poznawczym. Do zaburzeń wegetatywnych zaliczamy: ślinotok, zaczerwienie twarzy, napadowe pocenie się, nasilone wydzielanie gruczołów łojowych (łojotok, wrażenie „naoliwionej twarzy”). W późniejszym okresie trwania schorzenia może rozwinąć się zespół otępienny lub zaburzenia emocjonalne.
Rozpoznanie i różnicowanie choroby Parkinsona
Rozpoznanie choroby Parkinsonanie jest łatwe. Składa się ono z 4 etapów:
- rozpoznanie zespołu parkinsonowskiego (czyli wykazanie obecności 3 głównych objawów choroby);
- wywiad lekarski – ukierunkowany na ewentualne, inne schorzenia dające podobny obraz kliniczny, np. wielokrotne urazy głowy, przebyte zapalenie mózgu, przyjmowanie neuroleptyków (tzw. parkinsonizm polekowy);
- badanie fizykalne oraz badania dodatkowe wykluczające inne choroby dające podobny obraz kliniczny (np. objawy móżdżkowe, objawy patologiczne z ośrodkowego układu nerwowego, zatrucia MPTP, zespół otępienny, guzy mózgu, wodogłowie, choroba Wilsona);
- Analiza kryteriów wspomagających rozpoznanie choroby Parkinsona.
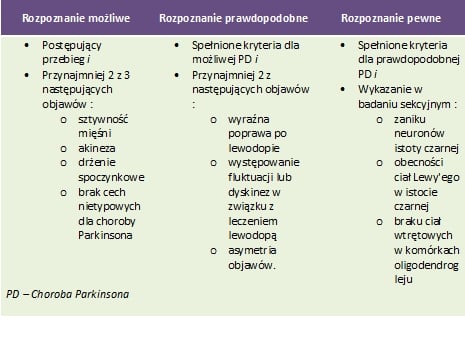
Kryteria wspomagające rozpoznanie choroby Parkinsona
Advisory Council of the National Institute of Neurological Disorders and Stroke, US National Institutes of Healthwyróżnia następujące kryteria wspomagające rozpoznanie choroby Parkinsona:
Rozpoznanie możliwe choroby Parkinsona
- Postępujący przebieg i
- Przynajmniej 2 z 3 następujących objawów:
- sztywność mięśni,
- akineza,
- drżenie spoczynkowe,
- brak cech nietypowych dla choroby Parkinsona.
Rozpoznanie prawdopodobne choroby Parkinsona
- Spełnione kryteria dla możliwej PD i
- Przynajmniej 2 z następujących objawów:
- wyraźna poprawa po lewodopie,
- występowanie fluktuacji lub dyskinez w związku z leczeniem lewodopą,
- asymetria objawów.
Rozpoznanie pewne choroby Parkinsona
- Spełnione kryteria dla prawdopodobnej PD i
- Wykazanie w badaniu sekcyjnym:
- zaniku neuronów istoty czarnej,
- obecności ciał Lewy'ego w istocie czarnej,
- braku ciał wtrętowych w komórkach oligodendrogleju.
Leczenie choroby Parkinsona
Aktualnie leczenie przyczynowe choroby Parkinsona nie jest znane, dlatego nadrzędny cel w postępowaniu terapeutycznym stanowi łagodzenie objawów, spowalnianie procesu chorobowego oraz zapobieganie działaniom niepożądanym stosowanej farmakoterapii.
Terapia opiera się na trzech kierunkach działania, mianowicie:
- postępowaniu farmakologicznym,
- rehabilitacji,
- leczeniu chirurgicznym.
Zobacz też: Amantix – co to za lek i kiedy się go stosuje?
W farmakoterapii choroby Parkinsona stosuje się wiele leków. Leczenie powinno być zindywidualizowane, dobrane do wieku, objawów choroby, stopnia zaawansowania, poprzednich niepowodzeń terapii, sytuacji rodzinnej oraz możliwości finansowych pacjenta. Lekami stosowanymi obecnie są:
- lewodopa – prekursor dopaminy; łącznie z inhibitorami dekarboksylazy dopy (zmniejszają one rozkład lewodopy, powodując wydłużenie jej działania). Stanowi podstawę terapii substytucyjnej. Skuteczna w redukcji sztywności mięśniowej i bradykinezji, niestety nie oddziałuje na zaburzenia równowagi i chodu. Jej działanie na objawy choroby zmniejsza się wraz z długością stosowania;
- agoniści dopaminy – leki, imitujące działanie dopaminy; np. bromokryptyna, pergolid, kabergolina, pramipeksol. Stosowane są głównie w połączeniu z lewodopą. Obecnie są coraz częściej stosowane w monoterapii;
- inhibitory metylotransferazykatecholowej (COMT) – hamują rozkład lewodopy, wydłużając jej działanie; np. entakapon, tolkapon;
- leki cholinolityczne – stosowanie głównie u młodszych chorych (< 60 roku życia), których głównym problemem jest drżenie spoczynkowe; np. biperiden, triheksyfenidyl;
- amantadyna – stymuluje uwalnianie endogennej dopaminy z komórek nerwowych;
- inhibitory monoaminooksydazy typu B (MAO – B) – ich głównym zadaniem jest opóźnienie zastosowania lewodopy;
Ponadto leczenia farmakologicznego mogą wymagać stany towarzyszące schorzeniu tj. zaparcia oraz depresja.
Obligatoryjnie, każdej terapii powinny towarzyszyć działania rehabilitacyjne (narządu ruchu oraz mowy), które poprawiają komfort życia chorego oraz wydłużają okres jego sprawności. Ponadto niektórzy pacjenci mogą wymagać konsultacji psychologicznych w związku z występująca depresją, zaburzeniami emocjonalnymi, bądź w celu nie dopuszczenia do wycofania z życia społecznego.
W przypadkach, gdy farmakoterapia nie przynosi oczekiwanych rezultatów możliwe jest zastosowanie leczenia chirurgicznego. Obejmuje ono:
- stereotaktyczne uszkodzenie określonych struktur w mózgu np. talamotomia – celowe niszczenie wzgórza; zabieg redukuje drżenie spoczynkowe nawet u 90% pacjentów;
- głęboką stymulację mózgu.
Istnieją, także eksperymentalne metody leczenia, których skuteczność jest niepotwierdzona np. techniki z zastosowaniem komórek macierzystych.
Wypowiedź neurologa na temat choroby Parkinsona
Zdaniem eksperta
Choroba Parkinsona jest pierwotnym schorzeniem zwyrodnieniowym układu pozapiramidowego, spowodowanym przez zwyrodnienie neuronów istoty czarnej śródmózgowia i miejsca sinawego, z obecnością wewnątrzkomórkowych wtrętów (tak zwanych ciał Lewy’ego). Objawy kliniczne są podstawą rozpoznania choroby Parkinsona, za życia pacjenta. Do najważniejszych z nich należą: drżenie spoczynkowe w obrębie dłoni (często bywa asymetryczne w pierwszym okresie choroby) – są to rytmiczne ruchy rąk, a głównie palców o charakterze podobnym do kręcenia pigułek, liczenia pieniędzy, a także ruchy kończyn dolnych; nierzadko drżenie obejmuje brodę i język, a podczas ruchów dowolnych zanika, by powrócić w spoczynku; spowolnienie ruchowe, czyli tak zwana bradykinezja – pacjent ma trudność z rozpoczęciem ruchu i czas jego wykonywania znacznie się wydłuża; mowa staje się powolna, cicha, monotonna, niewyraźna; pacjenci piszą powoli, drobnymi literkami, postawa ciała jest pochylona do przodu, ze zgiętymi kończynami górnymi, chód odbywa się drobnymi kroczkami; sztywność mięśni, czyli tak zwane wzmożone napięcie mięśniowe o ciągłym charakterze lub przerywanym; w przypadku ciągłego wzmożenia nazywamy to objawem rury ołowianej, w przypadku przerywanego jest to objaw koła zębatego; zaburzenia autonomiczne, takie jak spadek ciśnienia tętniczego, nadmierne pocenie się, łojotok, również zaburzenia oddawania moczu, oddawania stolca, zaparcia, zaburzenia potencji, zaburzenia połykania śliny. Innymi objawami dodatkowymi są: spowolnienie myślenia, wahania nastroju (często wikła się to depresją) oraz zaburzenia czynności poznawczych, które występuje u około 20% chorych na Parkinsona. Przebieg choroby jest postępujący – początkowo chory może mieć tylko dwa z wyżej wymienionych objawów osiowych, z biegiem czasu objawy stopniowo narastają, prowadząc do coraz większej niepełnosprawności pacjenta oraz do powikłań otępiennych i depresyjnych.
Bibliografia
W Wylecz.to opieramy się na EBM (Evidence Based Medicine) – medycynie opartej na faktach i wiarygodnych źródłach. Dowiedz się więcej o tym, jak dbamy o jakość naszych treści.
- Neuroanatomia czynnościowa i kliniczna, Janusz Moryś, Olgierd Narkiewicz, wyd. 2001 r.
- Atlas neuroanatomii i neurofizjologii Nettera, David L. Felten, Anil N. Shetty. Wyd. 2012 r.

Magdalena Kowalkowska
Lekarz
Aktualnie lekarz stażysta w Szpitalu Uniwersyteckim nr 2. im. dr. J. Biziela w Bydgoszczy. Zainteresowania: ginekologia i położnictwo, neurologia, onkologia. Swoje pasje naukowe rozwija, angażując się w akcje dydaktyczno-profilkatyczne (np. Dzień Profilaktyki Raka Szyjki Macicy, działalność IFMSA Polska), projekty i prace naukowe oraz uczestnicząc zarówno czynnie, jak i biernie w licznych konferencjach naukowych związanych z interesującą mnie tematyką. W trakcie studiów szczególnie angażowała się w działalność Studenckiego Koła Naukowego Ginekologii, Położnictwa i Ginekologii Onkologicznej, sprawując w nim funkcję przewodniczącego, gdzie mogła rozwijać swoją wiedzę w tym zakresie pod okiem najlepszych specjalistów.






 176
176









Komentarze i opinie (1)
opublikowany 11.07.2019