Torakoskopia nazywana jest inaczej wziernikowaniem jamy opłucnej. Dzięki wprowadzeniu endoskopu do jamy opłucnej, zabieg ten umożliwia lekarzowi dokładne zbadanie opłucnej, płuc i śródpiersia. Często stosuje się ją w czasie zabiegów chirurgicznych w obrębie klatki piersiowej, podczas których umożliwia ograniczenie ich inwazyjności.
Torakoskopia – co to jest, wskazania, jak wygląda, ile trwa, przeciwwskazania
Co badamy podczas torakoskopii?
Przeprowadzając torakoskopię lekarz wprowadza instrumenty do tzw. jamy opłucnej. Opłucna to cienka błona ochraniająca płuca i ułatwiająca oddychanie. Składa się z dwóch warstw:
- jedna z nich przylega ściśle do płuc (tzw. opłucna płucna),
- druga natomiast przylega do wewnętrznej ściany klatki piersiowej i przestrzeni pomiędzy płucami, czyli śródpiersia (tzw. opłucna ścienna).
Pomiędzy obiema warstwami opłucnej znajduje się jama opłucnej, u zdrowych osób wypełniona niewielką ilością płynu. Obecność jamy opłucnej umożliwia wprowadzenie do niej torakoskopu i przeprowadzenie badania lub zabiegu pod kontrolą wzroku.
Na czym polega torakoskopia?
Torakoskopia jest zabiegiem przeprowadzanym zwykle w znieczuleniu ogólnym, dzięki czemu badany nie odczuwa przykrych skutków wprowadzenia narzędzi do jamy opłucnej. Lekarz wykonujący badanie posługuje się tzw. torakoskopem (inaczej wziernikiem opłucnowym), który może mieć postać cienkiej sztywnej tuby lub elastycznego „kabla”. Na końcu przyrządu umieszczone jest źródło światła i system przekazujący obraz (np. kamera wideo). To, jaki rodzaj torakoskopu zostanie użyty, zależy od wskazań.
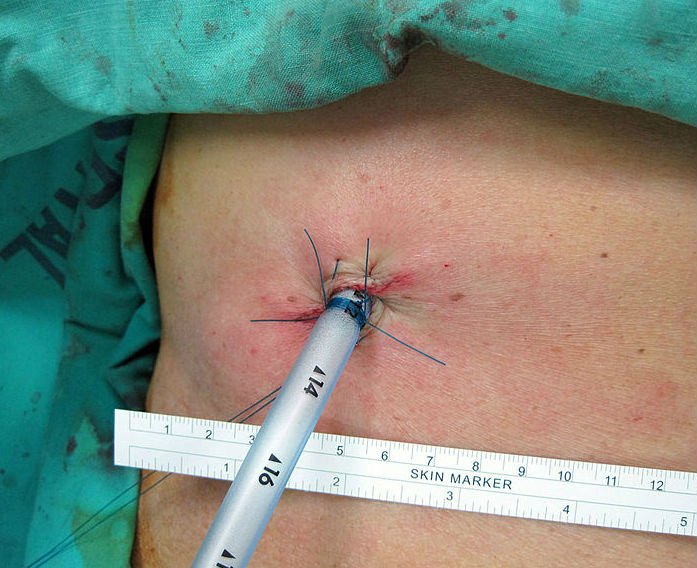
Niezależnie od wyboru przyrządu, do jamy opłucnej wprowadza się go po utworzeniu niewielkiego nacięcia z boku klatki piersiowej. Oprócz samego badania torakoskopia umożliwia również pobranie wycinków podejrzanych zmian oraz wykonanie innych zabiegów bez otwierania klatki piersiowej. W tym celu chirurg wykonuje dodatkowe niewielkie nacięcia – zwykle dwa – przez które wprowadza niezbędne narzędzia. Postępowanie takie znacznie zmniejsza ryzyko powikłań w czasie operacji i po niej, a także przyspiesza rehabilitację.
Wskazania do torakoskopii
Torakoskopia wykorzystywana jest zarówno w celach diagnostycznych, jak i leczniczych. Podstawowym wskazaniem do torakoskopii diagnostycznej jest obecność w jamie opłucnej płynu o niejasnym pochodzeniu. Badanie to często ułatwia wyjaśnienie przyczyn pojawiania się płynu, co z kolei pozwala zaplanować dalsze postępowanie. W przypadku wykrycia podejrzanych zmian w opłucnej ściennej, umożliwia jednoczesne pobranie wycinków do badania histopatologicznego.
W przypadku diagnozy raka płuca lub międzybłoniaka (złośliwy nowotwór opłucnej), torakoskopia pozwala określić stopień zaawansowania nowotworu. Pozwala, ponadto, przyjrzeć się przylegającym do opłucnej częściom płuca i śródpiersia.
Torakoskopia terapeutyczna znajduje zastosowanie w sytuacji, kiedy nie udaje się powstrzymać gromadzenia się płynu w jamie opłucnej innymi sposobami. Przeprowadza się wtedy tzw. pleurodezę – zabieg, w wyniku którego obie blaszki opłucnej zrastają się ze sobą.
Rzadziej torakoskopię stosuje się w celu „odessania” płynu lub ropy gromadzących się w jamie opłucnej. Techniki tej można również użyć w ramach tzw. VATS – chirurgii wideotorakoskopowej (Video-Assisted Thoracoscopic Surgery), umożliwiającej zminimalizowanie inwazyjności takich zabiegów jak częściowe wycięcie płuca czy zabiegów na opłucnej i osierdziu. Specyfika VATS pozwala uniknąć otwierania klatki piersiowej, a tym samym polepszyć bezpieczeństwo i komfort pacjenta.
Jak wygląda torakoskopia?
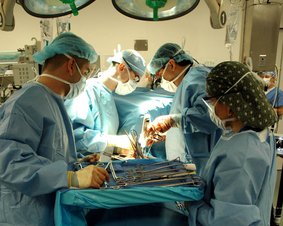
Zabieg torakoskopii wykonywany jest w warunkach szpitalnych. Szczegóły przygotowania, przebiegu i rekonwalescencji różnią się w zależności od wskazań do jego przeprowadzenia i są omawiane z pacjentem przed zabiegiem. Mimo możliwych różnic, obowiązują jednak pewne stałe zasady.
Zawsze należy przekazać lekarzowi informacje o wszystkich trwających chorobach, alergiach oraz o przyjmowanych lekach (w tym tych dostępnych bez recepty, lekach ziołowych i suplementach diety). Ma to szczególne znaczenie w przypadku chorób i leków powodujących pogorszenie krzepliwości krwi. Konieczne jest również poinformowanie o ewentualnym nosicielstwie chorób przenoszonych przez krew, takich jak zakażenie wirusami HIV, HBV lub HCV. Po przyjęciu do szpitala, jeszcze przed zabiegiem, mogą zostać wykonane badania potwierdzające wskazania i gwarantujące bezpieczeństwo. Lekarz może poprosić o powstrzymanie się od przyjmowania pokarmów i płynów na 12 godzin przed zabiegiem.
W większości przypadków torakoskopię przeprowadza się w znieczuleniu ogólnym. W związku z tym, jeśli nie zrobiono tego wcześniej, tuż przed rozpoczęciem badania zakładany jest dostęp dożylny (wenflon) i anestezjolog wprowadza pacjenta w znieczulenie. Przez usta do płuc wprowadzana jest rurka, przez którą wypuszcza się powietrze z płuca po badanej stronie. Jama opłucnej poszerza się dzięki temu i staje się łatwo dostępna do badania. Po uzyskaniu znieczulenia, pacjent układany jest na boku – dzięki temu lekarz ma łatwy dostęp do badanego miejsca.
W zależności od wskazań do zabiegu, lekarz wykonuje jedno lub więcej nacięć na boku klatki piersiowej pomiędzy żebrami, a następnie wprowadza przez nie odpowiednie narzędzia. Po zakończeniu procedury narzędzia są wyciągane, a nacięcia zszywane. W jednym z nacięć pozostawia się dren – ma on za zadanie umożliwienie odpływu krwi i powietrza z jamy opłucnej. Płuco po stronie badanej zostaje rozprężone i zabieg się kończy. Cała procedura trwa zwykle około godziny, jednak czas ten może różnić się znacznie w zależności od jej przebiegu. Dren usuwany jest zwykle po ok. dwóch dniach, a powstała rana jest zszywana. Przez kilka dni po zabiegu pacjent pozostaje w szpitalu celem obserwacji ewentualnych powikłań. W tym czasie podawane są leki przeciwbólowe i wykonywane odpowiednie badania.
Czytaj również: Szpitalne zapalenie płuc (SZP) – przyczyny, leczenie, rokowanie
Przeciwwskazania do torakoskopii
Torakoskopia nie może być przeprowadzona w przypadku braku dostępu do jamy opłucnej (np. w wyniku pleurodezy). Ze względu na technikę zabiegu, nie może być ona również przeprowadzona u osób, które nie mogą oddychać jednym płucem (np. osoby po całkowitej resekcji płuca) oraz u chorych niestabilnych w ciężkim stanie ogólnym. Szczególna ostrożność powinna być zachowana u osób z dużą ilością zrostów w opłucnej, z nieprawidłową krzepliwością krwi oraz będących w stanie niedotlenienia.

Miłosz Turkowiak
Lekarz
Absolwent kierunku lekarskiego na Uniwersytecie Medycznym im. Karola Marcinkowskiego w Poznaniu. W czasie studiów zaangażowany w pracę kół naukowych i organizacji studenckich. Medycynę uważa za swoją pasję. Szczególnie zainteresowany jest zagadnieniami z zakresu anestezjologii i intensywnej terapii, medycyny ratunkowej, chirurgii i kardiologii.



 248
248






Komentarze i opinie (0)