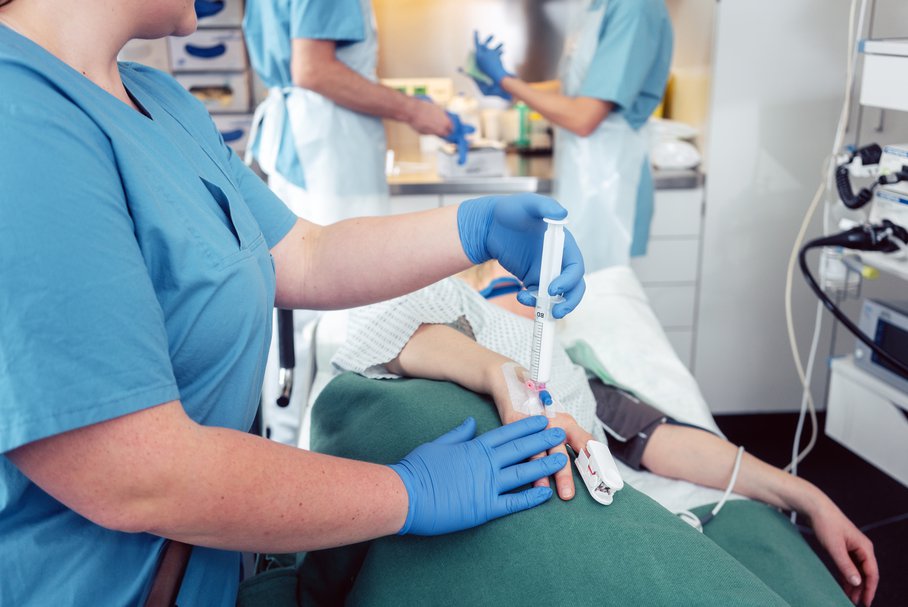
Sedacja to proces obniżenia aktywności mózgu, który przeprowadza się za pomocą środków farmakologicznych. Efekt sedacyjny oznacza w istocie uspokojenie, zmniejszenie napięcia i lęku. Wskazaniem do sedacji płytkiej, umiarkowanej lub głębokiej są różnego rodzaju zabiegi diagnostyczne i lecznicze (np. kolonoskopia). Zależnie od rodzaju podawanych leków sedacyjnych wyróżnia się sedację dożylną oraz sedację wziewną. Jakie środki są stosowane i jakie mogą być ich skutki uboczne?
Sedacja – co to jest, wskazania, rodzaje, leki, skutki uboczne, przeciwwskazania
Sedacja – co to jest?
Sedacja polega na osłabieniu reakcji pacjenta na bodźce zewnętrzne. Podczas hospitalizacji powinno się kłaść duży nacisk na komfort pacjenta. W razie potrzeby przed zabiegami leczniczymi lub diagnostycznymi stosuje się leczenie przeciwbólowe i uspokajające, aby nie narażać pacjenta na niepotrzebny stres i ból.
Sedacja farmakologiczna stwarza też lepsze warunki dla lekarza przeprowadzającego zabieg, np. gastroskopii. Leki sedatywne mają także pewne działanie nasenne i przeciwbólowe. Mogą również powodować pewnego stopnia niepamięć wsteczną. Sedacja jest też składową znieczulenia ogólnego, stosowanego przed większymi zabiegami operacyjnymi.
Czytaj również: Leki na wymioty – jakie wybrać?
Jest możliwe wykonanie sedacji na kilku różnych poziomach:
- minimalna sedacja (sedacja płytka) – oznacza uspokojenie pacjenta, czyli ulgę w obawie przed zabiegiem; jednocześnie zachowane są czucie i odruchy;
- sedacja umiarkowana – dochodzi w niej do pewnego ograniczenia świadomości, ale można jeszcze wywołać reakcję na bodziec słowny lub dotykowy;
- głęboka sedacja – ograniczenie świadomości, zapadnięcie w sen; reakcja na powtarzające się lub bolesne bodźce może być jednak zachowana; dochodzi również do częściowej depresji spontanicznego oddechu, a praca układu sercowo-naczyniowego jest zachowana;
- znieczulenie ogólne (potocznie zwane narkozą) – stan utraty świadomości, w którym pacjent nie wykazuje reakcji na bodźce bólowe; dochodzi do zatrzymania oddechu, dlatego pacjent musi być wentylowany mechanicznie.
Stopień sedacji zależy od rodzaju i dawki stosowanych leków sedacyjnych.
Lek uspokajający podaje się dożylnie lub domięśniowo. Efekt sedatywny w postaci uczucia senności i odprężenia pojawia się bardzo szybko. Działanie leków doustnych pojawia się po 30–60 minutach.
Sprawdź, jak działa gaz rozweselający u dentysty
Leki sedacyjne w sedacji wziewnej i dożylnej
Leki sedacyjne mają działanie przeciwlękowe, przeciwbólowe i powodujące niepamięć. Preparaty różnią się pod względem poszczególnych składowych. Wyróżnia się różne metody sedacji – dożylną, doustną lub wziewną.
W sedacji dożylnej stosuje się kilka grup leków. Mają one pewne dodatkowe działania, od których zależy ich zastosowanie.
- Benzodiazepiny (np. midazolam, diazepam, lorazepam) – są stosunkowo bezpieczne, mają działanie zwiotczające, co jest przydatne przy niektórych procedurach.
- Barbiturany (np. tiopental) – są rzadko stosowane ze względu na ryzyko bezdechu i negatywny wpływ na układ krążenia. Z drugiej strony wykazują działanie przeciwdrgawkowe i ochronne na ośrodkowy układ nerwowy, dlatego stosuje się je w przypadkach urazów czaszkowo-mózgowych.
- Leki niebarbituranowe (np. propofol lub etomidat) – propofol jest powszechnie stosowanym lekiem, jego działanie przeciwwymiotne jest wykorzystywane przy wprowadzaniu pacjentów w znieczulenie ogólne. Natomiast etomidat nie wpływa negatywnie na układ krążenia, przez co może być stosowany u pacjentów ze zwiększonym ryzykiem, poza tym nie uwalnia histaminy, co zmniejsza ryzyko reakcji alergicznych.
To też może Cię zainteresować: Zielony mocz – przyczyny
- Opioidy (głównie morfina i fentanyl) – charakteryzują się głównie działaniem przeciwbólowym. W celu wywołania sedacji często łączy się je z benzodiazepinami.
- Nieopioidowe analgetyki – na przykład ketamina, która wykazuje działanie nasenne i przeciwbólowe, a jednocześnie nie wpływa negatywnie na oddech i układ krążenia, dlatego jest często stosowana w medycynie ratunkowej.
Środkiem stosowanym (obecnie rzadko) w sedacji wziewnej jest podtlenek azotu. Sedacja podtlenkiem azotu wykorzystywana jest głównie w przypadku indukcji znieczulenia ogólnego, drobnych zabiegów lub w czasie porodu. Wziewna sedacja w stomatologii może być wykorzystywana od 3. roku życia dziecka.
Zobacz też: Alergia wziewna – przyczyny, objawy, leczenie
Zastosowanie sedacji – badania, zabiegi, operacje
Lekarz zajmujący się pacjentem po urazie lub podczas zabiegu musi brać pod uwagę potencjalne dolegliwości bólowe i dyskomfort pacjenta, aby możliwie załagodzić dolegliwości. Nie powinno się wstrzymywać potrzebnego leczenia przeciwbólowego i uspokajającego, o ile nie istnieją jasne przeciwwskazania. Sedację wykonuje się w salach zabiegowych, operacyjnych lub na oddziałach intensywnej terapii, gdzie jest możliwość stałego monitorowania pacjenta.
Istnieją liczne wskazania do sedacji. Procedury inwazyjne są często stresujące dla pacjentów, dlatego powinno się proponować podanie leków sedujących. Nawet mniejsze zabiegi, takie jak punkcja lędźwiowa, mogą okazać się łatwiejsze dla obu stron po zastosowaniu sedacji. Połączenie leków zwiotczających i sedacji jest stosowane np. w szybkiej intubacji dotchawiczej u pacjentów przytomnych.
Do stanów, przy których można lub należy stosować sedację, zalicza się:
- procedury endoskopowe, takie jak kolonoskopia, gastroskopia, bronchoskopia, przezprzełykowe ECHO serca,
- wprowadzenie do znieczulenia ogólnego,
- zabiegi z użyciem znieczulenia zewnątrzoponowego lub podpajęczynówkowego, np. artroskopia, większe zabiegi ginekologiczne,
- diagnostyka radiologiczna – sedacja sprawdza się zwłaszcza u dzieci oraz u dorosłych niewspółpracujących, kiedy konieczne jest pozostanie w bezruchu w trakcie badania, np. rezonansu MR,
- angiografia, koronarografia,
- zabiegi okulistyczne, laryngologiczne i stomatologiczne,
- zabiegi chirurgii plastycznej,
- zabiegi urologiczne i ginekologiczne,
- niektóre stany pourazowe,
- stan padaczkowy.
W onkologii zastosowanie znalazła sedacja paliatywna (terminalna), stosowana u pacjentów z zaawansowaną chorobą nowotworową na schyłkowym etapie życia. Wykorzystywana jest jako rozwiązanie ostateczne jedynie wówczas, gdy wszystkie inne metody leczenia nie dają poprawy – ma na celu przynieść pacjentowi ulgę w bólu i cierpieniu.
Przed zastosowaniem sedacji chory powinien być odpowiednio przygotowany. Przygotowanie do sedacji obejmuje zebranie dokładnego wywiadu pod kątem chorób towarzyszących i alergii. Przykładowo uczulenie na rośliny strączkowe (w tym orzeszki ziemne i soję) uniemożliwia zastosowanie propofolu. Bardzo istotne są choroby układu krążenia i układu oddechowego. Lekarz musi uwzględnić wiek pacjenta, występowanie niewydolności serca, zaburzeń rytmu, nadciśnienia czy niewydolności oddechowej podczas wyboru leku i jego dawkowania.
Podczas sedacji konieczne jest monitorowanie podstawowych funkcji życiowych pacjenta. W tym celu zakłada się elektrody EKG, aparat do mierzenia ciśnienia i pulsoksymetr. Głębokość sedacji jest oceniana według różnych skal (skala Ramseya, Cambridge, Mackenziego). Pacjent może także sam oceniać poziom odczuwanego bólu w 10-stopniowej skali VAS.
Przeczytaj, czym jest znieczulenie nasiękowe
Powikłania i przeciwwskazania – czy sedacja jest bezpieczna?
Przeciwwskazania do stosowania sedacji są charakterystyczne dla danych leków. Przy stwierdzonym uczuleniu na daną grupę leków należy skorzystać z innej. Tiopental, podobnie jak inne barbiturany nie może być stosowany przy ciężkim uszkodzeniu wątroby i porfiriach. Etomidat, propofol i midazolam nie powinny być stosowane w ciąży i okresie karmienia. Midazolam może nasilić objawy miastenii. Ketamina jest przeciwwskazana w ciężkich chorobach układu krążenia, padaczce, niektórych stanach nagłych w położnictwie oraz zaburzeniach psychicznych.
Do najczęstszych objawów niepożądanych sedacji i leczenia przeciwbólowego należą:
- niedrożność górnych dróg oddechowych,
- zaburzenia oddychania i krążenia,
- reakcje uczuleniowe,
- ból w miejscu wstrzyknięcia (niektóre leki).
Pozostałe komplikacje sedacji dożylnej są charakterystyczne dla poszczególnych leków. Przykładowo etomidat może wywołać przejściową niewydolność kory nadnerczy i drżenia mięśniowe. Dla propofolu typowymi powikłaniami są spadek ciśnienia, bradykardia oraz tzw. zespół popropofolowy. Metabolity tego leku mogą także zabarwiać mocz na kolor zielony. Skutki uboczne midazolamu i innych benzodiazepin to amnezja (czasami jest to efekt pożądany) oraz paradoksalne pobudzenie, najczęściej u dzieci i osób starszych. Ketamina pobudza układ krążenia, co skutkuje wzrostem akcji serca i ciśnienia tętniczego. Dochodzi także do wzmożonej produkcji śliny.
Możliwe powikłania sedacji wziewnej stosowanej np. podczas zabiegów stomatologicznych to nudności i wymioty.
Czytaj również: Trepanobiopsja – co to jest? Wskazania, przeciwwskazania, przebieg zabiegu, jak wygląda?
Bibliografia
W Wylecz.to opieramy się na EBM (Evidence Based Medicine) – medycynie opartej na faktach i wiarygodnych źródłach. Dowiedz się więcej o tym, jak dbamy o jakość naszych treści.
- Kamiński B., Kübler A. (red.), Anestezjologia i intensywna terapia, Wydanie 1. Wydawnictwo Lekarskie PZWL, Warszawa 2014, s. 43–44, 149–156.
- Weinert M. (red.), Anestezjologia Crash Course, Wydanie 1. Wydawnictwo Edra Urban & Partner, Wrocław 2016, s. 15–19.

Piotr Ziętek
Lekarz




 107
107






Komentarze i opinie (0)