Czerniak to nowotwór złośliwy. Rak rozwija się najczęściej pod wpływem działania promieni słonecznych, szczególnie u osób, które mają na skórze liczne znamiona, zwłaszcza barwnikowe. Czerniak rozwija się zazwyczaj na odsłoniętej skórze, jednak jest też diagnozowany na błonach śluzowych, pod paznokciami i w gałce ocznej. Rak skóry łatwo daje przerzuty, zwłaszcza do płuc. Leczenie czerniaka polega na chirurgicznym wycięciu zmiany.
Czerniak – czynniki ryzyka, objawy, diagnostyka, leczenie, profilaktyka
Czym jest czerniak?
Czerniak to złośliwy nowotwór wywodzący się z melanocytów (komórek pigmentowych, wytwarzających melaninę). Komórki te występują w:
- warstwie podstawnej naskórka,
- tęczówce
- naczyniach oka.
Jest to najbardziej złośliwy nowotwór skóry. W przypadku podejrzenia czerniaka konieczna jest jak najszybsza wizyta u lekarza, odpowiednie badania i leczenie. Objawami nowotworu jest pojawienie się na skórze zmiany o nierównych brzegach.
Przeczytaj też: Jak bezpiecznie się opalać?
Dlaczego czerniak atakuje coraz częściej?
Częstość jego występowania systematycznie rośnie. W Polsce czerniak stanowi u kobiet około 2% nowotworów złośliwych, a u mężczyzn około 1%. Częstość występowania tego nowotworu rośnie na całym świecie. Istnieją rejony, w których zachorowalność na czerniaka jest szczególnie wysoka (na przykład Australia czy stan Texas). Ma to związek z ekspozycją na promieniowanie słoneczne.
Co powoduje czerniaka?
Istnieje wiele czynników predysponujących do rozwoju czerniaka. Promieniowanie ultrafioletowe (czy to słoneczne czy sztuczne w solariach) to główny czynnik odpowiedzialny za rozwój czerniaka i innych nowotworów skóry. To, co wywołuje czerniaka, to niebezpieczna, długotrwała, powtarzająca się i intensywna, szczególnie prowadząca do oparzeń skóry, ekspozycja na promieniowanie słoneczne, zwłaszcza w młodym wieku.
Czynniki ryzyka czerniaka
Do czynników predysponujących do rozwoju tego nowotworu należą:
- rasa biała (mało melaniny w komórkach, odbijającej promieniowanie słoneczne),
- skłonność skóry do powstawania oparzeń słonecznych,
- znamiona skórne (w szczególności ich duża liczba, powyżej 100),
- występowanie atypowych znamion skórnych (o średnicy powyżej 7 mm, nieregularnego kształtu),
- czynniki genetyczne (mutacje chromosomowe w chromosomach 1, 6, 7, 9, i 10, skóra pergaminowa (xeroderma pigmentosum) – rzadkie schorzenie polegające na występowaniu zmian skórnych i nadwrażliwości na promieniowanie UV a także zmian neurologicznych).
Wcześniejsze zachorowanie na czerniaka zwiększa ryzyko ponownego zachorowania. Również zachorowanie na ten nowotwór przez członka rodziny zwiększa ryzyko jego wystąpienia (nawet 2,5-krotnie).
Rodzaje czerniaka
Istnieje kilka odmian czerniaka różniących się występowaniem, objawami i rokowaniem:
- Najczęstszym typem (występującym w 60-70% przypadków) jest czerniak powstający na podłożu atypowych zmian barwnikowych i szerzący się powierzchownie.
- Czerniak może powstawać również na podłożu plamy soczewicowatej – zmiany wrodzonej lub nabytej, charakteryzującej się dobrym odgraniczeniem od otoczenia i tym, że nie zmieniają swojej barwy pod wpływem promieni słonecznych jak np. piegi. Ten typ czerniaka występuje w około 5-20% przypadków i cechuje się wieloletnim przebiegiem. Szczególnym jego typem jest czerniak wywodzący się z plam soczewicowatych występujący na kończynach.
- Czerniak guzkowy stanowi od 10 do 30% przypadków i powstaje ze znamion barwnikowych lub ze zdrowej skóry. Rozwija się na ogół szybko. Ma postać wyniosłej zmiany guzkowej czasem z owrzodzeniem.
- Bardzo rzadki jest czerniak powstający ze znamienia błękitnego (powstającego w głębszych warstwach skóry).
- Jedną z najcięższych postaci nowotworu jest czerniak bezbarwnikowy.
Objawy czerniaka
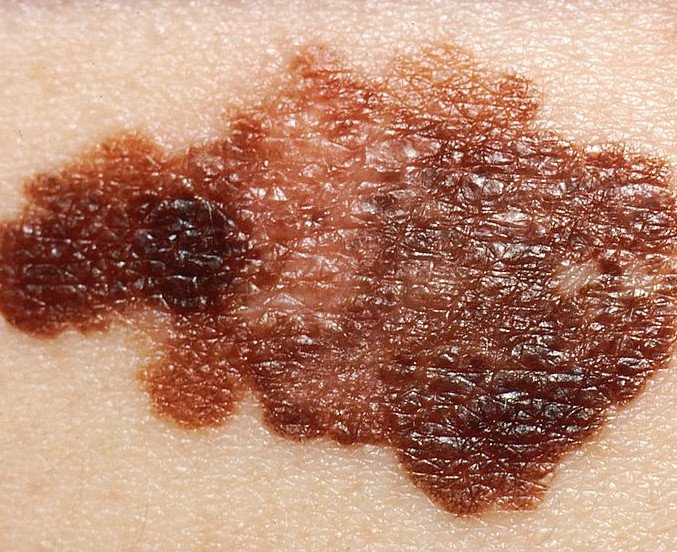
Zazwyczaj czerniak skóry ma wygląd znamienia barwnikowego o asymetrycznym kształcie, przekraczającego średnicę 1 centymetra.
- Barwa zmiany może nie być jednolita.
- Występują miejsca jaśniejsze i ciemniejsze.
- Czasem znamię staje się bardzo ciemne, prawie czarne.
- Wokół zmiany występuje zaczerwienie.
- Może występować swędzenie. Powierzchnia zmiany może być nierówna.
- Mogą występować krwawienia i owrzodzenia.
- Na skórze w przypadku rozsiewu pojawiają się guzki lub czarne plamki.
W przypadku wystąpienia każdego z tych objawów należy niezwłocznie udać się do lekarza.
Czerniak - przerzuty
W momencie wystąpienia przerzutów czerniaka do węzłów chłonnych stają się one powiększone, często tworzą pakiety. Przerzuty narządowe objawiają się w różny sposób zależnie od lokalizacji. Czerniak daje przerzuty do tkanek miękkich, płuca, mózgu czy wątroby.
Jak rozpoznać czerniaka? Diagnostyka
Praktycznie dokładne obejrzenie zmiany skórnej przez lekarza pozwala ustalić diagnozę. Zmianę można oglądać w powiększeniu lub z użyciem dermatoskopu.
W przypadku podejrzenia czerniaka nie wykonuje się biopsji cienkoigłowej zmiany. Mogłoby to prowadzić do rozsiewu komórek nowotworowych. Należy wyciąć zmianę w całości i poddać tkanki badaniu histopatologicznemu lub ewentualnie w przypadku istnienia dużego owrzodzenia pobrać wymaz do badania. Powiększone węzły chłonne bada się ultrasonograficznie a także wykonuje biopsję. Rutynowo wykonuje się rentgen klatki piersiowej by wykluczyć przerzuty do płuc.
Stopień zaawansowania czerniaka ocenia się mierząc grubość naciekania w głąb skóry w milimetrach. Czynnikiem niekorzystnym rokowniczo jest występowanie owrzodzenia. Ocenia się również stan węzłów chłonnych i obecność przerzutów odległych (klasyfikacja TNM).
Gdzie może występować czerniak?
Jakie są typy czerniaka? Czerniak występuje tam gdzie znajdują się melanocyty.
Najczęściej jest to:
- skóra (90% przypadków), zwłaszcza okolic odsłoniętych, podatnych na promieniowanie słoneczne,
rzadziej:
- gałka oczna,
- paznokieć (czerniak podpaznokciowy),
- błona śluzowa jamy ustnej,
- błona śluzowa narządów płciowych oraz odbytu.
Leczenie czerniaka
Podstawą leczenia czerniaka skóry jest całkowite wycięcie zmiany skórnej wraz z marginesem zdrowych tkanek (od 1 do 2 centymetrów) oraz węzłów chłonnych z przerzutami. Przy ograniczonym rozsiewie uzasadnione bywa również wycięcie przerzutów.
Doszczętność wycięcia potwierdza się w badaniu histopatologicznym. W przypadku braku doszczętności konieczne jest wycięcie blizny z marginesami tkanek wokół: skóry, tkanki podskórnej i powięzi. Jeśli ubytek po wycięciu zmiany jest duży, można go pokryć przesuniętym płatem lub przeszczepem skóry pobranej z innej okolicy.
Biopsja węzła wartowniczego
Węzły chłonne usuwa się, gdy są w nich obecne przerzuty. Przerzuty czerniaka rozpoznaje się na podstawie biopsji i badania USG. W ostatnim czasie standardem stała się biopsja węzła wartowniczego, by uniknąć niepotrzebnej limfadenektomii i ewentualnych późniejszych powikłań z nią związanych takich jak obrzęk chłonny. Węzeł wartowniczy to pierwszy węzeł chłonny na linii spływu chłonki. Wybarwia się on po podaniu znacznika, co pozwala na pobranie materiału do badania. Jeśli w węźle wartowniczym nie ma przerzutów nie ma ich też w pozostałych węzłach i można odstąpić od ich usuwania.
Leczenie czerniaka umiejscowionego w kończynie
Gdy zaawansowanie nowotworu umiejscowionego w kończynie nie pozwala na jego wycięcie można próbować metody izolowanej perfuzji kończyny w hipertermii (40 stopni Celsjusza) używając czynnika martwicy nowotworu lub melfalanu.
Chemioterapia, radioterapia, szczepionka
W leczeniu czerniaka stosuje się również chemioterapię np. cisplatyną. Radioterapię stosuje się w przypadkach zaawansowanego czerniaka lub jako leczenie paliatywne. Trwają prace i badania nad szczepionką na czerniaka.
Leczenie czerniaka podpaznokciowego, czerniaka błon śluzowych, czerniaka gałki ocznej
Czerniaka podpaznokciowego (czerniak paznokcia) leczy się amputując paliczek lub nawet cały palec.
W przypadku czerniaka błon śluzowych leczeniem jest rozległe wycięcie i uzupełniająca radioterapia.
Jeśli zaś chodzi o czerniaka oka (gałki ocznej) może być leczony przy zastosowaniu brachyterapii lub w bardziej zaawansowanych zmianach przez usunięcie gałki ocznej.
Czerniak - rokowanie
Rokowanie w czerniaku zależy od:
- stopnia zaawansowania,
- typu histologicznego,
- obecności owrzodzenia,
- umiejscowienia (np. lepiej rokują czerniaki umiejscowione na kończynach niż te zlokalizowane na tułowiu).
Niekorzystnym czynnikiem rokowniczym jest płeć męska.
Badania kontrolne po leczeniu czerniaka
Przez pierwsze dwa lata od leczenia, zaleca się badania kontrolne co 1-3 miesięcy (gdy usuwano węzły chłonne co miesiąc a USG tej okolicy co trzy miesiące). Po dwóch latach częstość kontroli to co 3 miesiące a po 5 latach co pół roku. Przynajmniej raz w roku należy wykonywać badanie rentgenowski klatki piersiowej, by wykryć ewentualne przerzuty, które mogą ujawnić się nawet po odbytym leczeniu.
Profilaktyka czerniaka
Profilaktyka czerniaka obejmuje:
- zmniejszanie ekspozycji na promieniowanie słoneczne, zwłaszcza w godzinach 10.00-14.00,
- unikanie solariów,
- ochrona skóry odpowiednim ubraniem i kremami z filtrem UV,
- usuwanie podejrzanych i atypowych zmian barwnikowych,
- dokładne oglądanie zmian skórnych (np. mierzenie średnicy podejrzanych znamion) i w razie jakichkolwiek wątpliwości usuwanie zmian.
Wypowiedź dermatologa na temat czerniaka skóry
wypowiedź dermatologa
Czerniak należy do nowotworów skóry, przy którym bardzo ważne jest szybkie rozpoznanie. Dlatego tak ważna jest profilaktyka oraz obserwowanie w badaniu dermoskopowym znamion barwnikowych skóry.
Jeżeli pacjent posiada pojedyncze lub liczne znamiona i zauważa w ich obrębie zmiany, takie jak: zapalne obwódki rumieniowe, powiększanie się znamion, pojawienie w ich obrębie drobnych owrzodzeń, białych otoczek czy nadżerki, ich ból bądź świąd, powinien jak najszybciej zgłosić się do dermatologa, który w badaniu dermoskopowym oceni, czy występują cechy atypii, czyli złośliwości w obrębie znamienia oraz podejmie decyzję co do jego usunięcia lub stwierdzi, że zmiana morfologiczna (zmiana w wyglądzie) jest niegroźna.
Czerniak może przyjmować postać bezbarwnikową, czyli nie zawsze będzie on brązowy bądź czarny. Może występować też w kolorze różowym lub lekko żółtym. Dlatego warto pojawiać się na badaniach profilaktycznych, aby ocenić stan wszystkich znamion, niekoniecznie tylko tych barwnikowych.
Szczególnie trudny do rozpoznania jest czerniak płytek paznokciowych, ponieważ często mylony jest z krwawymi wylewami występującymi w ich obrębie. Dlatego też, kiedy zauważymy u siebie nawet z pozoru niegroźne zmiany, należy jak najszybciej udać się do lekarza dermatologa, który podda je ocenie.
Bibliografia
W Wylecz.to opieramy się na EBM (Evidence Based Medicine) – medycynie opartej na faktach i wiarygodnych źródłach. Dowiedz się więcej o tym, jak dbamy o jakość naszych treści.
- Piotr Rutkowski, „Czerniak - współczesne podejście”, Wydawnictwo PZWL, Warszawa 2019,
- Włodzimierz Ruka, Zbigniew I. Nowecki, Piotr Rutkowski, „Czerniaki skóry u dorosłych”, Wydawnictwo Medipage, Warszawa 2005,
- Richard Weller, John Hunter, John A. Savin, Mark Dahl, red. wyd. pol. Grażyna Chodorowska, „Dermatologia kliniczna”, Wydawnictwo Czelej, Lublin 2011,
- Piotr Rutkowski, Witold Owczarek, Arkadiusz Jeziorski, „Atlas zmian nowotworowych skóry. Biblioteka Chirurga Onkologa” (Tom 16), Wydawnictwo Via Medica, Gdańsk 2019.

Natalia Wrzesińska
Lekarz
Absolwentka Warszawskiego Uniwersytetu Medycznego. Jest doktorantką w Klinice Chirurgii Ogólnej i Chorób Klatki Piersiowej Warszawskiego Uniwersytetu Medycznego i w trakcie specjalizacji z chirurgii ogólnej. W czasie studiów aktywnie udzielała się w pracach Studenckiego Koła Naukowego przy Klinice Chirurgii Ogólnej i Chorób Klatki Piersiowej WUM jako przewodnicząca oraz w kole naukowym przy Klinice Neurochirurgii WUM. Jest autorką publikacji i wystąpień na zjazdach krajowych i zagranicznych. Interesuje się głównie chirurgią ogólną i chirurgią naczyniową, a także neurochirurgią, chirurgią klatki piersiowej. Pracuje w Centralnym Szpitalu Klinicznym WUM. Obecnie doktorantka w Klinice Chirurgii Ogólnej i Endokrynologicznej Warszawskiego Uniwersytetu Medycznego.






 416
416








Komentarze i opinie (1)
opublikowany 22.12.2020