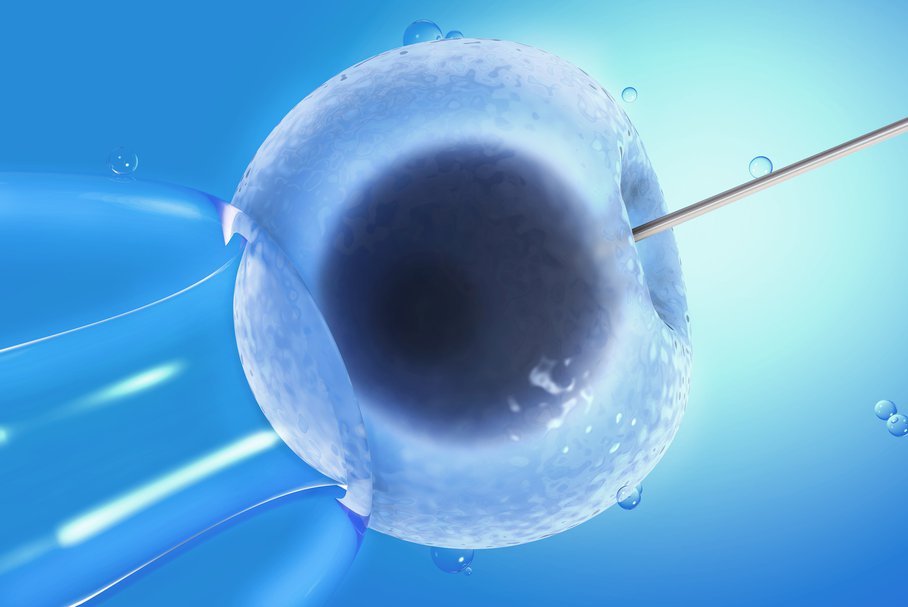
Metoda in vitro to skuteczny sposób leczenia niepłodności. Termin ten oznacza połączenie komórki jajowej i plemnika w warunkach laboratoryjnych, a następnie umieszczenie zarodka w macicy. Skuteczność in vitro za pierwszym razem ocenia się na około 30 proc. Przygotowanie do zabiegu poprzedzone jest badaniami i leczeniem hormonalnym. Zapłodnienie in vitro nie podlega refundacji. Całkowity koszt należy szacować na kilka tysięcy złotych. Powikłania zdarzają się rzadko.
Zapłodnienie in vitro
- Co to jest i na czym polega in vitro?
- In vitro czy inseminacja – czy się różnią?
- Kto może skorzystać z zapłodnienia in vitro?
- Jak przygotować się do in vitro?
- Czy in vitro jest skuteczne? Czy udaje się za pierwszym razem?
- In vitro krok po kroku
- Powikłania po in vitro i skutki uboczne
- Ile kosztuje in vitro?
Co to jest i na czym polega in vitro?
In vitro jest powszechnie stosowanym terminem medycznym używany do określenia połączenia plemnika i komórki jajowej w warunkach laboratoryjnych, poza organizmem kobiecym. Jest to metoda polegająca na sztucznym zapłodnieniu (rozród wspomagany). Najczęściej jest ostatnią szansą na posiadanie własnego dziecka.
Metoda in vitro służy leczeniu niepłodności. Polega napobraniu komórki jajowej od przyszłej matki i nasienia od przyszłego ojca. Następnie w laboratorium dokonuje się połączenia obu komórek. Te również w warunkach laboratoryjnych zaczynają się dzielić. Tak powstały zarodek przenosi się następnie do macicy przyszłej mamy. Aby zwiększyć szansę na ciążę, do macicy przenosi się kilka zarodków jednocześnie (zazwyczaj od 2 do 4).
Zobacz też: Bezpłodność – przyczyny i objawy
In vitro czy inseminacja – czy się różnią?
Metoda in vitro i inseminacjato techniki sztucznego zapłodnienia. Pierwsza z nich to zapłodnienie pozaustrojowe (w metodzie in vitro połączenie obu komórek zachodzi poza organizmem przyszłych rodziców). Inseminacja jest zabiegiem prostszym. Polega na wprowadzaniu plemników najczęściej bezpośrednio do jamy macicy. Męskie komórki są wcześniej odpowiednio przygotowane. Nie zawsze są to plemniki przyszłego ojca biologicznego. W przypadku leczenia niepłodności męskiej mogą być wykorzystane komórki obcego dawcy. Ta metoda sztucznego zapłodnieniabywa wykorzystywana w przypadku wad anatomicznych, chorób jajników i innych.
Kto może skorzystać z zapłodnienia in vitro?
Zapłodnienie in vitro nie jest metodą na życzenie. Muszą być spełnione określone wskazania, by para została skierowana na te procedurę. Należą do nich:
- trwałe uszkodzenie jajowodów;
- niedrożność jajowodów;
- 2-letnie bezowocne staranie się o dziecko po zabiegu mikrochirurgicznym jajowodów;
- niepłodnośćniewyjaśnionego pochodzenia, jeżeli trwa ponad 3 lata (w przypadku pacjentki powyżej 35. roku życia czas oczekiwania skraca się);
- nieprawidłowy stan nasienia mężczyzny – np. azoospermia(brak plemników w nasieniu);
- endometrioza;
- niepowodzenia inseminacji domacicznych bez lub z zaburzeniami hormonalnymi;
- nosicielstwo wirusa HIV lub HCV przez mężczyznę (zdrowa partnerka) – w procesie przygotowania nasienia wirusy są usuwane;
- nosicielstwo chorób genetycznych powodujące ciężkie i nieodwracalne zmiany u potomstwa;
- rozpoczęcie leczenia przeciwnowotworowego u kobiety, które może nieodwracalnie doprowadzić do uszkodzenia jajników (pobiera się wówczas komórki jajowe „na zapas”);
- przedwczesne wygaśnięcie czynności jajników, czyli przedwczesna menopauza (stosuje się wówczas komórkę jajową dawczyni);
- nadmierna odpowiedź jajników na stymulację owulacji przed inseminacją domaciczną.
Jak przygotować się do in vitro?
Czekając na dziecko, należy pamiętać, że przygotowanie do metody in vitro podlega ściśle określonym procedurom. Zabieg odbywa się w klinice leczenia niepłodności. Na początku przeprowadza się dokładny wywiad z obojgiem partnerów, podczas którego ocenia się, czy metoda in vitro jest bezpieczna. Określa się przy tym przybliżone prawdopodobieństwo powodzenia zabiegu.
Następnie wykonuje się dodatkowe badania:
- badanie ginekologiczne,
- cytologię (chyba, że kobieta posiada prawidłowy wynik nie starszy niż sprzed 12 miesięcy),
- pH pochwy,
- USG jajników, macicy,
- dodatkowe badania hormonalne,
- badania podstawowe związane z planowaną punkcją jajników i znieczuleniem.
U mężczyzn wykonuje się badanie nasienia, ewentualnie dodatkowe badania, gdy liczba plemników wynosi mniej niż 5 mln/ml (kariotyp, mutacje w genie CFTR, komputerową analizę nasienia). U obojga partnerów wykonuje się również badania serologiczne w kierunku HIV, HCV, HBV, kiły.
Czy in vitro jest skuteczne? Czy udaje się za pierwszym razem?
Odsetek ciąż po zabiegu in vitro waha się od 22 do 34 proc., zaś odsetek żywych urodzeń wynosi 17 do 27 proc. Metoda in vitro zwiększa ryzyko ciąży pozamacicznej, jednak dzięki stałemu nadzorowi nad przyszłą matką, rozpoznanie stawiane jest na wczesnym etapie i pozwala uniknąć ciężkich powikłań. Bywa, że zabieg trzeba powtarzać kilkakrotnie. Nie ma żadnej pewności, że uda się za pierwszym razem.
Skuteczność in vitro zależy głównie od zdrowia przyszłej mamy. Do czynników wpływających na powodzenie tej metody leczenia niepłodności należą:
- wiek kobiety – najlepsze wyniki uzyskuje się u kobiet przed 30 rokiem życia,
- wskazania do zapłodnienia pozaustrojowego – w zależności od przyczyny niepłodności rokowanie jest różne;
- rezerwa jajnikowa (liczna komórek jajowych potencjalnie zdolnych do zapłodnienia) – jej ocena nie jest konieczna u wszystkich pacjentek, ale na jej podstawie można przewidzieć ewentualny przebieg całej procedury;
- wskaźnik masy ciała (BMI) – prawidłowy wskaźnik masy ciała, czyli mieszczący się w przedziale 18,5–24,99 kg/m2 przynosi lepsze rezultaty niż wskaźnik podwyższony, u kobiet z BMI > 27 kg/m2 szanse na ciążę są o 33 proc. mniejsze;
- palenie papierosów – szanse na ciążę po in vitro u palących kobiet są aż o połowę mniejsze niż w grupie kobiet niepalących, palenie negatywnie wpływa również na jakość nasienia partnera;
- stan narządu rodnego – wady anatomiczne pochwy, przebyte zabiegi chirurgiczne;
- odpowiedź jajników na stymulację, która świadczy o tym, jak dużo komórek jajowych można uzyskać od kobiety;
- parametry nasienia – im więcej ruchomych plemników w ogólnej liczbie, tym rośnie szansa na dziecko po in vitro.
In vitro krok po kroku
Pobranie komórek jajowych
W celu pozyskania jak największej liczby dojrzałych komórek jajowych, u kobiety przeprowadza się stymulację owulacji.
Pobranie komórek jajowych odbywa się za pomocą punkcji jajnika przez pochwę pod kontrolą USG po 34–36 godzinach od podania hormonów, które stymulują uwalnianie komórek jajowych). Od momentu ich pobrania obowiązkowa jest suplementacja progesteronu (konieczne, by ciąża mogła się prawidłowo rozwinąć, można zaprzestać suplementacji, gdy test ciążowy jest dodatni lub kontynuować do 8 lub 12. tygodnia ciąży).
Pobranie i przygotowanie nasienia
Nasienie pobiera się od partnera w warunkach laboratoryjnych, a następnie poddaje procedurom mającym na celu uzyskanie jak największej liczby plemników żywych o prawidłowej strukturze.
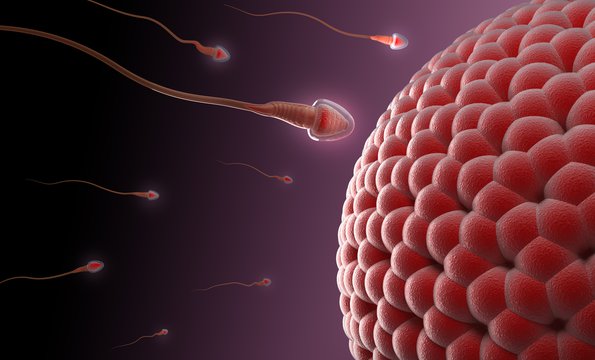
Zapłodnienie pozaustrojowe
Gdy pobrano komórki jajowe i plemniki w warunkach laboratoryjnych, łączy się jedną komórkę z drugą. Następnie czeka się dzień lub kilka dni i dokładnie obserwując zarodki. Gdy komórki namnożą się do odpowiedniej wielkości, wówczas przenosi się kilka do jamy macicy, resztę zamraża się w odpowiednich warunkach, by móc wykorzystać je ponownie z metody in vitro wedle życzenia pary.
Powikłania po in vitro i skutki uboczne
Po punkcji jajników może wystąpić krwawienie z pochwy lub do jamy otrzewnej (jamy otaczającej macicę), jednak jest to powikłanie rzadkie. Krwawienie z pochwy po in vitro w większości przypadków ustępuje samoistnie, czasem niezbędne jest uciśnięcie ścian pochwy setonem (odpowiednim bandażem).
Krwawienie do jamy otrzewnej najczęściej występuje w ciągu trzech godzin od pobrania komórek (w tym czasie pacjentka jest nadal obserwowana) i trzeba je zaopatrzyć chirurgicznie.
Rzadko po pobraniu komórek jajowych może dojść do zapalenia narządów miednicy mniejszej (PID – ang. pelvic inflamatory disease), w celu zminimalizowania ryzyka stosuje się działania profilaktyczne: dokładną dezynfekcję pochwy przed zabiegiem oraz antybiotykoerapię.
Ewentualnie leczenie PID polega na hospitalizacji i dożylnym podawaniu antybiotyków. Powikłaniem po in vitro może być ciąża pozamaciczna lub ciąża heterotopowa – obecność ciąży w jamie macicy i poza nią równocześnie. Ciążę pozamaciczną usuwa się chirurgicznie, co w większości przypadków nie jest niebezpieczne dla rozwijającej się ciąży w macicy – w 60–70 proc. przypadków dalej rozwija się prawidłowo.
Ile kosztuje in vitro?
Do niedawna leczenie niepłodności metodą in vitro było objęte refundacją na podstawie rządowego programu leczenia niepłodności (Ustawa o leczeniu niepłodności). W chwili obecnej istnieje możliwość skorzystania z programów, które oferują władze samorządowe. Całkowity koszt in vitro jest trudny do oszacowania. Nie ma pewności czy do zapłodnienia dojdzie za pierwszym razem. Cena in vitro wzrasta wraz z każdą próba umieszczenia zarodka.
Przyszli rodzice muszą się naszykować na wydatek rzędu kilku tysięcy złotych. Koszty to nie tylko samo przeniesienie zarodka, ale także punkcja jajnika i stymulacja hormonalna. Część par decyduje się na podjęcie leczenia niepłodności w sąsiednich krajach, najczęściej wybierają Czechy i Niemcy.

Halszka Kołaczkowska
Lekarz
Ukończyła kierunek lekarski Warszawskiego Uniwersytetu Medycznego, obecnie lekarz stażysta. Największym zainteresowaniem darzy choroby wewnętrzne (głównie endokrynologię) oraz ginekologię, a także chirurgię jamy brzusznej. Przez rok studiowała we Francji. W czasie studiów zaangażowana w działalność różnych kół naukowych. Autorka pracy badawczej z ginekologii i położnictwa – zwycięskiej na Warszawskim Międzynarodowym Kongresie Medycznym w 2013 roku. Wyznaje zasadę, że medycyna to połączenie nauk ścisłych i humanistycznych, dlatego od wielu lat z niezmiennym zapałem rozwija swoją drugą życiową pasję, jaką jest teatr. Chce być przede wszystkim dobrym lekarzem.




 1
1












Komentarze i opinie (0)