Głównym celem badań prenatalnych jest wykrycie chorób genetycznych oraz wad rozwojowych już na etapie życia płodowego. Dzięki temu kobieta, płód, a później noworodek mogą zostać objęci jak najlepszą opieką położniczą oraz neonatologiczną. Najnowsze wytyczne Polskiego Towarzystwa Ginekologów i Położników (PTGiP), które powstały we współpracy z Polskim Towarzystwem Genetyki Człowieka, dają nowe, świeższe spojrzenie na tematykę badań prenatalnych w ciąży.
Badania prenatalne – rodzaje, na czym polegają, kiedy robić?
Co to są badania prenatalne?
Badania prenatalne to jedno z ogromnych osiągnięć medycyny. Perspektywa określenia ryzyka wystąpienia, a także wykrycia licznych wad genetycznych oraz rozwojowych płodu już na etapie wczesnej ciąży, pozwala na dużo szybsze włączenie odpowiedniego leczenia, a także lepsze przygotowanie się rodziców na możliwe ewentualności.
W zależności od sposobu przeprowadzenia oraz ryzyka możliwych działań niepożądanych wyróżniamy nieinwazyjne badania prenatalne oraz inwazyjne badania prenatalne. Pozwalają one określić ryzyko wystąpienia, a nierzadko również rozpoznać:
- choroby genetyczne, takie jak zespół Downa, zespół Pataua, zespół Edwardsa czy zespół Turnera,
- wady strukturalne układu pokarmowego, układu nerwowego, układu moczowo-płciowego, wady serca.
Nieinwazyjne badania prenatalne
Głównym celem nieinwazyjnych badań prenatalnych jest określenie przybliżonego ryzyka wystąpienia wad genetycznych lub strukturalnych płodu. Co ważne, nie służą one do postawienia ostatecznego rozpoznania. Mają one status badań przesiewowych, a ich wykonanie jest pozbawione powikłań.
W skład przesiewowych nieinwazyjnych badań prenatalnych wchodzą:
-
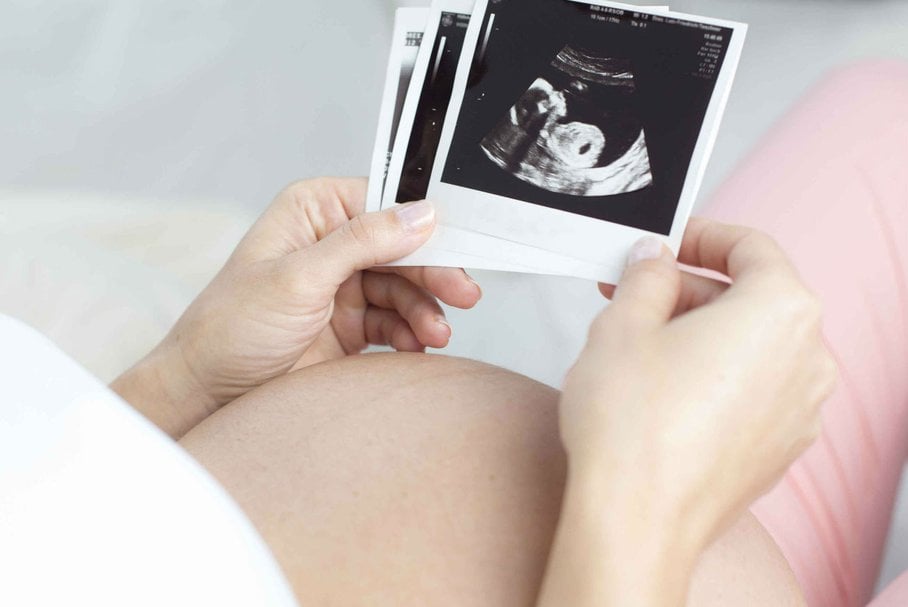
badanie ultrasonograficzne wykonywane między 11. a 14. tygodniem ciąży, gdy długość ciemieniowo-siedzeniowa płodu (CRL) wynosi pomiędzy 45 a 84 mm oraz między 18. a 24. tygodniem ciąży. USG genetyczne polega na dokładnej ocenie morfologii płodu pod kątem wszelkich cech mogących wskazywać na wady genetyczne lub rozwojowe i powinno być przeprowadzone zgodnie z aktualnymi rekomendacjami PTGiP i Fetal Medicine Foundation (FMF). USG genetyczne to badanie obrazowe, dostarczające informacji na temat anatomii płodu, jego wymiarów biometrycznych, czynności serca płodu (FHR), oceniana jest również kosmówka, a także przezierności karkowa (NT) oraz kość nosowa (NB) płodu. Dwa ostatnie parametry mają szczególne znaczenie w ocenie ryzyka wystąpienia wad genetycznych. Test NT mierzy wolną i przejrzystą przestrzeń wypełnioną płynem w okolicach karku płodu. U płodów z wadami chromosomalnymi, np. zespołem Downa czy Edwardsa, często dochodzi do kumulacji płynu w tej przestrzeni przez co jej wymiar zwiększa się. Nie daje to jednak 100% pewności wystąpienia ani wykluczenia tych wad. Ocena kości nosowej również odgrywa znaczenie w szacowaniu ryzyka wystąpienia wad rozwojowych, w przypadku zespołu Downa często stwierdzany jest brak kości nosowej lub jej słaby rozwój;
-
test podwójny, inaczej test PAPP-A – jest to badanie biochemiczne krwi matki, wykonywane w I trymestrze ciąży, pomiędzy 11. a 14. tygodniem. Polega na ocenie stężenia ciążowego białka A (PAPP-A) oraz wolnej podjednostki beta ludzkiej gonadotropiny kosmówkowej (beta-hCG);
-
test potrójny – jest to badanie biochemiczne z krwi matki, wykonywane w II trymestrze ciąży, pomiędzy 15. a 20. tygodniem. Polega na ocenie stężenia wolnej podjednostki beta ludzkiej gonadotropiny kosmówkowej (beta-hCG), wolnego estradiolu oraz alfa-fetoproteiny (AFP).
AFP–alfafetoproteina jest to białko produkowane przez płód przez cały okres ciąży. Część AFP przedostaje się przez łożysko do krwi matki i właśnie to stężenie mierzymy. Jeżeli ilość AFP jest wyższa w stosunku do określonego wieku ciążowego może to świadczyć o kilku sytuacjach:
- nie jest to ciąża pojedyncza,
- ciąża jest bardziej zaawansowana, niż wynika to z wyliczonego terminu porodu,
- jest zwiększone ryzyko wystąpienia wady cewy nerwowej, takiej jak rozszczep kręgosłupa,
- może to sygnalizować problem z nerkami płodu.
Obniżone stężenie wszystkich trzech hormonów βHCG (gonadotropina kosmówkowa), estriolu i AFP oznacza zwiększone ryzyko wystąpienia zespołu Edwardsa, czyli trisomii chromosomu 18. Jest to rzadsza wada genetyczna niż zespół Downa, ale cechuje ją cięższy przebieg. W przypadku zespołu Downa ryzyko jest zwiększone gdy mamy obniżone stężenie estriolu oraz AFP, a podwyższone βHCG.
Należy pamiętać, że badanie to nie daje 100% pewności na wykluczenie powyższych chorób. Szacuje się, że czułość tego testu dla zespołu Edwardsa wynosi 70%, dla wad cewy nerwowej 85% i dla zespołu Downa 80%. Oznacza to, że nieprawidłowy wynik tego testu jest w stanie „wyłapać” 80% przypadków zespołu Downa, natomiast 20%, pomimo prawidłowego wyniku, nie zostaje zdiagnozowane. W około 5% przypadków możemy mieć do czynienia z wynikiem fałszywie pozytywnym, co oznacza, że pomimo nieprawidłowego wyniku testu nie ma żadnej wady genetycznej. Jeżeli wynik testu jest pozytywny, lekarz prowadzący zaleca wykonanie badań prenatalnych inwazyjnych, takich jak amniopunkcja, biopsja kosmówki czy kordocenteza, które praktycznie w 100% mogą potwierdzić wadę chromosomalną.
Jakie są wskazania do prenatalnych badań inwazyjnych?
Na podstawie powyższych badań, za pomocą specjalnego programu komputerowego możliwe jest wyliczenie indywidualnego ryzyka wady genetycznej u płodu. Wynik 1:300 uznawany jest za wartość progową. U kobiet, u których wyliczone ryzyko wystąpienia wady płodu na podstawie przeprowadzonych badań prenatalnych nieinwazyjnych jest wysokie i wynosi 1:300 lub więcej, wskazane jest podjęcie dalszej diagnostyki inwazyjnej.
Alternatywą dla tego może być badanie wolnego płodowego DNA (cffDNA) we krwi matki, czyli test NIPT, ale tylko u kobiet, u których ryzyko to nie jest większe niż 1:100. Badanie to można wykonać już od 10. tygodnia ciąży, jednak nie jest ono refundowane przez NFZ. Badania wolnego płodowego DNA są również rekomendowane, gdy wyliczone ryzyko urodzenia dziecka z wadami genetycznymi wynosi pomiędzy 1:300, a 1:1000. Test NIPT umożliwia ocenę ryzyka wystąpienia u płodu najczęstszych wad genetycznych – zespołu Downa, zespołu Pataua, zespołu Edwards oraz innych wybranych aberracji chromosomalnych.
Inwazyjne badania prenatalne
Badania prenatalne nieinwazyjne, do których zaliczamy ultrasonografię oraz badania z krwi ciężarnej nie pozwalają na precyzyjne i jednoznaczne postawienie diagnozy. Za ich pomocą jesteśmy w stanie jedynie oszacować ryzyko wystąpienia wad rozwojowych płodu. Dlatego celem pogłębienia diagnostyki i precyzyjnego określenia schorzenia niezbędne są badania inwazyjne.
Badania prenatalne inwazyjne zgodnie z rekomendacjami PTGiP powinny być proponowane kobietom, u których ryzyko wad genetycznych płodu wyliczone na podstawie badań nieinwazyjnych jest równe lub większe niż 1:300.
Ich głównym celem jest pobranie materiału w postaci komórek płodu, dzięki którym możliwe będzie ustalenie jego kariotypu i wykrycie nieprawidłowości genetycznych, a co za tym idzie – w większości przypadków postawienie ostatecznego rozpoznania choroby już na etapie życia płodowego. Dodatkowo pozwalają one określić płeć dziecka.
Jak wyglądają badania prenatalne inwazyjne i dlaczego są w ten sposób nazywane? W odróżnieniu od diagnostyki prenatalnej nieinwazyjnej, aby uzyskać materiał genetyczny płodu niezbędne jest wykonanie zabiegu wewnątrzmacicznego. Choć powikłania badań inwazyjnych zdarzają się bardzo rzadko, każda pacjentka, która się na nie decyduje, musi być ich świadoma.
Powikłaniami badań prenatalnych inwazyjnych mogą być: poronienie, zakażenie wewnątrzmaciczne, wyzwolenie nadmiernej czynności skurczowej macicy, uraz, odpływanie płynu owodniowego, a nawet zgon wewnątrzmaciczny płodu.
Wyróżniamy następujące badania prenatalne inwazyjne:
-
biopsja kosmówki – polega na pobraniu pod kontrolą USG fragmentu kosmówki drogą przez powłoki brzuszne lub przez pochwę. Biopsję kosmówki można przeprowadzić między 11. a 14. tygodniem ciąży;
-
amniopunkcja – również jest wykonywana pod kontrolą USG, a polega na pobraniu próbki płynu owodniowego (ok. 15 ml), poprzez nakłucie jamy owodniowej specjalną igłą przez powłoki brzuszne. Jest to obecnie najczęściej przeprowadzane badanie prenatalne inwazyjne, związane z najmniejszym ryzykiem poronienia. W przypadku amniopunkcji dogodnym terminem na jej wykonanie jest termin po 15. tygodniu ciąży;
-
kordocenteza – to zabieg polegający na pobraniu próbki krwi z żyły pępowinowej z okolicy przyczepu łożyskowego pępowiny. Służy do tego specjalna igła wprowadzona do jamy macicy przez powłoki brzuszne. Kordocenteza może być wykonana dopiero po 22. tygodniu ciąży;
-
fetoskopia – zabieg ten wykonuje się specjalnym, optycznym systemem – firboendoskopem, który wprowadzany jest do macicy po wykonaniu niewielkiego nacięcia powłok brzusznych w znieczuleniu miejscowym. Przeprowadzenie tego badania umożliwia zdiagnozowanie chorób skóry i krwi, a także wad genetycznych. Badanie przeprowadza się między 18. a 20. tygodniem ciąży.
O tym, jakie wykonać badania prenatalne inwazyjne, decyduje lekarz po szczegółowym przeanalizowaniu wyniku badań przesiewowych. Ze względu na potencjalne ryzyko wystąpienia przecieku krwi od płodu do matki w trakcie badań inwazyjnych, każda kobieta z grupą krwi Rh minus po zabiegu powinna otrzymać przeciwciała anty-D. Ma to za zadanie profilaktykę rozwoju konfliktu serologicznego.
Wskazania do wykonania badań prenatalnych
Polskie Towarzystwo Ginekologów i Położników zaleca, by wykonanie przesiewowych badań prenatalnych było proponowane każdej kobiecie będącej w ciąży, zgłaszającej się na pierwszą wizytę położniczą, niezależnie od jej wieku, przebiegu ciąży i wcześniejszej historii położniczej.
Część pacjentek, u których ryzyko urodzenia dziecka obciążonego wadą genetyczną lub strukturalną jest podwyższone, może liczyć na refundację badań prenatalnych przez NFZ. Wskazaniami refundacyjnymi zostały objęte kobiety, które/u których:
- ukończyły 35. rok życia – ze względu na zwiększone ryzyko wystąpienia nieprawidłowości genetycznych. Każda ciężarna może urodzić dziecko z wadą chromosomalną, jednak ryzyko wzrasta wraz z wiekiem. Przykładowo, ryzyko urodzenia dziecka z zespołem Downa, gdy matka ma 25 lat, wynosi 1:1040. Ryzyko to znacząco wzrasta, gdy wiek matki wynosi 40 lat – 1:75;
- w poprzednich ciążach wykryto aberracje chromosomalne u płodu lub dziecka;
- zostały stwierdzone strukturalne aberracje chromosomowe u niej lub ojca dziecka;
- zostało stwierdzone znacznie większe ryzyko urodzenia dziecka dotkniętego chorobą uwarunkowaną monogenetycznie lub wieloczynnikowo;
- w badaniu USG i/lub nieinwazyjnych badaniach biochemicznych płodu (teście podwójnym lub potrójnym), stwierdzono nieprawidłowości wskazujące na zwiększone ryzyko aberracji chromosomowej lub wady strukturalnej płodu.
Pacjentki, które spełniają co najmniej jedno z powyższych kryteriów, otrzymują od lekarza prowadzącego ciążę skierowanie na wykonanie badań prenatalnych wraz z opisem stwierdzonych nieprawidłowości. Program ten realizują poradnie ginekologiczno-położnicze, które mają podpisaną umowę z NFZ w tym zakresie. Pozostałe pacjentki, które nie spełniają żadnego z wymienionych kryteriów, mogą skorzystać z możliwości wykonania badań prenatalnych odpłatnie.
Jednym z głównych celów Polskiego Towarzystwa Ginekologów i Położników jest doprowadzenie do refundacji badań prenatalnych u wszystkich kobiet w ciąży, niezależnie od współwystępujących czynników ryzyka. Co jest zgodne z aktualną wiedzą medyczną, ponieważ w przypadku każdej ciąży istnieje ryzyko wystąpienia u płodu wady genetycznej lub rozwojowej.
Należy pamiętać o tym, że badania prenatalne, zarówno te przesiewowe, jak i diagnostyczne są dobrowolne, a kobieta powinna wyrazić na nie świadomą zgodę.
Badanie prenatalne – jakie korzyści daje i dlaczego warto je wykonać?
Badania prenatalne wykonuje wykwalifikowany lekarz położnik. Zarówno nieinwazyjne, jak i inwazyjne badania prenatalne służą do diagnostyki wad wrodzonych oraz chorób genetycznych.
Wiele osób zastanawia się, jakie korzyści może dać ich wykonanie, skoro i tak nie można wyleczyć zaburzeń genetycznych. Jednak jest to błędny wniosek wyciągany najczęściej po zbyt pobieżnym poznaniu tematu. USG prenatalne oraz badania pod kątem stężenia beta hCG i białka PAPP-A wykonywane w I trymestrze ciąży, to swego rodzaju badania morfologiczne pozwalające na wykrycie wad wrodzonych. Niektóre z nich, takie jak m.in. przepuklina oponowa lub oponowo-rdzeniowa możemy obecnie leczyć wewnątrzmacicznie, jeszcze w okresie życia płodowego. Natomiast wszelkie przypadki chorób genetycznych nierzadko wymagają odpowiedniego przygotowania do porodu, zarówno pod kątem psychicznym jak i fizycznym. Rozwiązanie takiej ciąży powinno mieć miejsce w szpitalu o wysokim stopniu referencyjności, który posiada odpowiednie zaplecze do udzielenia natychmiastowej pomocy noworodkowi.
współpraca: Katarzyna Dzilińska
Bibliografia
W Wylecz.to opieramy się na EBM (Evidence Based Medicine) – medycynie opartej na faktach i wiarygodnych źródłach. Dowiedz się więcej o tym, jak dbamy o jakość naszych treści.
- G. H. Bręborowicz, Położnictwo i Ginekologia, Tom 1, PZWL, Warszawa 2020
- Rekomendacje Polskiego Towarzystwa Ginekologów i Położników oraz Polskiego Towarzystwa Genetyki Człowieka dotyczące badań przesiewowych oraz diagnostycznych badań genetycznych wykonywanych w okresie prenatalnym, https://www.ptgin.pl/artykul/rekomendacje-polskiego-towarzystwa-ginekologow-i-poloznikow-oraz-polskiego-towarzystwa, [dostęp 02.04.23 r.],
- Iwona Dudzik, Program badań prenatalnych zestarzał się, https://podyplomie.pl/medical-tribune/18692,program-badan-prenatalnych-zestarzal-sie, [dostęp 02.04.23 r.]

Ewelina Zygmunt-Siembida
Lekarz
Absolwentka Uniwersytetu Medycznego w Lublinie. Obecnie lekarz stażysta w I Wojskowym Szpitalu Klinicznym w Lublinie. Interesuje się ginekologią i położnictwem, a także endokrynologią. W wolnych chwilach uwielbia podróżować oraz oglądać dobre filmy.








 151
151







Komentarze i opinie (1)
opublikowany 06.03.2024