Jałowa martwica kości jest poważnym schorzeniem w wyniku którego dochodzi do zniszczenia tkanki kostnej, najczęściej w następstwie nieprawidłowego ukrwienia. Do rozwoju ognisk martwiczych w kości prowadzą zakrzepy i zatory. Aseptyczna martwica dotyczy szczególnie dzieci i młodych osób dorosłych, a nieprawidłowo leczona może doprowadzić do poważnych deformacji kostnych, a co za tym idzie – kalectwa.
Jałowa martwica kości – objawy, leczenie, rokowania
Przyczyny jałowej martwicy kości
Zasadniczym czynnikiem powodującym martwicę tkanki kostnej jest jej nieprawidłowe ukrwienie. Przyczyną zaburzonego dopływu krwi może być zator, zakrzep, uraz lub inny czynnik upośledzający przepływ naczyniowy. Często jednak, zwłaszcza w przypadku dzieci, nie udaje się ustalić jakiegokolwiek czynnika etiologicznego i uznaje się w takim przypadku schorzenie za idiopatyczne.
Do stanów predysponujących do zachorowania należą:
- leki upośledzające przepływ naczyniowy, na przykład steroidy;
- nadużywanie alkoholu i palenie;
- choroba nowotworowa i chemioterapia;
- poważne schorzenia ogólnoustrojowe np. cukrzyca, toczeń układowy rumieniowaty, choroby zapalne i zwyrodnieniowe stawów;
- choroba kesonowa;
- stany i choroby zwiększające krzepliwość krwi;
- anemia sierpowata;
- predyspozycje genetyczne;
- zaburzenia hormonalne.
W przebiegu choroby dochodzi do niedokrwienia jądra kostnienia, struktury niezwykle aktywnej metabolicznie, odpowiedzialnej za wzrost kości na długość. Tkanka kostna ulega martwicy, a następnie stopniowej odbudowie, niestety często w nieprawidłowej, zdeformowanej formie. Jeśli choroba dotyka osoby młodej, zaburzony zostaje wzrost kości na długość, co prowadzi na przykład do różnicy w długości kończyn lub ich zaburzonej funkcji. Znanych jest kilkadziesiąt postaci choroby, zależnie od umiejscowienia powstałej martwicy, lokalizacja zmiany decyduje także o obrazie klinicznym. Określenie „jałowa martwica” oznacza, że w przebiegu procesu nie dochodzi do bakteryjnego czy wirusowego zakażenia tkanki.
Czytaj również: Złamanie miednicy – przyczyny, objawy, leczenie, rehabilitacja, powikłania
Czym jest jałowa martwica kości?
Jałowa martwica kości to zespół chorób, który charakteryzuje się powstawanie martwiczych tkanek w obrębie kości. Co ważne powstawanie martwiczych ognisk nie jest powiązane z zakażeniem mikroorganizmami, np. bakteriami. Dlatego też często mówi się o martwicy aseptycznej kości. Przyczyną powstawania martwicy są zaburzenia unaczynienia w obrębie tkanek. Zmieniony chorobowo fragment kości często ulega odbudowie, jednak w wyniku oddziaływania obciążeń ulega często odkształceniu.
Jałowa martwica kości dotyka zwłaszcza ludzi młodych. Jest diagnozowana u dzieci. Na podstawie różnej lokalizacji zmian martwiczych, obecnie rozpoznaje się kilkadziesiąt różnych rodzajów jałowej martwicy kości.
Rodzaje jałowej martwicy kości
Znanych jest kilkadziesiąt jednostek chorobowych obejmujących jałową martwicę kości w różnej lokalizacji, najczęściej nazywanych od nazwiska autora pierwszego opisu danej jednostki. Do najczęściej występujących jednostek należą choroba Perthesa i Scheuermanna.
- Choroba Perthesa uznawana jest za zaburzenie rozwojowe i obejmuje martwicę jałową głowy kości udowej występującą u dzieci i młodzieży, około cztery raz częściej u chłopców, głównie w wieku wczesnoszkolnym. Jądro kostnienia jest niezwykle ważnym elementem odpowiedzialnym za wzrost kości na długość, zatem jego nieprawidłowa regeneracja w przebiegu schorzenia upośledza cały dalszy wzrost dziecka, prowadząc do anatomicznych nieprawidłowości w obrębie stawu biodrowego.
- Choroba Scheuermanna dotyczy trzonów kręgów kręgosłupa, a jej następstwem może być znaczne ograniczenie ruchomości i kalectwo. Występuje u młodzieży i młodych osób dorosłych. Nowa tkanka kostna, powstająca na szkielecie obumarłej kości, charakteryzuje się nieprawidłową strukturą i hiper-mineralizacją.
Jałowa martwica kości – objawy
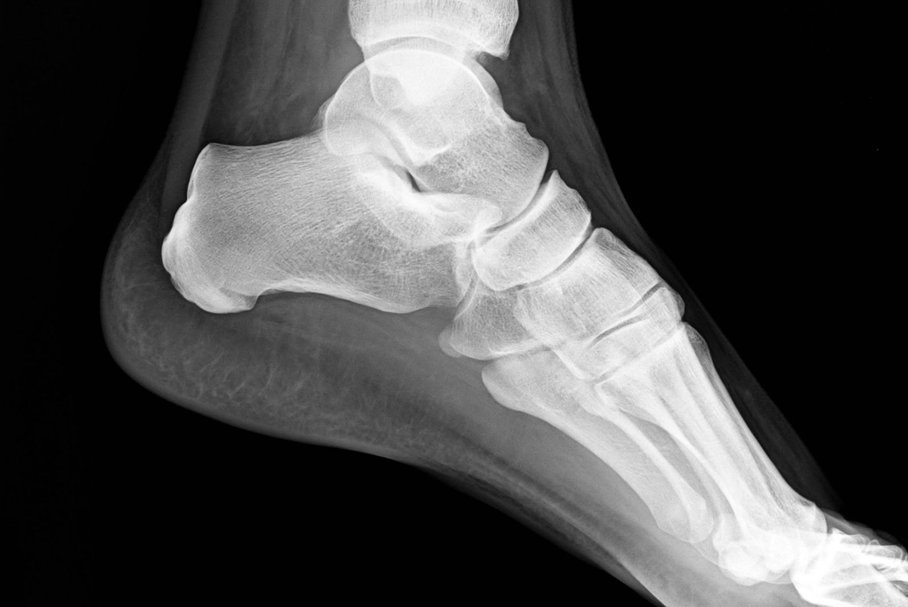
W pierwszym okresie choroby dochodzi do obrzęku zajętej kończyny lub stawu. W badaniach obrazowych można obserwować stopniową fragmentację jądra kostnienia i spłaszczenie nasady kości. W kolejnych fazach dochodzi do zastępowania martwych tkanek nową, żywą tkanką kostną i chrzęstną, co w obrazach radiologicznych przyjmuje postać naprzemiennych zagęszczeń i rozrzedzeń. Pacjent uskarża się na ból zajętej okolicy, zwłaszcza w obrębie sąsiadującego stawu.
Często dochodzi do zaburzenia funkcji ruchowej, np. utykania, ograniczenia ruchomości, niemożności zginania lub prostowania kończyny. W wyniku unieruchomienia dochodzi do zaniku tkanki mięśniowej, a także zaburzenia postawy.
W chorobie Scheuermanna zniekształcenia krążków kręgowych – tzw. guzki Schmorla powodują stopniowe pogłębianie kifozy odcinka piersiowego kręgosłupa i zaokrąglenie pleców. Nieprawidłowa postawa stopniowo utrwala się, prowadząc do ograniczenia sprawności ruchowej i wystąpienia objawów neurologicznych, związanych z uciskiem rdzenia kręgowego. Ostateczny obraz kości po przebytej martwicy jałowej jest zróżnicowany, zależy od aktualnych obciążeń i indywidualnych warunków anatomicznych – kość może być zarówno znacznie zdeformowana jak i posiadać zupełnie prawidłowy kształt.
Niektóre jednostki chorobowe, jak choroba Scheuermanna, są praktycznie nieuleczalne. Rozpoznanie schorzenia najczęściej dokonywane jest na podstawie obrazu klinicznego oraz wyniku badania rentgenograficznego i ultrasonograficznego.
Leczenie jałowej martwicy kości
Leczenie jałowej martwicy kości uzależnione jest od lokalizacji choroby i opiera się głównie na metodach fizjoterapii. Odpowiednio dobrany stopień obciążenia i zakres ruchów mają na celu prawidłową regenerację kości. W chorobie Perthesa stosuje się odciążenie kończyny nawet do 6 miesięcy, rehabilitację zapobiegającą przykurczom i zanikom mięśniowym, leczenie ułożeniowe i różnego rodzaju formy unieruchomienia.
Istnieją także chirurgiczne metody przywracające prawidłową anatomię stawu. W przypadku choroby kręgosłupa leczenie ma na celu zapobieganie zniekształceniom poprzez odciążanie kręgosłupa, odpowiednie systematyczne ćwiczenia rozciągające i oddechowe, gorsety ortopedyczne oraz metody fizjoterapeutyczne. Należy unikać długiego przebywania w pozycji stojącej i siedzącej. Znaczne dolegliwości bólowe i ograniczenie ruchomości stanowią wskazania do leczenia operacyjnego. Dla pomyślnego rokowania ważne jest jak najwcześniejsze postawienia rozpoznania i regularne kontrole u lekarza.
Czytaj również: Guzki Schmorla – co to jest? Przyczyny, objawy, leczenie, czy guzki Schmorla są groźne?

Sylwia Jastrzębowska
Lekarz
Lekarz w trakcie stażu podyplomowego, absolwentka Śląskiego Uniwersytetu Medycznego w Katowicach. Miłośniczka turystyki górskiej i sportów outdoorowych.



 713
713









Komentarze i opinie (1)
opublikowany 05.05.2020