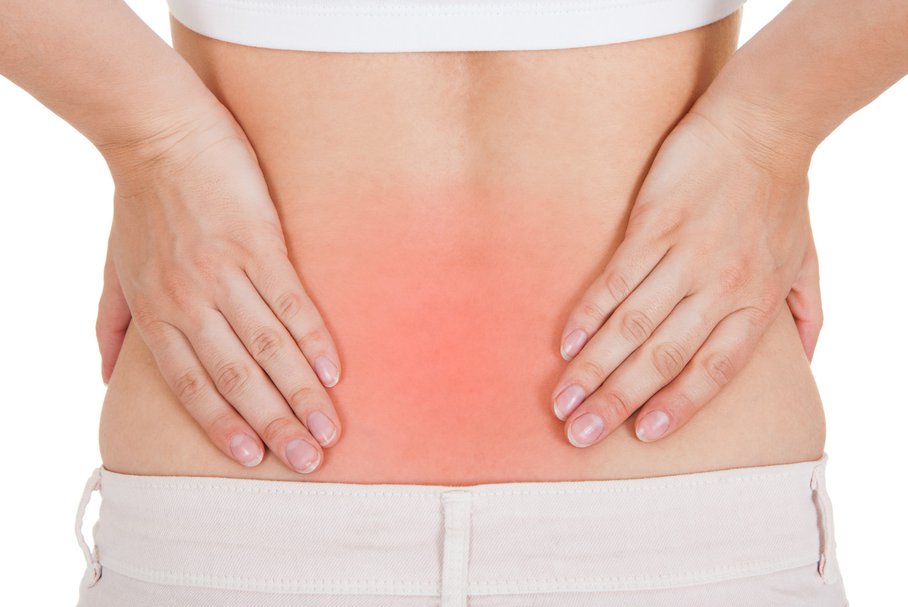
Głównym objawem jest ból zajętej części kręgosłupa, promieniujący wzdłuż nerwów. Gdy zajęty jest odcinek lędźwiowy kręgosłupa, promieniuje on do kończyny dolnej – jest to tzw. rwa kulszowa. Z czasem pojawiają się drętwienia, zaburzenia czucia w kończynie, osłabienie mięśni, aż w końcu niedowład czy porażenie.
Dyskopatia – przyczyny, objawy i leczenie
Kiedy powstaje dyskopatia?
Krążek międzykręgowy, pełniący funkcję amortyzatora pomiędzy poszczególnymi kręgami, składa się z pierścienia włóknistego i położonego centralnie jądra miażdżystego. Dyskopatia to uwypuklenie jądra miażdżystego. Jest to zwykle pierwszy etap choroby zwyrodnieniowej kręgosłupa. Procesy degeneracyjne kręgosłupa z biegiem lat dotykają większości społeczeństwa, dlatego dyskopatia jest problemem bardzo częstym. Nie zawsze dyskopatię trzeba leczyć chirurgicznie.
Przepuklina jądra miażdżystego tworzy się, gdy działają na nie duże siły – urazy mechaniczne. Ostatnie badania wskazują także na udział czynników genetycznych w powstawaniu dyskopatii. Najczęściej tworzy się w odcinku lędźwiowym kręgosłupa, narażonym na największe przeciążenia. Przepuklina jądra miażdżystego zwęża i uciska kanał kręgowy i / lub korzenie nerwowe, powodując dolegliwości bólowe. W zaawansowanej chorobie zwyrodnieniowej kręgosłupa dochodzi do zmian struktur kostnych.
Zobacz też: Ból kręgosłupa lędźwiowego promieniujący do nóg
Objawy dyskopatii
Głównym objawem jest ból zajętej części kręgosłupa, promieniujący wzdłuż nerwów. Gdy zajęty jest odcinek lędźwiowy kręgosłupa, promieniuje on do kończyny dolnej – jest to tzw. rwa kulszowa. Z czasem pojawiają się drętwienia, zaburzenia czucia w kończynie, osłabienie mięśni, aż w końcu niedowład czy porażenie – opadanie stopy, niemożność stanięcia na palcach. Wystąpić mogą tak poważne objawy, jak zaburzenia zwieraczy pęcherza moczowego czy odbytu. Czasem zdarzają się zaburzenia funkcji seksualnych. W przypadku takich objawów, zwłaszcza gdy rozwijają się szybko, należy niezwłocznie udać się do lekarza.
W badaniu stwierdza się osłabienie tzw. odruchów ścięgnistych i objawy rozciągowe – dolegliwości nasilają się przy rozciąganiu uciśniętych nerwów, np. objaw Laseque’a – ból nasila się u leżącego chorego przy próbie uniesienia kończyny.
W przypadku dyskopatii i bólu szyjnego odcinka kręgosłupa lokalizuje się on w okolicy karku i potylicy, promieniując do kończyny górnej. Analogicznie mogą wystąpić zaburzenia czucia czy ruchomości ręki oraz osłabienie siły mięśniowej.
Podstawowym badaniem w diagnostyce zmian zwyrodnieniowych kręgosłupa jest zdjęcie rentgenowskie kręgosłupa w dwóch projekcjach: przednio-tylnej i bocznej. Pozwala ono na uwidocznienie cech świadczących o dyskopatii czy zmian kostnych. Dokładniejszym badaniem, którym można ocenić strukturę krążka międzykręgowego oraz to, na jakie struktury i w jakim stopniu uciska, jest rezonans magnetyczny. Na jego podstawie oraz na podstawie objawów i badania pacjenta neurochirurg kwalifikuje chorego do ewentualnego leczenia operacyjnego.
Dyskopatia – leczenie
Większość przypadków choroby zwyrodnieniowej kręgosłupa leczy się nieoperacyjnie. Podstawowe znaczenie ma rehabilitacja, głównie fizykoterapia i kinezyterapia (ćwiczenie mięśni brzucha i przykręgosłupowych). Należy jednak pamiętać, że w przypadku, gdy krążek uciska rdzeń kręgowy, rehabilitacja może bardziej zaszkodzić niż pomóc. Zawsze należy skonsultować się z lekarzem zajmującym się schorzeniami kręgosłupa. W leczeniu stosuje się leki przeciwbólowe i przeciwzapalne, a także zmniejszające napięcie mięśni przykręgosłupowych, co łagodzi dolegliwości bólowe (leki miorelaksacyjne). W niektórych przypadkach stosuje się także blokadę kręgosłupa, która polega na precyzyjnej iniekcji, bezpośrednio w źródło bólu.
Do interwencji neurochirurgicznej kwalifikują się chorzy z objawami neurologicznymi: niedowładem lub porażeniem oraz z zaburzeniami zwieraczy. Względnym wskazaniem są silne, utrzymujące się mimo leczenia zachowawczego dolegliwości bólowe oraz zaburzenia czucia i parestezje kończyn bez niedowładów. Operacja wiąże się z ryzykiem powikłań, dlatego powinna być wykonywana u chorych, u których są wskazania do jej wykonania.
Leczenie dyskopatii – usunięcie krążka międzykręgowego
Klasycznie operacja polega na usunięciu krążka międzykręgowego (discektomia). Można ją wykonać na kilka sposobów. Najlepsze wyniki uzyskuje się przy przeprowadzeniu mikrodiscektomii – usunięcia krążka z niewielkiego cięcia z użyciem mikroskopu. W odróżnieniu do klasycznej discektomii bez użycia mikroskopu, pozwala to na minimalizację rany, doskonałą wizualizację i precyzję. Jest ona wykonywana w większości wiodących ośrodków neurochirurgicznych. Możliwe jest także endoskopowe usunięcie krążka międzykręgowego – operacja wygląda podobnie, przeprowadzana jest z małego cięcia z użyciem endoskopu.
Niekiedy, np. w przypadku zmian w odcinku szyjnym kręgosłupa, niezbędne jest wstawienie sztucznej protezy dysku. Gdy zmiany chorobowe rozwijają się w kolejnych kręgach, czasem trzeba wykonać stabilizację kręgosłupa specjalnymi metalowymi płytkami.
W przypadkach mniej zaawansowanych, gdy interwencji dokonuje się z powodu przewlekłego bólu, a nie ma zaburzeń neurologicznych, możliwe są różne metody minimalnie inwazyjne. Na przykład u chorych, u których jeszcze nie doszło do przepukliny jadra miażdżystego, można wykonać przezskórną nukleoplastykę laserową lub termiczną. Jest to zabieg małoinwazyjny, przeprowadzany w znieczuleniu miejscowym, który pozwala na zmniejszenie dolegliwości bólowych. Przeciwwskazaniem do zabiegu są objawy neurologiczne dyskopatii i zaburzenia krzepnięcia. Zabieg polega na wprowadzeniu do krążka międzykręgowego przezskórnie kaniuli (podając kontrast sprawdza się, czy nie przechodzi on do kanału kręgowego), a następnie za pomocą lasera wykonuje się ablację, która zmniejsza objętość krążka międzykręgowego, a tym samym jego ucisk na nerw.
Zabiegi małoinwazyjne wymagają dużej precyzji i wprawy wykonującego je neurochirurga.
Podsumowując, istnieje wiele metod leczenia dyskopatii, nie zawsze operacja jest konieczna. Najważniejsze to skonsultować się ze specjalistą zajmującym się tym zagadnieniem.

Natalia Wrzesińska
Lekarz
Absolwentka Warszawskiego Uniwersytetu Medycznego. Jest doktorantką w Klinice Chirurgii Ogólnej i Chorób Klatki Piersiowej Warszawskiego Uniwersytetu Medycznego i w trakcie specjalizacji z chirurgii ogólnej. W czasie studiów aktywnie udzielała się w pracach Studenckiego Koła Naukowego przy Klinice Chirurgii Ogólnej i Chorób Klatki Piersiowej WUM jako przewodnicząca oraz w kole naukowym przy Klinice Neurochirurgii WUM. Jest autorką publikacji i wystąpień na zjazdach krajowych i zagranicznych. Interesuje się głównie chirurgią ogólną i chirurgią naczyniową, a także neurochirurgią, chirurgią klatki piersiowej. Pracuje w Centralnym Szpitalu Klinicznym WUM. Obecnie doktorantka w Klinice Chirurgii Ogólnej i Endokrynologicznej Warszawskiego Uniwersytetu Medycznego.



 713
713









Komentarze i opinie (1)
opublikowany 02.02.2023