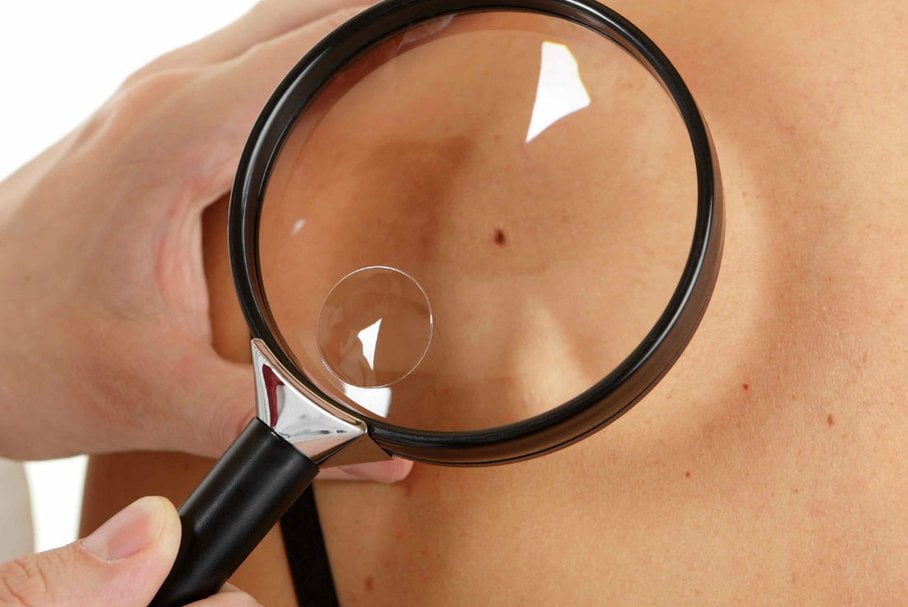
Znamiona barwnikowe są zaburzeniami rozwojowymi skóry, które, w różnej liczbie, stwierdzane są u prawie każdego człowieka. Część znamion uznaje się za całkowicie niegroźne, jednak niektóre z nich mogą ulec przekształceniu w czerniaka skóry, czyli nowotwór złośliwy o dużej agresywności. Niezwykle ważna jest obserwacja znamion. Czasami konieczne bywa usunięcie znamion, by zapobiec rozwojowi raka skóry.
Znamiona barwnikowe – kiedy należy pokazać je lekarzowi?
Czym są znamiona barwnikowe?
Znamiona barwnikowe należą do grupy znamion melanocytarnych – związanych z łagodnym rozrostem melanocytów, czyli komórek produkujących barwnik skóry – melaninę.
Podział znamion barwnikowych
Wśród znamion barwnikowych wyróżniamy:
- znamiona barwnikowe wrodzone,
- znamiona barwnikowe nabyte.
Znamiona barwnikowe wrodzone
Znamiona wrodzone, czyli występujące od urodzenia stwierdza się u około 1% noworodków. Klasyfikuje się je według trójstopniowej skali:
- małe (do 1,5 cm),
- pośrednie (1,5–20 cm),
- olbrzymie (powyżej 20 cm), tzw. znamiona kąpielowe.
Znamiona barwnikowe rozległe lokalizują się głównie na tułowiu, mogą być pokryte obficie włosami, a w niektórych przypadkach rozwijają się w ich obrębie masy guzowate, których obecność znacznie zwiększa ryzyko rozwoju czerniaka skóry.
Znamiona barwnikowe nabyte
Wyróżniamy kilka rodzajów znamion barwnikowych nabytych.
Znamiona płaskie
Znamiona płaskie mają charakter plam barwnikowych, ostro odgraniczonych od otaczającej niezmienionej skóry. Mogą powiększać się z wiekiem – w miarę wzrastania.
Znamiona soczewicowate
Plamy soczewicowate są to również plamy, dobrze odgraniczone od otoczenia, barwy jasno- lub ciemnobrązowej. Charakterystyczne jest to, że zwykle są liczne, zajmują głownie tułów i pojawiają się w dzieciństwie.
Wśród plam soczewicowatych można również wyróżnić opisane poniżej:
- Plamy soczewicowate słoneczne – powstają na skutek długotrwałego eksponowania skóry na działanie promieni słonecznych. Mogą powstać również jako efekt naświetlań stosowanych np. w leczeniu łuszczycy (tzw. PUVA-terapia) – te mają tendencję do samoistnego ustępowania.
- Plamy soczewicowate starcze – powstają u osób starszych, głównie o jasnej karnacji. Zwykle utrzymują się trwale.
Powyższe odmiany plam soczewicowatych cechują się nieregularnym kształtem, mogą występować pojedynczo lub w formie mnogiej. Zwykle lokalizują się na rękach, przedramionach, twarzy. Zmiany zazwyczaj nasilają się latem – stają się ciemniejsze i bardziej liczne.
Przeczytaj też: Jak bezpiecznie się opalać?
Znamiona barwnikowe komórkowe
Znamiona barwnikowe komórkowe charakteryzują się dużą różnorodnością w zakresie zabarwienia (od jasnych do ciemnych), a ich powierzchnia może być gładka, jak i brodawkowata, czy pokryta włosami.
Należą one do bardzo często występujących zmian skórnych - zwykle u każdego człowieka można stwierdzić co najmniej kilka tego typu znamion, które mogą pojawiać się w każdym wieku.
Wśród znamion barwnikowych komórkowych wyróżniamy również:
- znamię błękitne – cechuje się szarobłękitnym zabarwieniem spowodowanym gromadzeniem w skórze melanocytów, czyli komórek produkujących barwnik melaninę;
- znamię Suttona – znamię otoczone charakterystycznym przejaśnieniem, zdolne do samoistnego ustępowania;
- znamię Spitz („czerniak młodzieńczy”) – występujące głównie u dzieci, zwykle pojedyncze guzki barwy czerwonej, różowej lub sinej, lokalizujące się przede wszystkim na twarzy, rzadziej na ramionach i udach. Czasami w okolicy zmiany powstają drobne guzki, tzw. satelity.
Znamiona dysplastyczne
Znamiona atypowe (znamię dysplastyczne) – występują zwykle rodzinnie. Są to mnogie znamiona cechujące się:
- rozmaitą wielkością,
- nieregularnymi obrysami,
- nierównomiernym zabarwieniem.
Lokalizują się zarówno w skórze odsłoniętej, jak i osłoniętej, często na skórze owłosionej głowy.
Znamiona dysplastyczne zwykle pojawiają się około 20. roku życia, na bazie uprzednio istniejących znamion lub w skórze niezmienionej. W przypadku występowania licznych znamion atypowych, obraz ten określa się jako zespół znamion atypowych (dysplastycznych – ANS, DNS).
Znamiona barwnikowe a rak skóry
Nie wszystkie rodzaje znamion barwnikowych wiążą się ze zwiększonym ryzykiem wystąpienia nowotworu złośliwego – czerniaka.
Które znamiona wiążą się z ryzykiem wystąpienia czerniaka?
Uważa się, że plamy soczewicowate, czy znamię Spitz nie stanowią punktu wyjścia czerniaka.
W przypadku znamion błękitnych ryzyko powstania nowotworu złośliwego jest nieznacznie podwyższone – dotyczy głównie lokalizacji w okolicy krzyżowej.
Badania dowodzą, że w ok. 4–10% przypadków znamion wrodzonych (zwłaszcza znamion olbrzymich , posiadających w swojej strukturze twory guzowate) rozwija się czerniak.
Natomiast znamiona płaskie mogą zwiększać ryzyko wystąpienia czerniaka, zwłaszcza, gdy okolica, w której występuje znamię jest przewlekle drażniona. Są to jednak przypadki rzadkie.
Zespół znamion atypowych a czerniak
Specyficzną grupę stanowią pacjenci cierpiący na zespół znamion atypowych (ANS). W tej grupie chorych istnieje zwiększone ryzyko wystąpienia czerniaka, zwłaszcza, gdy u pacjenta rozpoznano w przeszłości czerniaka lub wśród krewnych pacjenta wystąpiły przypadki tego nowotworu złośliwego. Z tego względu pacjenci z ANS powinni poddawać się okresowej kontroli znamion u dermatologa.
Znamiona barwnikowe a opalanie
Osoby, u których występują znamiona barwnikowe powinny w szczególnie ostrożny sposób podchodzić do kwestii opalania i dbać o właściwą ochronę przed promieniowaniem słonecznym. Bardzo istotne jest używanie kremów ochronnych z wysokim filtrem oraz unikanie słońca w godzinach między 12 a 15. Należy również unikać opalania się w solariach.
Długotrwała ekspozycja na promienie słoneczne, zwłaszcza, gdy skóra nie jest chroniona kremem z filtrem, jest czynnikiem sprzyjającym nowotworzeniu. Zaleca się stosowanie kremów z wysokim filtrem oraz krótkotrwałe przebywanie na słońcu oraz zakrywanie miejsc, na których występują znamiona.
Usuwanie znamion barwnikowych
Sposoby usuwania znamion barwnikowych zależne są od ich rodzaju. W niektórych przypadkach (np. plamy soczewicowate), dobre efekty uzyskuje się przy wykorzystaniu zamrażania znamion płynnym azotem lub stosowaniu 0,05 proc. kwasu witaminy A.
W przypadku znamienia Spitz, czy znamion atypowych – zwłaszcza powiększających się – zalecane jest usuwanie znamion chirurgiczne. Znamiona wrodzone olbrzymie – przede wszystkim te zawierające w swojej strukturze masy guzowate powinny zostać usunięte jeszcze przed okresem pokwitania. Niekiedy zabieg ten może wiązać się z koniecznością wykonania przeszczepu, ze względu na rozległość zmiany.
Kiedy warto rozważyć profilaktyczne usunięcie znamienia?
W przypadku niektórych rodzajów znamion wskazane jest ich profilaktyczne usunięcie. Wykonywane jest ono w następujących sytuacjach:
- znamiona narażone na stałe drażnienie, np. występujące na dłoniach, podeszwach stóp, okolicy narządów płciowych, czy błonach śluzowych,
- znamiona złożone o dużych rozmiarach,
- znamiona błękitne,
- znamiona dysplastyczne (atypowe),
- znamiona wrodzone,
- znamiona o niepokojącej etiologii.
Znamiona – kiedy należy zgłosić się do lekarza?
Absolutnie konieczne jest zwrócenie się po fachową poradę dermatologiczną w przypadku wystąpienia następujących objawów:
- powiększenie uprzednio istniejącego znamienia;
- swędzenie lub bolesność uprzednio istniejącego znamienia;
- sączenie lub krwawienie znamienia;
- nieregularny kształt;
- nierównomierne zabarwienie powierzchni;
- obecność wyczuwalnych guzków w obrębie zmiany;
- wielkość znamienia powyżej 6 mm.
Znamiona – kiedy znamię jest złośliwe?
W celu właściwej oceny znamienia, lekarz ogląda zmianę, ocenia ją za pomocą dermatoskopu i w razie potrzeby pobiera wycinek do badania histopatologicznego.
Co to jest dermatoskopia?
Dermatoskopia jest to całkowicie bezinwazyjne badanie polegające na naniesieniu w miejsce znamienia oleistego środka, a następnie przyłożeniu do niego dermatoskopu, który umożliwia oglądanie zmiany w powiększeniu 10–40-krotnym.
Biopsja ekscyzyjna
W przypadku, gdy charakter znamienia jest niemożliwy do ustalenia za pomocą wyżej wymienionych procedur, istnieje konieczność wykonania tzw. biopsji ekscyzyjnej. Przed przystąpieniem do zabiegu, skóra w okolicy znamienia znieczulana jest miejscowo, a następnie lekarz przy użyciu skalpela usuwa znamię z marginesem ok. 2-3 mm zdrowej tkanki. Miejsce pobrania jest zaopatrywane szwem skórnym oraz zabezpieczane opatrunkiem.
Bibliografia
W Wylecz.to opieramy się na EBM (Evidence Based Medicine) – medycynie opartej na faktach i wiarygodnych źródłach. Dowiedz się więcej o tym, jak dbamy o jakość naszych treści.
- Sławomir Bajca, Lesław Grzegorczyk, „Atlas diagnostyki zmian barwnikowych skóry”, Wydawnictwo Uniwersytetu Jagiellońskiego, Kraków 2000,
- H. Peter Soyer, Giuseppe Argenziano, Rainer Hofmann-Wellenhof, Iris Zalaudek, red. wyd. pol. Andrzej Kaszuba, „Dermoskopia”, Wydawnictwo Edra Urban & Partner, Wrocław 2021,
- Joanna Narbutt, „Najczęstsze dermatozy w praktyce lekarza rodzinnego”, Wydawnictwo Edra Urban & Partner, Wrocław 2019.

Marcin Fajkis
Lekarz
Lekarz, specjalista onkologii klinicznej. Absolwent Wydziału Lekarskiego w Katowicach Śląskiego Uniwersytetu Medycznego w Katowicach.





 416
416








Komentarze i opinie (0)