Choroba Duhringa (opryszczkowate zapalenie skóry) jest przewlekłą chorobą pęcherzową, będącą dermatologiczną manifestacją celiakii, zazwyczaj niemej klinicznie. Nazwa choroby podkreśla podobieństwo pęcherzykowo-grudkowych wykwitów skórnych występujących w przebiegu tego schorzenia ze zmianami obserwowanymi w przebiegu infekcji wirusem opryszczki zwykłej.
Choroba Duhringa – objawy, badania i leki stosowane w leczeniu
Choroba Duhringa (opryszczkowate zapalenie skóry)
Początek choroby Duhringa obserwuje się typowo u osób w wieku 15-40 lat (a więc później niż celiakii). Szczyt zachorowalności przypada między drugą a trzecią dekadą życia. Częstość występowania choroby jest trudna do oszacowania – w zależności od źródła waha się ona w granicach od 1:400 do 1:10000 osób. Tak jak w przypadku celiakii (choroby trzewnej) istnieje związek między wystąpieniem choroby a obecnością u pacjenta antygenów zgodności tkankowej HLA-DQ (predyspozycja genetyczna).
Choroba Duhringa – przyczyny
Choroba Duhringa – związek z celiakią
W rozwoju opryszczkowatego zapalenia skóry ważną rolę odgrywają zarówno czynniki genetyczne (patrz wyżej), jak i środowiskowe (spożywanie glutenu) – jest więc to choroba uwarunkowana wieloczynnikowo. U przeważającej części pacjentów obserwuje się występowanie typowych dla celiakii zmian anatomicznych zlokalizowanych w jelicie cienkim pod postacią zaniku kosmków jelitowych. Zmiany jelitowe zazwyczaj nie ujawniają się w postaci zespołu złego wchłaniania – przebieg choroby trzewnej pozostaje niemy klinicznie.
Mechanizm rozwoju zmian skórnych
W przebiegu choroby Duhringa dochodzi do odkładania się ziarnistych złogów przeciwciał klasy IgA w brodawkach skórnych. Ich pochodzenie nie jest do tej pory wyjaśnione. Być może są to powstające w przebiegu celiakii przeciwciała anty-tTG (przeciwko transglutaminazie tkankowej), reagujące z rozmieszczonymi w warstwie brodawkowatej skóry włóknami retikulinowymi tkanki łącznej. Doprowadza to do powstania pęcherzyków oraz mikroropni w brodawkach skórnych.
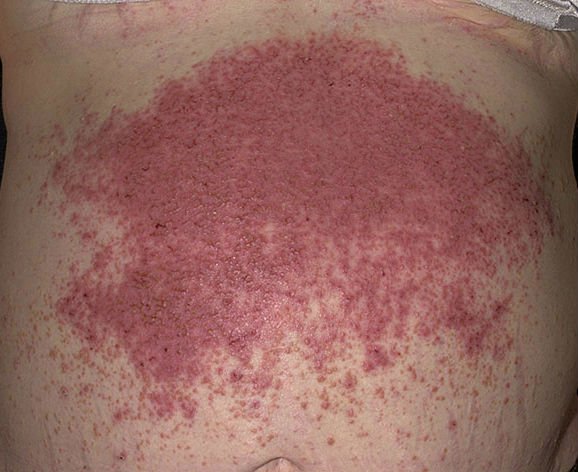
Choroba Duhringa – objawy
Wśród objawów dominują zmiany na skórze w chorobie Duhringa.
Nie istnieje typowa morfologia zmian skórnych obserwowanych w przebiegu choroby Duhringa. Wykwity są zazwyczaj symetryczne i mogą przyjmować formę:
- pęcherzyków – zmian skórnych wypełnionych płynem, wyniosłych ponad powierzchnię skóry, nie pozostawiających trwałych śladów;
- rumieni – zmian leżących w poziomie skóry, niewyczuwalnych dotykiem, różniących się od otoczenia czerwonym zabarwieniem wynikającym z przekrwienia w przebiegu stanu zapalnego;
- grudek – zmian wyniosłych ponad powierzchnię skóry, wyraźnie odgraniczonych od otoczenia, różniących się spoistością, nie pozostawiających po ustąpieniu trwałych śladów;
- pokrzywki – różowych bądź różowo-białych zmian skórnych wyniosłych ponad powierzchnię i związanych z obrzękiem skóry właściwej, nie pozostawiających po sobie śladów.
Pacjenci najczęściej skarżą się na uczucie pieczenia oraz świąd w okolicy wykwitów skórnych, o znacznym nasileniu, nieproporcjonalnym do obserwowanych zmian chorobowych.
Zmiany skórne najczęściej zlokalizowane są w obrębie:
- dużych stawów kończyn – stawów łokciowych i kolanowych,
- okolicy krzyżowo-guzicznej pleców,
- okolicy międzyłopatkowej pleców,
- twarzy i głowy (zwłaszcza w obrębie skóry owłosionej).
Choroba Duhringa – badania
W postawieniu rozpoznania istotną rolę odgrywa:
- badanie histologiczne wycinków skóry pobranych z niezmienionej okolicy wokół zmian skórnych – stwierdzenie mikroropni w brodawkach skóry;
- badanie immunopatologiczne wycinków skóry z otoczenia zmian chorobowych – stwierdzenie ziarnistych złogów IgA w brodawkach skóry.
W diagnostyce różnicowej choroby Duhringa należy wziąć pod uwagę następujące stany patologiczne i jednostki chorobowe:
- osutki polekowe – przeważnie mają inną lokalizację (rozsiany charakter), nie powodują tak silnych subiektywnych dolegliwości;
- pemfigoid – pęcherze są większe, rozmieszczenie wykwitów ma nieregularny charakter, zmiany chorobowe nie powodują u pacjenta tak silnych objawów podmiotowych;
- linijna IgA dermatoza pęcherzowa – rozstrzyga badanie immunopatologiczne skóry oraz badanie surowicy krwi na obecność przeciwciał przeciwendomyzjalnych (EMA) i przeciwko transglutaminazie tkankowej (tTG).
Choroba Duhringa (opryszczkowate zapalenie skóry) – leczenie
Zmiany skórne bardzo szybko ustępują pod wpływem doustnie przyjmowanych leków z grupy sulfonów (np. dapsonu). Uczucie świądu zanika już po 2-3 dniach stosowania. Nie jest to jednak postępowanie przyczynowe. Istnieje bezwzględna konieczność wdrożenia diety bezglutenowej. Produkty niezawierające glutenu oznakowane są symbolem przekreślonego kłosa – są na dzień dzisiejszy powszechnie dostępne zarówno w zwykłych sklepach, jak i w takich specjalizujących się w żywności bezglutenowej.
Wprowadzenie opisanych restrykcji żywieniowych prowadzi nie tylko do ustąpienia zmian jelitowych, ale również po ponad półrocznym okresie stosowania do zmniejszenia dawkowania bądź odstawienia sulfonów.

Rafał Drobot
Lekarz
Absolwent Wydziału Lekarskiego w Katowicach Śląskiego Uniwersytetu Medycznego oraz studiów podyplomowych Prawo w Ochronie Zdrowia na Uniwersytecie Śląskim. Doświadczenie zawodowe początkowo zdobywał w Oddziale Urologicznym WSZ w Koninie. Od 2017 roku związany z Oddziałem Urologii i Onkologii Urologicznej Centrum Uronefrologii MSS w Warszawie. Pracuje również w kilku poradniach urologicznych na terenie Warszawy. Członek Polskiego Towarzystwa Urologicznego oraz Europejskiego Towarzystwa Urologicznego. Biegle posługuje się językiem angielskim oraz francuskim.





 416
416








Komentarze i opinie (0)