Przyczyny opryszczkowatego zapalenia skóry
Opryszczkowate zapalenie skóry (łac. dermatitis herpetiformis) dotyczy zwykle pacjentów w wieku 15–40 lat, nieco częściej mężczyzn niż kobiet. Jest najczęstszą chorobą pęcherzowa u dzieci. Występuje z częstością 10/100000. Przyczyna choroby nie jest znana, wpływ odgrywają czynniki genetyczne i środowiskowe. Podkreśla się komponentę autoimmunologiczną choroby oraz obecność nietolerancji glutenu. Typowe jest występowanie charakterystycznych antygenów zgodności tkankowej, głównie HLA-DQ2.
Powstawanie przeciwciał z klasy IgA wywoływane jest przez obecność glutenu. Ziarniste złogi IgA odkładają się w brodawkach skórnych, gdzie uruchamiane są dalsze mechanizmy immunologiczne prowadzące do powstawania charakterystycznych dla choroby Duhringa zmian skórnych.
Objawy choroby Duhringa
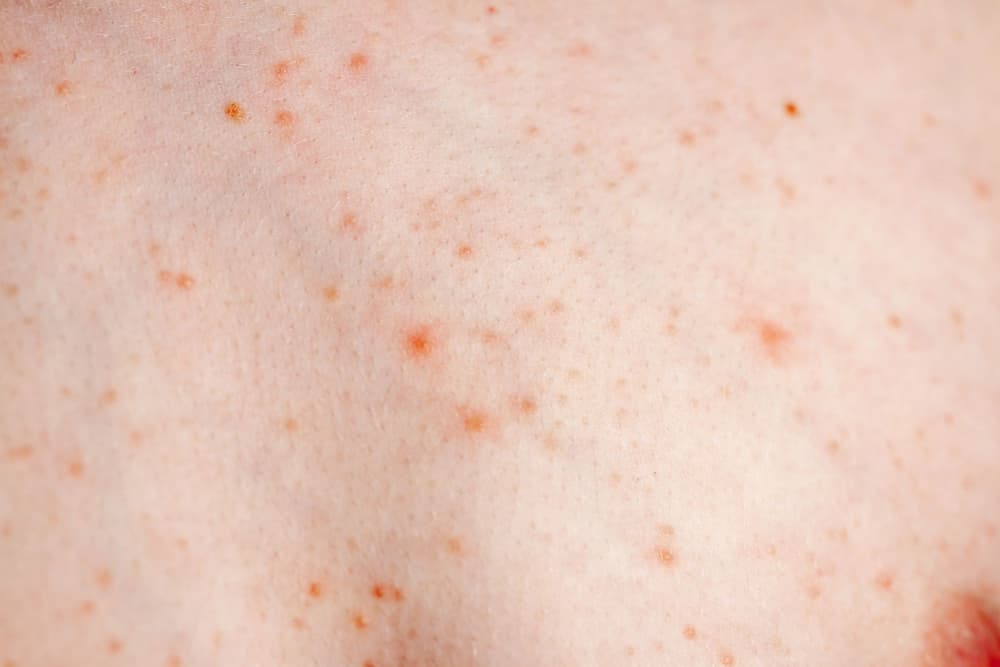
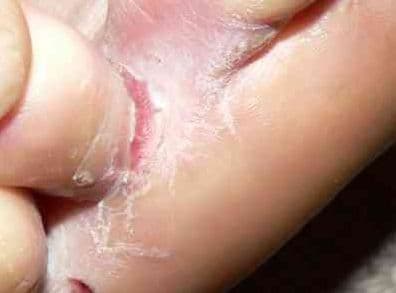
Charakterystyczną cechą opryszczkowatego zapalenia skóry są wielopostaciowe, symetryczne wykwity w postaci rumienia, grudek, pokrzywki i drobnych pęcherzyków układających się opryszczkowato.
Regiony zwykle zajęte to łokcie i kolana, okolica krzyżowa, pośladki, ale także łopatki, twarz i owłosiona skóra głowy. Zmianom skórnym towarzyszy bardzo silne pieczenie skóry i swędzenie skóry, prowadzący do powstawania przeczosów w wyniku intensywnego, niekontrolowanego drapania.
Przebieg choroby jest wieloletni, nawrotowy, z okresami remisji i zaostrzeń. W badaniach mikroskopowych jelita cienkiego obecne są charakterystyczne dla nietolerancji glutenu zmiany w postaci spłaszczenia oraz zaniku kosmków jelitowych, jednak zwykle objawy jelitowe w przypadku choroby Duhringa są nieobecne. W części przypadków celiakia poprzedza późniejsze wystąpienie opryszczkowatego zapalenia skóry.
Czytaj również: Rumień wielopostaciowy – co to jest? Przyczyny, objawy, leczenie, profilaktyka
Opryszczkowate zapalenie skóry – jakie badania zrobić?
Diagnostykę choroby Duhringa rozpoczyna badanie fizykalne, w którym lekarz stwierdza symetryczne zmiany skórne grudkowo-pęcherzykowe w typowych okolicach – łokciach, kolanach, pośladkach, z towarzyszącym silnym świądem i pieczeniem. W badaniach laboratoryjnych obecne jest podwyższone stężenie przeciwciał klasy IgA.
Do rozpoznania opryszczkowatego zapalenia skóry konieczna jest biopsja skóry, zwykle wykonywana z pośladka. W badaniu mikroskopowym wycinka stwierdza się ziarniste złogi IgA w brodawkach skórnych, mikroropnie, tworzenie pęcherzyków, obecność neutrofili i eozynofilii.
Złogi IgA najlepiej uwidoczniane są z zastosowaniem immunofluorescencji. Lekarz może też zlecić biopsję jelita cienkiego, aby sprawdzić stopień zmian w jelicie cienkim (spłaszczenia i zaniku kosmków jelitowych).
Leczenie opryszczkowatego zapalenia skóry
Lekiem pierwszego wyboru w opryszczkowatym zapaleniu skóry jest dapson z grupy sulfonów, stosowany w dawce 100–150 mg/dobę. Powoduje on szybką eliminację zmian skórnych (powstawanie nowych zmian skórnych jest hamowane już po 2 dniach stosowania), jednocześnie jednak nie poprawiając stanu kosmków jelita cienkiego. W celu normalizacji zmian jelitowych konieczna jest dieta bezglutenowa. Może ona również pomóc na zmiany skórne, jednak jej wpływ obserwowany jest dopiero po kilku miesiącach ścisłego przestrzegania. Co istotne, dieta umożliwia redukcję dawki dapsonu, a nawet jego całkowite odstawienie w późniejszym czasie. Inne, mniej skuteczne sposoby terapii lekowej obejmują kolchicynę, azatioprynę, cyklosporynę i prednizon.
Stopień nietolerancji glutenu u chorych na opryszczkowate zapalenie skóry jest zróżnicowany. Niektórzy pacjenci nie wymagają całkowitej eliminacji produktów zawierających gluten, a obniżenie jego zawartości jest wystarczające. Dieta bezglutenowa polega na eliminacji z pożywienia produktów zawierających dodatek naturalnych bądź przetworzonych ziaren zbóż pszenicy, żyta i jęczmienia.
Zmiany skórne mogą ulegać zaostrzeniu w wyniku działania jodu zawartego w lekach, pokarmach (np. rybach morskich), a nawet powietrzu (okolice nadmorskie).
Opryszczkowate zapalenie skóry – powikłania
Choroba Duhringa to schorzenie o podłożu autoimmunologicznym, dlatego pacjenci są potencjalnie bardziej narażeni na wystąpienie innych chorób o tym charakterze – autoimmunologiczne zapalenie tarczycy, cukrzyca typu 1, toczeń rumieniowaty układowy, zespół Sjögrena, niedokrwistość złośliwa, sarkoidoza, bielactwo, łysienie plackowate. W związku z obecnością komponenty nietolerancji glutenu, powikłania dermatitis herpetiformis w przypadku niestosowania diety bezglutenowej lub z obniżoną zawartością glutenu mogą być podobne do powikłań celiakii, m.in. osteoporoza czy nowotwory jelita (chłoniak z komórek B).
W trakcie terapii dapsonem należy mieć na uwadze możliwe powikłania stosowania tego leku, tj. niedokrwistość, methemoglobinemia, agranulocytoza, żółtaczka czy polineuropatia. Okresowo zaleca się kontrolne badania krwi.